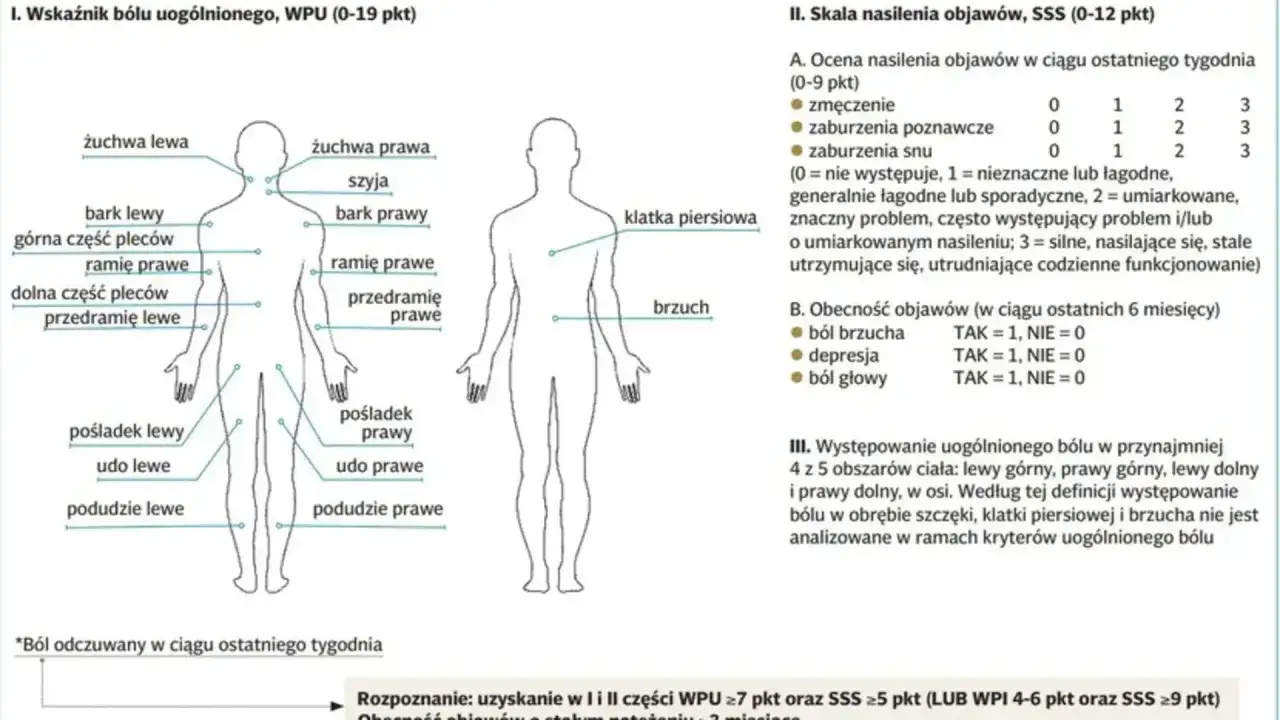
Fibromialgia to przewlekły zespół bólu, zmęczenia i zaburzeń snu, który potrafi mocno rozbić codzienne funkcjonowanie. To właśnie dlatego pytanie fibromialgia co to ma znaczenie praktyczne, bo chodzi nie tylko o nazwę choroby, ale o zrozumienie, skąd bierze się ból i jak go opanować. W tym tekście wyjaśniam, jak rozpoznać typowy obraz fibromialgii, kiedy trzeba wykluczyć inne choroby i co realnie pomaga w łagodzeniu objawów.
Najważniejsze fakty o fibromialgii w skrócie
- To przewlekłe zaburzenie, w którym układ nerwowy zbyt silnie przetwarza bodźce bólowe.
- Najczęstsze objawy to ból uogólniony, zmęczenie, sen nieregenerujący i tzw. mgła fibromialgiczna.
- Rozpoznanie opiera się głównie na wywiadzie i badaniu, a nie na jednym „testowym” badaniu.
- Objawy często nasilają stres, infekcje, przeciążenie i brak snu.
- Leczenie zwykle łączy ruch, higienę snu, terapię i leki dobrane indywidualnie.
- Fibromialgia może współistnieć z innymi problemami, więc nie każdy ból ma jedno źródło.
Czym jest fibromialgia i dlaczego mówi się o niej także w kontekście układu nerwowego
Najprościej ujmuję to tak: fibromialgia nie polega na tym, że mięśnie lub stawy są „zniszczone”, tylko na tym, że organizm odczuwa ból silniej, niż wynikałoby to z samego stanu tkanek. W praktyce oznacza to przewlekły, rozlany ból, któremu często towarzyszą senność, zmęczenie i spadek koncentracji. Choć chorobą zajmują się zwykle reumatolodzy, jej mechanizm bardzo mocno wiąże się z tym, jak układ nerwowy przetwarza sygnały bólowe.
Co dzieje się w układzie nerwowym
W fibromialgii mówi się o centralnej sensytyzacji, czyli stanie, w którym mózg i rdzeń kręgowy zbyt łatwo wzmacniają sygnały bólowe. To trochę tak, jakby „głośność” bólu była ustawiona za wysoko. Dlatego drażniące dla zdrowej osoby bodźce, takie jak dotyk, dłuższy spacer albo stres, mogą być odbierane jako wyraźnie bolesne.
Czego fibromialgia nie oznacza
Ta diagnoza nie oznacza, że ból jest wymyślony, przesadzony albo „na tle nerwowym” w potocznym, bagatelizującym sensie. Nie jest też klasyczną chorobą zapalną, więc sama nazwa nie tłumaczy wszystkich objawów. Ja zwykle uczulam na to jedno: realny ból może współistnieć z prawidłowymi wynikami badań, a to nie przekreśla dolegliwości pacjenta.
Żeby dobrze odczytać obraz choroby, trzeba najpierw wiedzieć, jak typowo się objawia.
Jakie objawy daje fibromialgia
Obraz fibromialgii bywa zaskakująco szeroki, ale kilka sygnałów powtarza się wyjątkowo często. Najbardziej charakterystyczny jest ból, który obejmuje wiele okolic ciała i utrzymuje się miesiącami, a nie dniami. Do tego dochodzą objawy, które na pierwszy rzut oka wyglądają jak osobny problem, choć często są częścią tego samego zespołu.
Objawy, które pojawiają się najczęściej
- Rozlany ból mięśni, pleców, bioder, barków lub kończyn.
- Sztywność, zwłaszcza rano albo po dłuższym bezruchu.
- Zmęczenie, które nie mija po odpoczynku.
- Sen, po którym człowiek budzi się równie zmęczony jak wieczorem.
- Problemy z koncentracją, pamięcią i szybkim przetwarzaniem informacji.
Objawy towarzyszące, które łatwo przeoczyć
- Nadwrażliwość na dotyk, światło, dźwięki lub zmiany temperatury.
- Bóle głowy, w tym migreny.
- Mrowienie lub drętwienie rąk i nóg.
- Dolegliwości jelitowe, na przykład wzdęcia, zaparcia lub objawy zespołu jelita drażliwego.
- Ból szczęki lub okolicy stawu skroniowo-żuchwowego.
- Obniżony nastrój, napięcie albo lęk, które wynikają z przewlekłego cierpienia i niewyspania.
W praktyce najwięcej mówi nie pojedynczy objaw, ale ich zestaw i czas trwania. Jeśli ból, zmęczenie i problemy ze snem idą razem przez długi czas, warto spojrzeć szerzej. A wtedy naturalnie pojawia się kolejne pytanie: co właściwie uruchamia taki stan i kto choruje częściej?
Co może nasilać objawy i u kogo choroba pojawia się częściej
Fibromialgia rzadko zaczyna się „znikąd”. U części osób objawy pojawiają się po infekcji, urazie, silnym stresie albo w okresie długiego przeciążenia. U innych narastają stopniowo, bez jednego wyraźnego wyzwalacza. To ważne, bo pacjent często szuka jednego winowajcy, a mechanizm bywa bardziej złożony.
Kto choruje częściej
Fibromialgia częściej dotyczy kobiet i najczęściej zaczyna się między 30. a 50. rokiem życia, choć może wystąpić także wcześniej lub później. Ryzyko rośnie też wtedy, gdy w rodzinie pojawiały się podobne dolegliwości albo gdy współistnieją inne przewlekłe problemy bólowe, na przykład choroby reumatyczne czy zespół jelita drażliwego.
Co potrafi wywołać zaostrzenie
- Brak snu lub regularnie zbyt krótki sen.
- Silny stres psychiczny.
- Infekcja lub okres osłabienia po chorobie.
- Przeciążenie fizyczne, zwłaszcza po zbyt gwałtownym powrocie do aktywności.
- Długie przerwy w ruchu, po których ciało „sztywnieje”.
Właśnie dlatego sam początek leczenia często polega nie na „naprawianiu jednego punktu”, ale na zrozumieniu rytmu zaostrzeń. I tu dochodzimy do etapu, na którym trzeba odróżnić fibromialgię od innych chorób dających podobny obraz.
Jak wygląda rozpoznanie i z czym najczęściej się ją myli
Nie ma jednego badania krwi, rezonansu ani testu neurologicznego, który sam rozstrzyga sprawę. Lekarz opiera się przede wszystkim na wywiadzie, badaniu przedmiotowym i wykluczaniu innych przyczyn przewlekłego bólu. To może frustrować, bo pacjent często oczekuje szybkiej odpowiedzi, ale w tej chorobie właśnie taka, szersza ocena jest najuczciwsza.
| Stan | Co może przypominać fibromialgię | Co zwykle różni obraz |
|---|---|---|
| Zapalenie stawów | Ból, sztywność, ograniczenie ruchu | Częściej pojawia się obrzęk, ocieplenie stawów i cechy zapalenia |
| Niedoczynność tarczycy | Zmęczenie, spowolnienie, bóle mięśni | Dochodzi do zmian metabolicznych, masy ciała, tolerancji zimna i wyników hormonalnych |
| Depresja | Bezsenność, zmęczenie, obniżony nastrój, gorsza koncentracja | W depresji dominują objawy psychiczne, choć ból i zmęczenie mogą się nakładać |
| Neuropatia obwodowa | Mrowienie, pieczenie, dyskomfort w kończynach | Objawy częściej układają się w konkretny wzór neurologiczny, a nie w ból uogólniony |
W badaniach pomocniczych lekarz może zlecić morfologię, badania biochemiczne, hormony tarczycy, czasem badania moczu albo obrazowe, jeśli coś w obrazie klinicznym nie pasuje do fibromialgii. Jeśli widać obrzęk stawów, gorączkę, wyraźny spadek masy ciała lub nocny ból o innym charakterze, trzeba szukać innej przyczyny. Sama diagnoza nie kończy jednak sprawy, bo najważniejsze pytanie pacjenta brzmi zwykle: co naprawdę pomaga?
Jak się ją leczy i co realnie pomaga na co dzień
Nie istnieje jeden lek, który usuwa fibromialgię raz na zawsze. Najlepiej działają połączenia kilku metod, a nie pojedynczy „cudowny” preparat. Z mojej perspektywy najważniejsza jest konsekwencja: lepsze efekty daje spokojny, długofalowy plan niż intensywne zrywy kończące się zaostrzeniem objawów.
| Co pomaga | Dlaczego ma sens | Jak zacząć rozsądnie |
|---|---|---|
| Ruch i rehabilitacja | Zmniejszają sztywność, poprawiają wydolność i uczą ciało bezpiecznego wysiłku | Od krótkich spacerów, delikatnych ćwiczeń lub ruchu w stałym rytmie |
| Higiena snu | Sen ma ogromny wpływ na próg bólu i regenerację układu nerwowego | Stałe pory snu, mniej ekranów wieczorem, ograniczenie późnej kofeiny |
| Terapia psychologiczna | Pomaga lepiej radzić sobie z bólem, stresem i napięciem | Najczęściej dobrze sprawdza się podejście poznawczo-behawioralne |
| Leki dobrane przez lekarza | Mogą zmniejszyć ból, poprawić sen i obniżyć nadwrażliwość układu nerwowego | Dobór jest indywidualny, bo nie każdy lek działa tak samo u różnych osób |
| Pacing, czyli dawkowanie aktywności | Chroni przed przepracowaniem i „karą” bólową po zbyt dużym wysiłku | Dzielić dzień na mniejsze odcinki i planować przerwy zanim pojawi się przeciążenie |
Co zwykle daje najlepszy efekt
Najczęściej wygrywa prosty układ: regularny, łagodny ruch, lepszy sen, zmniejszenie napięcia i sensownie dobrane leczenie farmakologiczne. Sama aktywność bez regeneracji może zaostrzać objawy, ale samo leżenie też zwykle nie pomaga. Klucz leży pośrodku.
Przeczytaj również: Choroba Wilsona - jak rozpoznać i skutecznie leczyć nadmiar miedzi?
Czego nie warto oczekiwać
Warto jasno powiedzieć jedno: same leki przeciwzapalne często nie rozwiązują problemu, bo fibromialgia nie jest klasycznym stanem zapalnym. Podobnie nie ma sensu oczekiwać, że po jednej konsultacji wszystko nagle się zmieni. Czasem potrzeba kilku tygodni lub miesięcy, żeby ustawić rytm dnia, dobrać leczenie i zauważyć pierwszy wyraźny spadek objawów.
Jeżeli mimo tego ból wyraźnie się nasila albo pojawiają się objawy nietypowe, nie warto zakładać z góry, że to „tylko fibromialgia”.
Kiedy nie czekać i poprosić o ocenę lekarską
Przy przewlekłym bólu łatwo wejść w tryb przeczekiwania, ale są sytuacje, które wymagają szybszej konsultacji. Chodzi o to, by nie przeoczyć choroby, która wygląda podobnie na początku, a wymaga zupełnie innego leczenia. Ja traktuję to jako prostą zasadę bezpieczeństwa, a nie straszenie pacjenta.
- Ból trwa dłużej niż 3 miesiące i wyraźnie utrudnia codzienne życie.
- Pojawia się obrzęk, zaczerwienienie lub ocieplenie stawów.
- Do bólu dołącza gorączka, spadek masy ciała albo nocne poty.
- Dochodzi do drętwienia, osłabienia siły mięśniowej lub zaburzeń chodu.
- Zmęczenie i bezsenność stają się tak duże, że trudno pracować lub funkcjonować w domu.
- Pojawiają się nasilone objawy lękowe albo myśli rezygnacyjne.
Im wcześniej lekarz zobaczy pełny obraz, tym szybciej można odsiać inne przyczyny i dobrać plan leczenia. A jeśli diagnoza fibromialgii się potwierdzi, najważniejsze staje się nie tyle „wyleczenie”, ile odzyskanie kontroli nad objawami.
Jak nie utknąć w błędnym kole bólu i wyczerpania
Fibromialgia bywa męcząca właśnie dlatego, że łączy ból, słabszy sen i spadek energii w jeden samonakręcający się mechanizm. Dlatego najbardziej praktyczne są małe, ale regularne decyzje: lepiej zaplanowany dzień, spokojniejsze zwiększanie aktywności, przerwy zanim pojawi się przeciążenie i stały kontakt z lekarzem lub fizjoterapeutą. To nie brzmi spektakularnie, ale właśnie takie rzeczy najczęściej robią różnicę.
Jeśli mam zostawić jedną myśl końcową, to tę: fibromialgia nie musi oznaczać utraty sprawczości. Dobrze rozpoznana i prowadzona daje się łagodzić, a pacjent stopniowo odzyskuje przewidywalność dnia zamiast życia w ciągłym napięciu.