Najważniejsze fakty, które warto zapamiętać od razu
- Udar niedokrwienny jest najczęstszy i odpowiada za około 80% przypadków udaru.
- Nagła asymetria twarzy, osłabienie ręki lub zaburzenia mowy to sygnał do wezwania 112 lub 999.
- Nie warto „obserwować” objawów, bo w niedokrwieniu liczą się pierwsze minuty i godziny.
- Tomografia lub rezonans pozwalają odróżnić niedokrwienie od krwawienia, a od tego zależy leczenie.
- Po epizodzie zwykle potrzebna jest rehabilitacja neurologiczna i kontrola czynników ryzyka.
Czym jest udar niedokrwienny i dlaczego to pilny problem
Udar niedokrwienny powstaje wtedy, gdy naczynie doprowadzające krew do części mózgu zostaje zamknięte przez skrzeplinę albo zwężone tak mocno, że tkanka przestaje otrzymywać tlen i glukozę. Neurony nie mają dużego zapasu energii, więc zaczynają obumierać bardzo szybko, dlatego to stan nagły, a nie zwykłe złe samopoczucie.
Ja zawsze zaczynam od jednego rozróżnienia: nie każdy udar wygląda tak samo, ale w udarze niedokrwiennym czas ma największe znaczenie, bo każda minuta opóźnienia oznacza kolejne uszkodzone komórki. Dla porządku warto też wiedzieć, że objawy mogą być mylące i przypominać migrenę, zaburzenia przedsionkowe czy spadek cukru, więc o rozpoznaniu decyduje badanie lekarskie i obrazowanie, a nie intuicja.| Cecha | Udar niedokrwienny | Udar krwotoczny |
|---|---|---|
| Mechanizm | Naczynie się zamyka, zwykle przez skrzeplinę lub ciężkie zwężenie | Naczynie pęka i krew wydostaje się do tkanki mózgowej |
| Częstość | Około 80% wszystkich udarów | Około 20% wszystkich udarów |
| Najważniejszy cel leczenia | Jak najszybciej przywrócić przepływ krwi | Ograniczyć krwawienie, ucisk i powikłania |
| Dlaczego czas jest tak ważny | Im dłużej mózg nie dostaje tlenu, tym większa martwica tkanki | Im większy krwiak, tym większe ryzyko uszkodzenia i obrzęku |
To rozróżnienie jest ważne, bo leczenie jednego typu może zaszkodzić przy drugim, zwłaszcza gdy ktoś chce na własną rękę podać aspirynę lub czekać, aż sytuacja sama się uspokoi. I właśnie dlatego następny krok to umiejętność szybkiego zauważenia objawów.
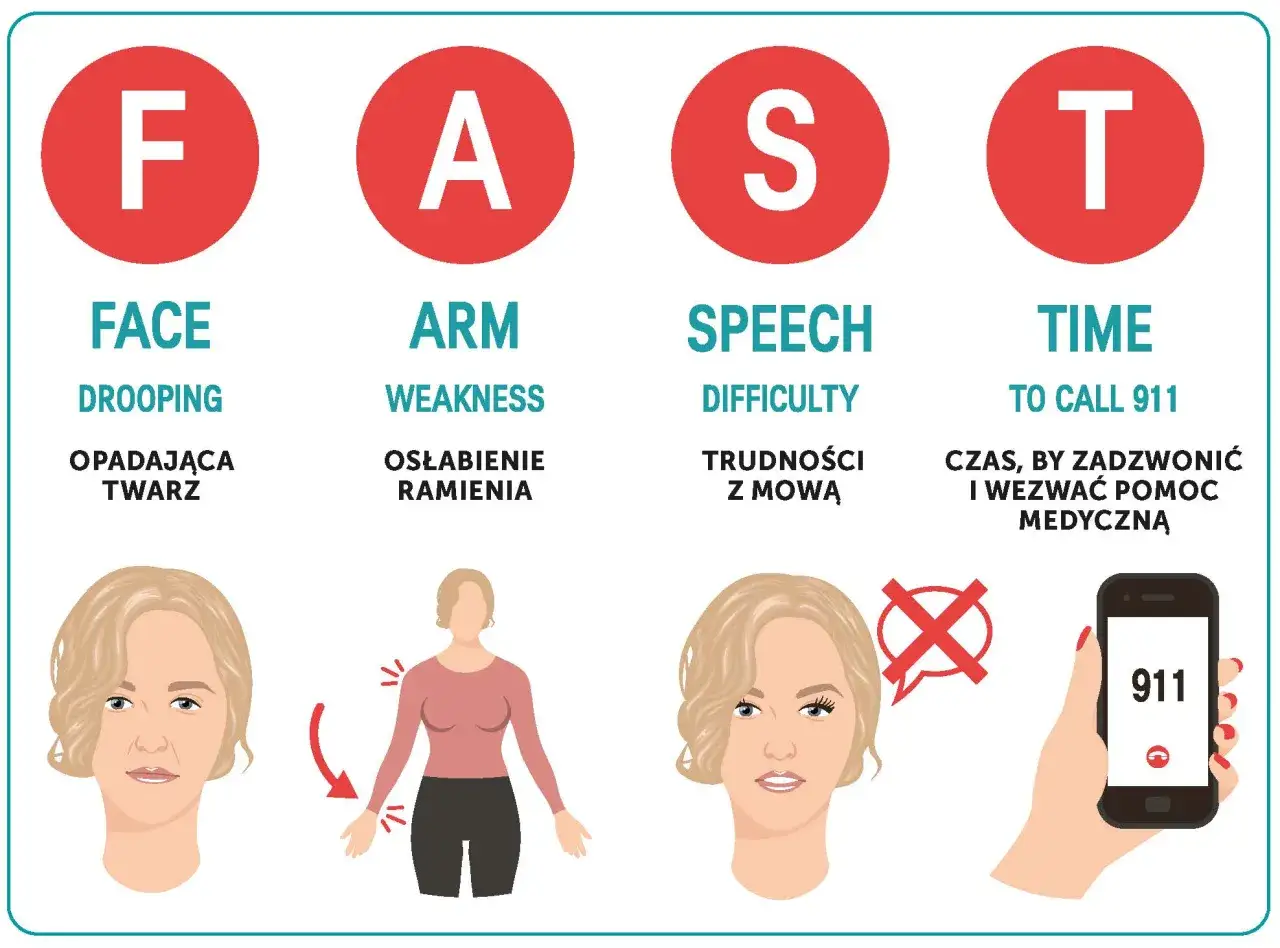
Jak rozpoznać objawy i kiedy dzwonić po pomoc
Akademia NFZ przypomina, że przy podejrzeniu udaru trzeba natychmiast wezwać pomoc. Najczęściej objawy pojawiają się nagle i dotyczą jednej strony ciała albo mowy, ale mogą też obejmować widzenie, równowagę i świadomość.
- Twarz - opada kącik ust, twarz staje się asymetryczna.
- Ręka - pojawia się nagłe osłabienie, drętwienie albo ciężka ręka.
- Mowa - chory mówi niewyraźnie, szuka słów albo nie rozumie prostych poleceń.
- Widzenie - może wystąpić nagłe pogorszenie widzenia w jednym lub obu oczach, podwójne widzenie lub ubytek pola widzenia.
- Równowaga - dochodzą zawroty głowy, chwiejny chód, upadki i nudności.
- Głowa - pojawia się gwałtowny ból głowy, czasem z wymiotami lub zaburzeniem świadomości.
Nie czekaj, aż objawy ustąpią. Nawet jeśli po kilku minutach ktoś wróci do normy, może to być przemijający napad niedokrwienny, czyli TIA, który nadal wymaga pilnej diagnostyki. Z praktyki wiem, że najgorszy błąd to próba przeczekania sytuacji albo samodzielny transport bez wcześniejszego wezwania zespołu ratownictwa.
- Dzwoń pod 112 lub 999.
- Zapisz albo zapamiętaj dokładny czas początku objawów.
- Nie podawaj jedzenia, picia ani leków na własną rękę.
- Nie pozwól, by chory sam prowadził samochód ani jechał do szpitala bez pomocy.
- Zostań z tą osobą do przyjazdu pomocy i obserwuj oddech oraz świadomość.
Kiedy objawy są już rozpoznane, kolejne minuty decydują o tym, jakie leczenie można jeszcze zastosować, dlatego następna sekcja dotyczy tego, co dzieje się w szpitalu.
Co robi szpital, gdy liczy się każda minuta
Na oddziale ratunkowym lekarze muszą najpierw odpowiedzieć na pytanie, czy to niedokrwienie, czy krwawienie. Najczęściej robi się tomografię komputerową głowy, czasem rezonans, a równolegle ocenia się glukozę, ciśnienie, rytm serca i stan neurologiczny.
| Metoda | Po co jest stosowana | Ograniczenia |
|---|---|---|
| Tomografia lub rezonans | Odróżnia udar niedokrwienny od krwotocznego i pokazuje zakres uszkodzenia | Bez obrazowania nie powinno się zgadywać typu udaru |
| Tromboliza dożylna | Ma rozpuścić skrzeplinę i przywrócić przepływ krwi | Decyduje czas od początku objawów i brak przeciwwskazań do leczenia |
| Trombektomia mechaniczna | Usuwa skrzeplinę z dużego naczynia | Dotyczy wybranych pacjentów i wymaga odpowiednich warunków anatomicznych oraz ośrodka z doświadczeniem |
| Leczenie przyczynowe po stabilizacji | Zmniejsza ryzyko kolejnego epizodu | Zależy od przyczyny udaru, np. migotania przedsionków, miażdżycy lub nadciśnienia |
Standardowo leczenie trombolityczne podaje się możliwie szybko, zwykle do 4,5 godziny od początku objawów, a u wybranych pacjentów także później, jeśli badania obrazowe pokazują jeszcze tkankę do uratowania. W praktyce oznacza to, że nie liczy się tylko zegarek, ale też wynik tomografii i ocena neurologa.
To właśnie dlatego nie warto próbować przetrwać do jutra. Jeśli ktoś trafi do szpitala szybko, szanse na ograniczenie trwałego deficytu rosną wyraźnie, a część pacjentów może wrócić do sprawności znacznie lepiej, niż sugerowałby pierwszy obraz choroby.Skąd bierze się ryzyko i jak je realnie obniżyć
Największe znaczenie mają czynniki, które można kontrolować. W mojej ocenie to dobra wiadomość, bo z udarem nie walczy się wyłącznie w momencie kryzysu. Dużo skuteczniejsze jest pilnowanie ciśnienia, rytmu serca, glikemii, masy ciała i nawyków na długo przed incydentem.
| Czynnik ryzyka | Dlaczego ma znaczenie | Co naprawdę pomaga |
|---|---|---|
| Nadciśnienie tętnicze | Uszkadza naczynia i mocno zwiększa ryzyko udaru | Regularne pomiary, leczenie zalecone przez lekarza, ograniczenie soli i kontrola masy ciała |
| Migotanie przedsionków | Sprzyja tworzeniu się skrzeplin w sercu | Diagnostyka EKG/Holter i leczenie przeciwkrzepliwe, jeśli lekarz je zaleci |
| Cukrzyca i insulinooporność | Przyspieszają chorobę naczyń | Kontrola glukozy, dieta, ruch i leczenie choroby podstawowej |
| Wysoki cholesterol | Wspiera miażdżycę i zwężanie tętnic | Zmiana diety, ruch i leki obniżające lipidy, jeśli są wskazane |
| Palenie tytoniu | Uszkadza ścianę naczyń i zwiększa krzepliwość | Całkowite rzucenie palenia, nie ograniczenie do kilku sztuk |
| Brak ruchu, otyłość, alkohol | Współtworzą niekorzystny profil metaboliczny | Ruch dopasowany do stanu zdrowia, redukcja masy ciała i rozsądne ograniczenie alkoholu |
Tu zwykle pojawia się moje najbardziej praktyczne zastrzeżenie: same porady typu proszę się mniej stresować nie rozwiązują problemu, jeśli ciśnienie jest stale wysokie albo arytmia nie jest kontrolowana. Dobre działania profilaktyczne są konkretne, mierzalne i sprawdzane w badaniach, nie tylko deklarowane.
Po ustabilizowaniu stanu najważniejsze staje się to, jak wraca się do codzienności, bo udar bardzo rzadko kończy się wyłącznie na pobycie w szpitalu.
Jak wygląda rehabilitacja po udarze i dlaczego nie warto jej odkładać
Po takim epizodzie rehabilitacja jest często równie ważna jak samo leczenie ostrej fazy. Obejmuje nie tylko ćwiczenia ruchowe, lecz także pracę nad mową, połykaniem, pamięcią, koncentracją i samodzielnością w codziennych czynnościach.
| Forma rehabilitacji | Dla kogo jest przydatna | Co zwykle daje |
|---|---|---|
| Ambulatoryjna | Dla osób, które chodzą samodzielnie i mogą dojeżdżać na wizyty | Regularną fizjoterapię i kontrolę postępów bez pobytu w szpitalu |
| Domowa | Dla pacjentów, którzy nie mogą samodzielnie dotrzeć do placówki | Ćwiczenia w bezpiecznym środowisku i pracę z trudnościami dnia codziennego |
| Dzienna | Dla osób, które potrzebują intensywniejszego programu bez całodobowego pobytu | Więcej terapii w krótszym czasie i lepszą koordynację między specjalistami |
| Stacjonarna | Dla pacjentów wymagających stałego nadzoru medycznego | Najszersze wsparcie przy większym deficycie neurologicznym |
NFZ przewiduje rehabilitację neurologiczną także w warunkach domowych, jeśli pacjent nie porusza się samodzielnie, a w przypadku ogniskowego uszkodzenia mózgu takie świadczenie może być dostępne do 12 miesięcy od zdarzenia. To ważny szczegół, bo wielu chorych rezygnuje za wcześnie, myśląc, że skoro już wyszli ze szpitala, to etap leczenia się skończył.
Z praktycznego punktu widzenia pierwsze miesiące zwykle dają najszybsze efekty, ale poprawa może trwać dłużej, zwłaszcza jeśli terapia jest systematyczna i obejmuje też rodzinę lub opiekuna, którzy pomagają ćwiczyć w domu. Im lepiej zorganizowany plan, tym mniej przypadkowości w powrocie do sprawności.
Czego pilnować po wypisie, żeby nie przegapić nawrotu
Po wyjściu ze szpitala nie chodzi już tylko o dojście do siebie, ale o zbudowanie rutyny, która zmniejsza ryzyko kolejnego incydentu. Ja patrzę na to jak na kilka równoległych zadań: leki, kontrola ciśnienia, kontrola rytmu serca, ruch, sen i szybka reakcja na nowe objawy.
- Bierz leki dokładnie tak, jak zapisano. Pomijanie dawek jest jedną z najczęstszych przyczyn niepowodzenia profilaktyki wtórnej.
- Mierz ciśnienie regularnie. Jeśli wartości są za wysokie, sam ruch nie wystarczy, potrzebna jest korekta leczenia.
- Kontroluj serce i metabolizm. Przy migotaniu przedsionków, cukrzycy czy wysokich lipidach niezbędne są wizyty kontrolne i badania.
- Ćwicz codziennie, ale rozsądnie. Lepsze są krótsze, systematyczne treningi niż jednorazowy zryw.
- Reaguj na nawroty objawów natychmiast. Nowa asymetria twarzy, zaburzenia mowy, nagłe osłabienie ręki lub widzenia oznaczają pilny kontakt z pomocą medyczną.
- Włącz bliskich w obserwację. Czasem to rodzina szybciej zauważy drobną zmianę niż sam pacjent.
Najgroźniejszy błąd po takim epizodzie to uznać, że sprawa jest zamknięta, gdy pacjent wrócił do domu. W praktyce właśnie wtedy zaczyna się najważniejsza część pracy: utrzymanie efektów leczenia, konsekwentna rehabilitacja i szybkie rozpoznawanie kolejnych sygnałów ostrzegawczych.