Drobne ogniska krwotoczne w mózgu budzą niepokój, ale sam opis nie zawsze oznacza coś dramatycznego. Potoczny mikro wylew bywa używany bardzo różnie, dlatego rozbieram ten termin na części i pokazuję, kiedy chodzi o mikrokrwawienia, a kiedy o rzeczywisty udar krwotoczny. Wyjaśniam też, co taki wynik mówi o ryzyku udaru, jak wygląda diagnostyka i co warto zrobić po rozpoznaniu.
Najważniejsze rzeczy, które warto wiedzieć od razu
- Najczęściej chodzi o mikrokrwawienia mózgowe, czyli drobne ślady dawnych wynaczynień krwi widoczne głównie w MRI.
- Taki wynik często nie daje objawów, ale bywa sygnałem choroby małych naczyń i większej podatności na kolejne incydenty naczyniowe.
- Najważniejsze przyczyny to nadciśnienie tętnicze, wiek, angiopatia amyloidowa oraz sytuacje sprzyjające krwawieniu, na przykład leczenie przeciwkrzepliwe.
- Tomografia komputerowa może ich nie pokazać, dlatego kluczowe jest badanie rezonansu z sekwencjami wrażliwymi na produkty krwi.
- Obecność mikrokrwawień nie oznacza automatycznie pilnej operacji, ale wymaga oceny neurologa i rozsądnej kontroli czynników ryzyka.
- Jeśli pojawiają się nagłe objawy neurologiczne, trzeba traktować sytuację jak udar i wezwać pomoc natychmiast.
Czym naprawdę jest mikro wylew w mózgu
W praktyce wolę mówić o mikrokrwawieniach mózgowych albo o drobnych ogniskach krwotocznych, bo to dokładniej oddaje sprawę. Chodzi o małe ślady po wynaczynieniu krwi z drobnych naczyń, które z czasem zostawiają po sobie produkty rozpadu, przede wszystkim hemosyderynę. W badaniu obrazowym wyglądają jak punktowe zmiany, a nie jak duży krwotok z masą ucisku i gwałtownymi objawami.
To ważne rozróżnienie, bo taki opis nie jest sam w sobie pełną diagnozą. Dla mnie to raczej informacja, że w mózgu dzieje się coś na poziomie małych naczyń i trzeba szukać przyczyny: nadciśnienia, zmian zwyrodnieniowych naczyń, angiopatii amyloidowej albo innego czynnika, który osłabia ścianę naczynia. U części osób to znalezisko przypadkowe, wykryte przy zupełnie innym badaniu.
W codziennej rozmowie pacjenci często wrzucają do jednego worka mikrokrwawienie, udar krwotoczny i miniudar. To błąd, który tylko podbija lęk, a nie pomaga zrozumieć sytuację. Dlatego najpierw warto uporządkować pojęcia, a dopiero później oceniać, jakie znaczenie ma taki wynik dla konkretnej osoby.
Skoro już wiemy, czym jest sam obraz zmian, przejdźmy do najczęstszych pomyłek i do tego, z czym naprawdę można go mylić.
Jak odróżnić mikrokrwawienia od udaru krwotocznego i TIA
Największy problem w tym temacie polega na tym, że w potocznym języku wszystko bywa nazywane wylewem. Medycznie to trzy różne sytuacje i każda wymaga innego podejścia.
| Stan | Co się dzieje | Typowe objawy | Znaczenie praktyczne |
|---|---|---|---|
| Mikrokrwawienia mózgowe | Drobne ślady po wcześniejszym wynaczynieniu krwi w małych naczyniach | Często brak objawów albo objawy wynikają z choroby podstawowej | Zwykle marker choroby naczyń; wymaga oceny ryzyka, nie paniki |
| Udar krwotoczny | Większe pęknięcie naczynia i krwawienie do mózgu | Nagły niedowład, zaburzenia mowy, silny ból głowy, wymioty, zaburzenia przytomności | Stan nagły, wymaga natychmiastowej pomocy |
| TIA | Przemijające niedokrwienie mózgu bez trwałego uszkodzenia | Objawy podobne do udaru, ale ustępują | To nadal pilny sygnał ostrzegawczy, bo ryzyko pełnego udaru rośnie |
Najważniejsze jest to, że TIA nie jest krwawieniem, tylko przejściowym niedokrwieniem. Mikrokrwawienia też nie są tym samym, co świeży udar krwotoczny. W praktyce taki podział pomaga uniknąć dwóch skrajności: bagatelizowania ostrych objawów i przesadnego strachu przed każdym drobnym znaleziskiem w MRI.
Gdy ten podział jest już jasny, łatwiej zrozumieć, skąd biorą się same mikrokrwawienia i dlaczego u jednych osób pojawiają się po latach nadciśnienia, a u innych w związku z innym procesem chorobowym.
Skąd biorą się mikrokrwawienia w mózgu
Najczęściej stoją za nimi przewlekłe uszkodzenia małych naczyń. W praktyce przewijają się trzy grupy przyczyn: nadciśnienie tętnicze, angiopatia amyloidowa i szeroko rozumiana choroba małych naczyń. Nadciśnienie przez lata usztywnia i osłabia ściany drobnych tętniczek, więc z czasem stają się bardziej podatne na mikrowyciek krwi.
Angiopatia amyloidowa to z kolei proces, w którym w ścianach naczyń odkłada się białko amyloidowe. Częściej dotyczy osób starszych i zwykle daje obraz zmian położonych bardziej powierzchownie, w obrębie kory i płatów mózgu. To ważna wskazówka, bo lokalizacja mikrokrwawień bywa dla neurologa podpowiedzią, jaki mechanizm dominuje.
Do czynników, które zwiększają ryzyko, należą też wiek, leczenie przeciwkrzepliwe lub przeciwpłytkowe, wcześniejszy udar, uraz głowy, niektóre malformacje naczyniowe oraz ogólnie źle kontrolowane czynniki naczyniowe, na przykład cukrzyca, palenie czy wysoki cholesterol. Nie oznacza to, że każdy z tych elementów sam z siebie wywołuje mikrokrwawienie. Częściej działa jako tło, które pogarsza stan naczyń i ułatwia pojawienie się zmian.
Właśnie dlatego w kolejnym kroku liczy się nie tylko opis zmiany, ale też to, jak została ona uchwycona w rezonansie.
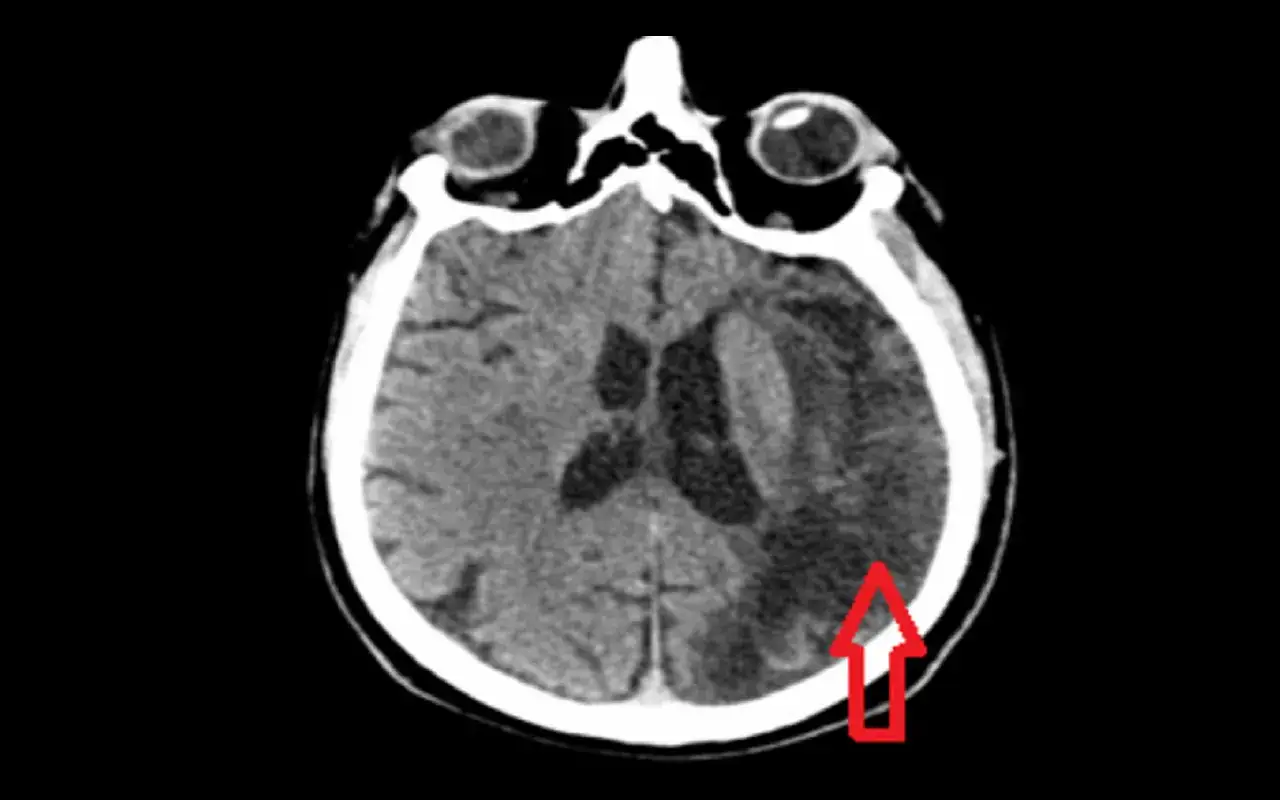
Jak rozpoznaje się je w badaniach obrazowych
Najlepszym badaniem jest rezonans magnetyczny, zwłaszcza z sekwencjami wrażliwymi na produkty krwi, takimi jak T2* GRE albo SWI. Na tych obrazach drobne ogniska krwotoczne widać jako małe ciemne punkty. Tomografia komputerowa często ich nie pokazuje, więc prawidłowy wynik TK nie wyklucza mikrokrwawień.
W opisie badania można spotkać różne sformułowania, które brzmią groźnie, ale technicznie oznaczają to samo albo bardzo podobny obraz. Najczęściej liczy się liczba zmian, ich położenie i to, czy radiolog opisuje cechy sugerujące chorobę małych naczyń. Pomocne bywa także odczytanie, czy zmiany są pojedyncze, czy mnogie, a także czy dotyczą struktur głębokich, czy raczej płatów mózgu.
| Co może pojawić się w opisie | Co to zwykle znaczy | Dlaczego ma znaczenie |
|---|---|---|
| Hypointensywne ogniska | Zmiany o obniżonym sygnale, związane z produktami rozpadu krwi | Potwierdzają, że chodzi o ślady krwawienia, a nie o zwykłą torbiel czy obrzęk |
| Efekt blooming | Zmiana na obrazie wydaje się większa niż w rzeczywistości | Pomaga zrozumieć, dlaczego mikrokrwawienie może wyglądać na bardziej rozległe |
| Zmiany głębokie albo płatowe | Rozkład zmian może sugerować inną przyczynę naczyniową | Ułatwia odróżnienie nadciśnieniowej choroby małych naczyń od angiopatii amyloidowej |
W praktyce lubię uczulać na jedną rzecz: sam opis MRI nie zawsze mówi, jak pilna jest sytuacja. Czasem jest to znalezisko przy okazji badania z innego powodu, a czasem element szerszego problemu naczyniowego. Dopiero neurolog, łącząc obraz z objawami i wywiadem, może ocenić, czy to sygnał łagodniejszy, czy ostrzegawczy.
Sam obraz mówi jednak tylko część historii; większe znaczenie ma to, co taki wynik oznacza dla przyszłego ryzyka i leczenia.
Co taki wynik mówi o ryzyku udaru i leczeniu
Mikrokrwawienia są przede wszystkim markerem kruchości małych naczyń. To znaczy, że sam w sobie nie zawsze wywołuje objawy, ale sygnalizuje większą podatność na kolejne problemy naczyniowe. W badaniach zbiorczych obecność takich zmian wiązała się z wyraźnie większym ryzykiem przyszłego krwotoku śródmózgowego, a także z podwyższonym ryzykiem udaru niedokrwiennego, choć to pierwsze ryzyko rośnie zwykle mocniej. W jednej z dużych metaanaliz skorygowane ryzyko kolejnego krwotoku było około czterokrotnie wyższe, a ryzyko udaru niedokrwiennego około dwukrotnie wyższe.
To nie oznacza jednak, że każdy pacjent z mikrokrwawieniami ma od razu odstawić leczenie przeciwzakrzepowe czy przeciwpłytkowe. Taka decyzja zawsze zależy od całego obrazu: liczby zmian, ich lokalizacji, powodu, dla którego pacjent w ogóle bierze leki, oraz od tego, jakie ma ryzyko niedokrwienia. U części chorych korzyść z ochrony przed udarem nadal jest większa niż ryzyko krwawienia.
Właśnie tu pojawia się najwięcej niuansów. U osoby po migotaniu przedsionków, po przebytym udarze niedokrwiennym albo z wysokim ryzykiem zakrzepowym nie wolno samodzielnie zmieniać leków. Z drugiej strony, jeśli zmian jest wiele i obraz sugeruje np. angiopatię amyloidową, neurolog może zmienić strategię leczenia albo częściej kontrolować sytuację. Dla pacjenta najrozsądniejszy wniosek brzmi: wynik nie jest wyrokiem, ale wymaga przemyślanej oceny, a nie odruchowego bagatelizowania.
I tu najważniejsze jest działanie rozsądne, nie impulsywne: nie odstawiać leków samodzielnie, ale też nie ignorować nowych objawów.
Co robić po takim rozpoznaniu i kiedy wezwać pomoc
Jeśli mikrokrwawienia wykryto przypadkiem, pierwszy krok jest zwykle prosty: omówić wynik z neurologiem lub lekarzem prowadzącym i uporządkować czynniki ryzyka. Najczęściej chodzi o pomiar ciśnienia, ocenę cholesterolu, glukozy, masy ciała, palenia, aktywności fizycznej i listy leków. W wielu przypadkach najwięcej daje konsekwentna kontrola nadciśnienia, bo to ono najczęściej napędza dalsze uszkodzenie małych naczyń.
Jeśli lekarz prowadzący zlecił MRI z powodu dolegliwości, nie warto zakładać, że wynik wyjaśnia wszystko. Ból głowy, zawroty, zaburzenia pamięci czy chwilowe osłabienie mogą mieć różne przyczyny, a mikrokrwawienia bywają tylko jednym z elementów układanki. Dlatego nie interpretuję takiego opisu w oderwaniu od objawów, wieku i chorób towarzyszących.
Natomiast w chwili, gdy pojawiają się nagłe objawy neurologiczne, nie ma znaczenia, czy ktoś ma w historii mikrokrwawienia, czy nie. Trzeba działać jak przy udarze: nagły niedowład twarzy, ręki lub nogi, zaburzenia mowy, nagłe pogorszenie widzenia, problemy z chodzeniem, silny ból głowy bez przyczyny, wymioty albo zaburzenia przytomności to wskazanie do natychmiastowego wezwania pomocy. W Polsce dzwoni się pod 112 albo 999 i nie czeka, aż objawy „same przejdą”.
Kiedy już wiadomo, że nie ma ostrego stanu nagłego, warto przejść do rzeczy, które realnie zmniejszają ryzyko kolejnych problemów.
Jak wykorzystać ten wynik, żeby realnie zmniejszyć ryzyko kolejnych problemów
Najlepszy efekt daje nie samo „posiadanie wyniku”, tylko przełożenie go na codzienną profilaktykę. W praktyce zaczynam od kilku rzeczy, które pacjent może dopiąć od razu lub po jednej wizycie kontrolnej.
- Kontrola ciśnienia - warto prowadzić domowe pomiary i pokazać je lekarzowi, zwłaszcza jeśli wartości często przekraczają normę.
- Przegląd leków - dobrze sprawdzić, czy wszystkie preparaty są nadal potrzebne i czy ich dawki są właściwe.
- Ruch - regularna aktywność, nawet umiarkowana, zwykle wspiera naczynia lepiej niż sporadyczne, intensywne zrywy.
- Sen i bezdech - przewlekły niedobór snu i nieleczony bezdech senny potrafią pogarszać ciśnienie i regenerację układu naczyniowego.
- Rzucenie palenia - to jeden z tych kroków, które naprawdę mają sens, bo zmniejszają obciążenie całego układu naczyniowego.
- Stabilna glikemia i lipidogram - jeśli ktoś ma cukrzycę lub zaburzenia lipidowe, trzeba je prowadzić konsekwentnie, a nie tylko „od badania do badania”.
Dobrym nawykiem jest też zadanie na wizycie kilku konkretnych pytań: ile zmian widać, gdzie są położone, czy obraz bardziej pasuje do nadciśnienia czy angiopatii amyloidowej oraz czy obecne leczenie nie wymaga korekty. Takie pytania porządkują rozmowę i pomagają wyjść poza sam opis z pracowni obrazowej.
Jeśli mam zamknąć ten temat jednym praktycznym zdaniem, to brzmi ono tak: mikrokrwawienia nie są automatycznie katastrofą, ale są sygnałem, że układ naczyniowy w mózgu wymaga poważnego traktowania. Im lepiej opanowane ciśnienie, leki i czynniki ryzyka, tym większa szansa, że wynik MRI zostanie tylko ważną informacją, a nie początkiem kolejnego incydentu neurologicznego.