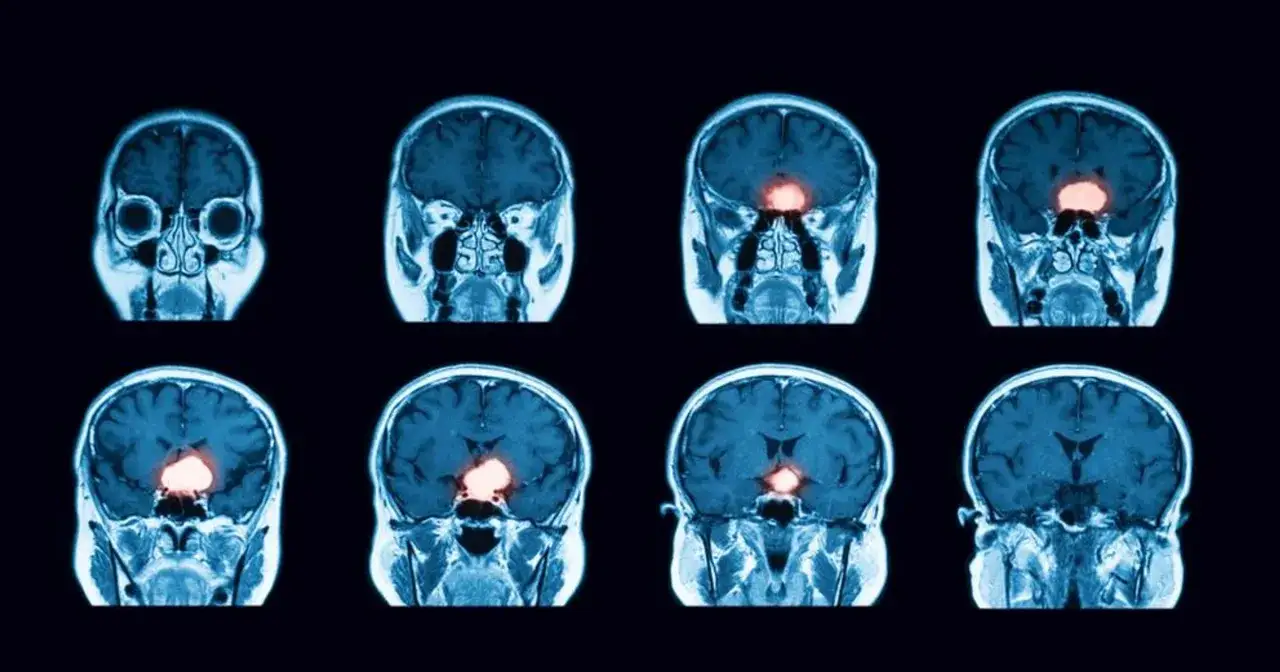
Najważniejsze fakty o tej chorobie pomagają szybko odróżnić sytuację do obserwacji od tej, która wymaga leczenia
- Większość guzów oponowych rośnie powoli i przez długi czas może nie dawać żadnych objawów.
- Objawy zależą głównie od lokalizacji, a nie tylko od wielkości zmiany.
- MRI z kontrastem jest podstawowym badaniem oceniającym położenie i zasięg guza.
- Leczenie obejmuje obserwację, operację, radioterapię lub ich połączenie.
- Rokowanie zależy przede wszystkim od stopnia WHO, miejsca zmiany i tego, czy udało się ją usunąć całkowicie.
Czym jest oponiak mózgu i dlaczego zwykle rozwija się powoli
To guz wyrastający z opon mózgowo-rdzeniowych, najczęściej z komórek pajęczynówki. Nie zaczyna się w tkance mózgowej, ale może ją uciskać, przemieszczać naczynia i drażnić nerwy czaszkowe. Właśnie dlatego tak wiele objawów wynika z położenia, a nie z samej nazwy histologicznej. Ja traktuję to rozróżnienie jako ważne, bo od razu zmienia sposób myślenia o leczeniu i kontroli.
Najczęściej spotyka się zmiany o łagodnym charakterze, ale nie oznacza to, że są błahostką. Nawet wolno rosnący guz może po czasie wpłynąć na wzrok, mowę, pamięć, słuch albo równowagę, jeśli znajduje się w newralgicznym miejscu. W praktyce najważniejszy jest więc nie sam rozmiar, lecz relacja zmiany do otaczających struktur.
| Stopień WHO | Co oznacza | Jak się zachowuje | Znaczenie praktyczne |
|---|---|---|---|
| I | łagodny | zwykle rośnie wolno | często wystarcza obserwacja albo operacja |
| II | atypowy | ma większą skłonność do nawrotu | częściej potrzebna radioterapia i bliższe kontrole |
| III | anaplastyczny, złośliwy | rzadki, bardziej agresywny | zwykle leczenie skojarzone i ścisły nadzór |
Około 80-85% takich zmian ma charakter łagodny, ale sama lokalizacja potrafi zamienić nawet mały guz w realny problem neurologiczny. To naturalnie prowadzi do pytania o objawy, bo właśnie one najczęściej jako pierwsze zwracają uwagę pacjenta.
Jakie objawy daje i kiedy łatwo je zbagatelizować
Obraz kliniczny bywa podstępny, bo symptomy rozwijają się powoli i łatwo przypisać je stresowi, migrenie, wiekowi albo przemęczeniu. Najczęściej pojawiają się:
- bóle głowy, zwłaszcza narastające, poranne albo inne niż dotychczas,
- napady padaczkowe, także pierwszy w życiu incydent drgawkowy,
- zaburzenia widzenia, na przykład podwójne widzenie, ubytek pola widzenia lub pogorszenie ostrości,
- szumy uszne i pogorszenie słuchu, jeśli guz leży blisko struktur odpowiedzialnych za słyszenie,
- drętwienie, osłabienie lub niedowład kończyn albo jednej strony twarzy,
- problemy z mową, pamięcią, koncentracją i wyraźna zmiana zachowania.
Gdy zmiana leży przy płacie czołowym, częściej widać spowolnienie myślenia, rozdrażnienie, apatię lub trudność w planowaniu. Przy okolicach skroniowych i podstawy czaszki bardziej rzucają się w oczy napady padaczkowe, zaburzenia mowy, słuchu albo węchu. Rzadziej pierwszym sygnałem są objawy z kręgosłupa, wtedy dominują problemy z chodzeniem, czuciem i kontrolą zwieraczy.
Pilnej oceny wymagają nagły napad padaczkowy, szybkie pogorszenie widzenia, nowy niedowład, zaburzenia mowy oraz silny ból głowy z wymiotami. Kiedy pojawiają się takie sygnały, pytanie o przyczynę schodzi na drugi plan, a na pierwszy wychodzi diagnostyka i bezpieczeństwo.
Skąd się bierze i kto ma większe ryzyko
W większości przypadków nie da się wskazać jednej, prostej przyczyny. Wiadomo jednak, że ryzyko rośnie po napromienianiu głowy, przy neurofibromatozie typu 2 i częściej u kobiet oraz osób starszych. W tle podejrzewa się też wpływ hormonów, ale tu obraz nie jest tak prosty, jak chcieliby to przedstawiać internetowe skróty myślowe.
- Wcześniejsze napromienianie głowy - to najlepiej udokumentowany środowiskowy czynnik ryzyka.
- Neurofibromatoza typu 2 - dziedziczna choroba, która zwiększa podatność na guzy układu nerwowego.
- Płeć żeńska i hormony - zachorowania są częstsze u kobiet, ale sam mechanizm nadal nie tłumaczy wszystkiego.
- Wiek - ryzyko wyraźnie rośnie po 60. roku życia.
- Obciążenie rodzinne - rzadsze, ale warte omówienia z lekarzem, jeśli w rodzinie występowały podobne guzy.
Nie ma jednego codziennego nawyku, który sam z siebie tłumaczyłby większość zachorowań. Dlatego ważniejsze od szukania winy jest szybkie rozpoznanie, a do niego prowadzi przede wszystkim obrazowanie.
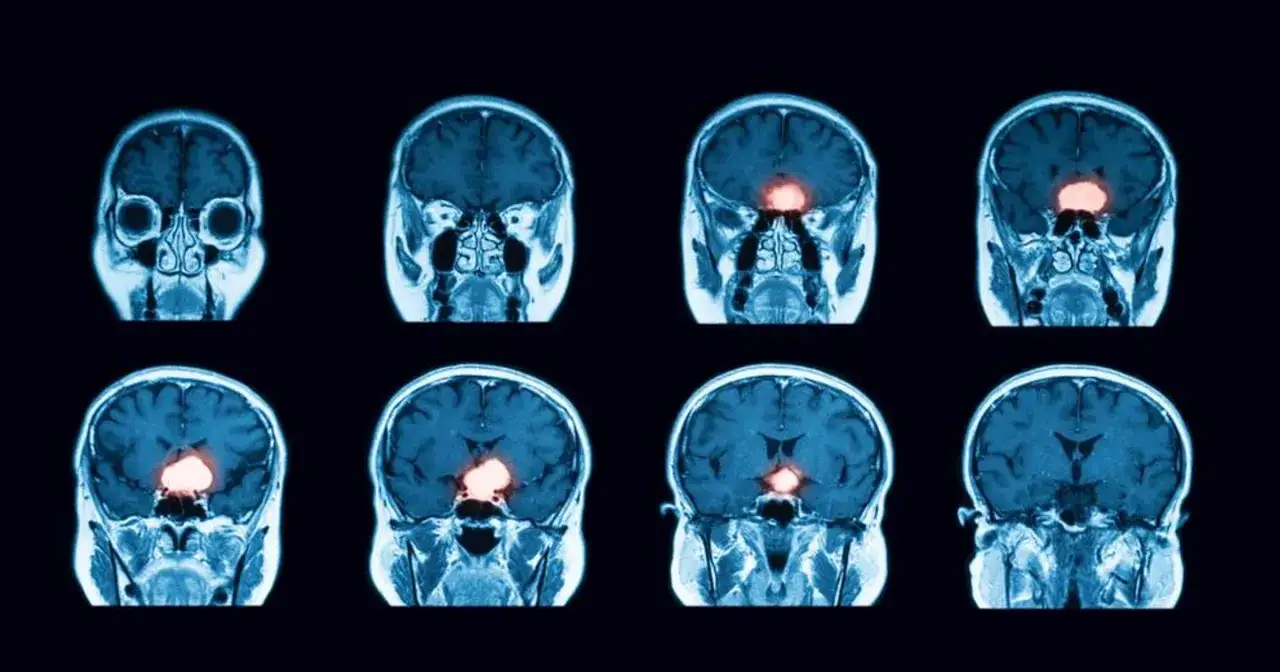
Jak potwierdza się rozpoznanie
MRI z kontrastem jest podstawą, bo pokazuje położenie zmiany, jej relację do opon, kości i sąsiednich struktur. Tomografia komputerowa pomaga zwłaszcza wtedy, gdy trzeba ocenić zwapnienia, zmiany kostne albo sytuację pilną. Ostateczne potwierdzenie daje badanie histopatologiczne materiału pooperacyjnego lub z biopsji, ale nie zawsze jest ono potrzebne przed leczeniem.| Badanie | Po co się je wykonuje | Co zwykle wnosi |
|---|---|---|
| Badanie neurologiczne | ocena wzroku, mowy, siły, koordynacji i odruchów | pokazuje, które funkcje są już zaburzone |
| MRI z kontrastem | dokładna ocena lokalizacji i zasięgu guza | to najważniejsze badanie planujące dalsze postępowanie |
| TK | ocena kości, zwapnień i niektórych sytuacji nagłych | uzupełnia obraz z MRI |
| Histopatologia | sprawdzenie typu komórek i stopnia WHO | potwierdza rozpoznanie, jeśli potrzebny jest materiał tkankowy |
W zależności od miejsca guza lekarz może też zlecić badanie pola widzenia, konsultację okulistyczną, ocenę słuchu albo bardziej szczegółową analizę funkcji nerwów czaszkowych. Po tym etapie zwykle zapada najważniejsza decyzja: obserwować czy leczyć.
Jak wygląda leczenie krok po kroku
Leczenie dobiera się do wieku, objawów, tempa wzrostu i miejsca guza. W praktyce najczęściej są cztery scenariusze: obserwacja, operacja, radioterapia albo połączenie kilku metod. Ja zwracam uwagę przede wszystkim na to, że mały guz nie zawsze znaczy mały problem - jeśli leży przy nerwie wzrokowym albo w okolicy pnia mózgu, nawet niewielka zmiana może wymagać szybkiego działania.
| Sytuacja | Najczęstsze postępowanie | Po co to się robi |
|---|---|---|
| Mała, bezobjawowa i stabilna zmiana | obserwacja z regularnym MRI | żeby nie leczyć na zapas czegoś, co nie rośnie |
| Guz rosnący lub powodujący objawy | operacja | żeby zdjąć ucisk i pobrać materiał do oceny |
| Resztkowa zmiana po zabiegu, trudny dostęp albo wyższy stopień | radioterapia lub radiochirurgia stereotaktyczna | żeby zmniejszyć ryzyko wznowy |
| Nawrót lub guz bardziej agresywny | leczenie skojarzone, czasem badania kliniczne | żeby utrzymać kontrolę choroby |
Klasyczna chemioterapia ma tu ograniczoną rolę i częściej pojawia się w badaniach klinicznych niż jako standard leczenia. Po operacji często potrzebna jest też rehabilitacja neurologiczna: ćwiczenie chodu, równowagi, mowy, pracy ręki albo koncentracji. To nie jest dodatek „na później”, tylko część odzyskiwania sprawności.
Od dobrze dobranego leczenia ważniejsze bywa czasem to, czy pacjent ma realnie zaplanowaną kontrolę po zabiegu, bo właśnie wtedy wychodzi na jaw, czy guz został opanowany na stałe.
Co oznacza rokowanie i nawroty w praktyce
Rokowanie zależy głównie od stopnia WHO, lokalizacji, tego, czy guz udało się usunąć całkowicie, i od odpowiedzi na radioterapię. Dla zmian stopnia 1 często wystarcza sama kontrola, ale przy stopniu 2 i 3 ryzyko nawrotu wyraźnie rośnie, dlatego plan obserwacji jest dłuższy i bardziej intensywny. To właśnie tutaj najłatwiej o złudzenie, że skoro po zabiegu jest dobrze, temat jest zamknięty - w praktyce kontrole obrazowe są równie ważne jak sam zabieg.
| Stopień WHO | Co oznacza dla pacjenta | Jakie jest ryzyko nawrotu w praktyce |
|---|---|---|
| I | zwykle najlepsze rokowanie, zwłaszcza po całkowitym usunięciu | niskie, ale nie zerowe |
| II | wymaga bliższego nadzoru i częściej leczenia uzupełniającego | około 20-30% w ciągu 10 lat |
| III | najbardziej agresywny przebieg i duża skłonność do wznowy | około 70-80% w ciągu 10 lat |
Na wynik najbardziej wpływają: stopień WHO, zakres resekcji, lokalizacja w okolicy podstawy czaszki lub ważnych nerwów, a także to, czy po operacji pozostała resztka guza. Z doświadczenia redakcyjnego mogę powiedzieć jedno: pacjenci najlepiej radzą sobie wtedy, gdy od początku wiedzą, że leczenie to nie tylko zabieg, ale też dłuższy plan kontroli.
Między kontrolami najwięcej mówi tempo zmian
Po rozpoznaniu albo zabiegu nie skupiam się wyłącznie na samym wyniku MRI. Równie ważne są drobne zmiany, które pojawiają się między kontrolami: częstsze bóle głowy, nowa chwiejność, wolniejsze mówienie, gorsza pamięć, kłopoty z widzeniem czy słuchaniem. Warto spisywać daty objawów i leki przeciwbólowe, bo taki prosty dziennik często pokazuje lekarzowi więcej niż jedno ogólne zdanie, że coś się pogorszyło.
- Nowe objawy neurologiczne - na przykład drętwienie, osłabienie, zaburzenia mowy lub widzenia.
- Zmiana tempa dolegliwości - szczególnie wtedy, gdy ból głowy staje się częstszy albo bardziej intensywny.
- Wpływ na codzienność - problemy z pracą, koncentracją, chodzeniem, czytaniem lub orientacją.
- Objawy nagłe - napad padaczkowy, niedowład, gwałtowne pogorszenie wzroku albo mowy.
Jeżeli objawy narastają szybko, pojawia się napad padaczkowy albo dochodzi do niedowładu, nie czeka się na planową wizytę. Właśnie przy guzach oponowych najlepiej działa połączenie cierpliwej obserwacji, regularnego MRI i szybkiej reakcji na nowe sygnały z układu nerwowego.