Najważniejsze po takim epizodzie jest szybkie sprawdzenie, czy nie był to sygnał ostrzegawczy przed kolejnym udarem
- Objawy, które pojawiają się nagle i mijają, nadal są pilne - mogą oznaczać TIA albo mały udar.
- Nie czeka się, aż „samo przejdzie” - przy podejrzeniu udaru trzeba dzwonić pod 112 lub 999.
- Najbardziej alarmują asymetria twarzy, niedowład jednej strony ciała, zaburzenia mowy i widzenia.
- Diagnostyka zwykle obejmuje badanie neurologiczne, TK lub MRI, ocenę naczyń szyjnych i serca oraz EKG/Holter.
- Po incydencie liczy się też profilaktyka wtórna - ciśnienie, rytm serca, cholesterol, cukier, palenie i rehabilitacja.
Co zwykle oznacza taki epizod i dlaczego nie warto go bagatelizować
W praktyce pod hasłem „przechodzony udar” kryją się najczęściej trzy różne sytuacje. Pierwsza to przemijający napad niedokrwienny (TIA), czyli epizod z objawami podobnymi do udaru, ale bez trwałego uszkodzenia mózgu. Druga to mały udar niedokrwienny, który daje łagodne albo szybko słabnące objawy, więc łatwo go zignorować. Trzecia to udar rozpoznany dopiero po czasie, gdy pacjent zauważa dopiero skutki: gorszą sprawność ręki, problemy z mową, pamięcią lub równowagą.
To ważne rozróżnienie, bo sam fakt, że objawy minęły, nie usuwa przyczyny. Jak przypomina pacjent.gov.pl, epizod, który ustępuje po krótkim czasie, może być sygnałem alarmowym - kolejne godziny i dni są właśnie momentem, w którym ryzyko większego udaru nadal pozostaje realne. Z mojego punktu widzenia to jeden z tych przypadków, w których „jest już lepiej” bywa najbardziej zdradliwym zdaniem.
| Możliwa sytuacja | Jak wygląda w praktyce | Dlaczego ma znaczenie |
|---|---|---|
| TIA | Objawy trwają krótko, zwykle ustępują całkowicie | To ostrzeżenie przed pełnym udarem i sygnał do pilnej diagnostyki |
| Mały udar | Objawy są słabsze albo szybko słabną, ale nie muszą zniknąć całkiem | Mózg mógł już ulec uszkodzeniu, nawet jeśli pacjent czuje się „w miarę dobrze” |
| Udar rozpoznany po czasie | Pojawiają się subtelne następstwa, np. gorsza precyzja ręki, mowa, pamięć | Bez diagnostyki łatwo przeoczyć przyczynę i nie wdrożyć ochrony przed nawrotem |
Dlatego przy takim obrazie nie pytam najpierw, czy „to już na pewno minęło”, tylko co dokładnie się wydarzyło i czy objawy pasują do lokalizacji w mózgu. To prowadzi wprost do kolejnego kroku: rozpoznania tych sygnałów, które ludzie najczęściej mylą ze zmęczeniem, migreną albo stresem.
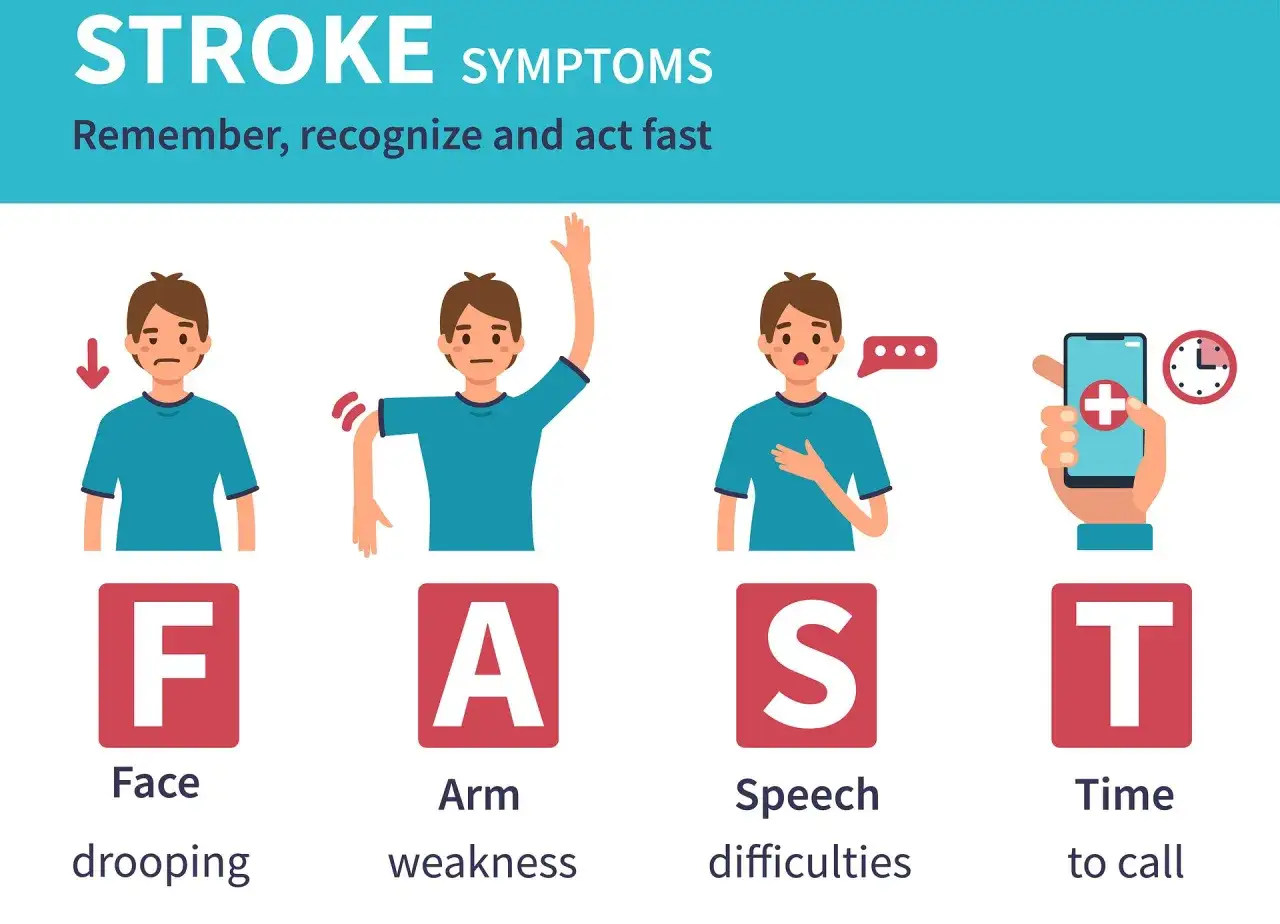
Objawy, które najłatwiej przeoczyć
Akademia NFZ przypomina, że w udarze najczęściej pojawia się niedowład jednej strony ciała, asymetria twarzy, zaburzenia mowy i problemy ze wzrokiem. To klasyczny zestaw, ale w realnym życiu objawy nie zawsze układają się książkowo. Czasem zaczyna się od potknięcia, chwytania przedmiotów jedną ręką „jakby słabszą”, dziwnego bełkotu albo uczucia, że litery na ekranie uciekają.
- Opadanie kącika ust lub nierówny uśmiech.
- Drętwienie albo osłabienie ręki, nogi lub całej jednej strony ciała.
- Bełkotliwa mowa, zacinanie się, problemy ze znalezieniem słowa.
- Zaburzenia widzenia, na przykład podwójne widzenie albo ubytek pola widzenia.
- Nagłe zawroty głowy i chwiejny chód, zwłaszcza jeśli wcześniej nie było takich problemów.
- Nietypowa dezorientacja, trudność w rozumieniu poleceń albo dziwnie „pusty” kontakt.
Warto zapamiętać prostą zasadę: jeśli objaw pojawił się nagle, dotyczy jednej strony ciała albo mowy i nie ma sensownego wyjaśnienia, traktuję go jak udar, dopóki nie zostanie wykluczony. To samo dotyczy sytuacji, gdy objaw trwał krótko i potem zniknął. Taka kolejność myślenia bywa niewygodna, ale właśnie ona najczęściej chroni przed spóźnioną reakcją.
Gdy już wiemy, jakie sygnały są niebezpieczne, naturalne pytanie brzmi: co robić, jeśli pojawiły się w domu, w pracy albo wieczorem, a teraz wszystko wydaje się normalne?
Co zrobić, gdy objawy minęły albo pojawiły się w nocy
Najgorszym odruchem jest obserwowanie sytuacji „do rana”. Jeśli wystąpiły objawy sugerujące udar, dzwoń pod 112 lub 999 od razu, nawet gdy po kilku minutach wszystko wróciło do normy. Pacjent.gov.pl podkreśla, że objawy, które pojawiają się i znikają, nadal wymagają natychmiastowej oceny medycznej - właśnie dlatego, że mogą zapowiadać większy epizod w najbliższym czasie.
- Zapisz dokładną godzinę początku objawów albo moment, w którym ostatnio pacjent był „na pewno normalny”. To ma znaczenie dla leczenia.
- Nie prowadź samochodu i nie wysyłaj chorego samodzielnie do szpitala, jeśli są zaburzenia mowy, równowagi lub osłabienie kończyn.
- Nie czekaj, aż symptomy wrócą - nawet krótkie ustąpienie nie wyklucza udaru.
- Nie bierz na własną rękę leków przeciwbólowych ani „na krążenie”, jeśli nie zalecił ich lekarz po ocenie stanu pacjenta.
- Jeśli objawy ustąpiły, i tak jedź na pilną ocenę neurologiczną - najlepiej jeszcze tego samego dnia.
W praktyce liczy się prosty cel: nie stracić czasu, w którym można zatrzymać proces chorobowy albo ograniczyć jego skutki. Następny krok to ustalenie, czy był to TIA, mały udar, czy coś innego, co tylko udar naśladuje.
Jak lekarz potwierdza, co się wydarzyło
Diagnostyka po takim epizodzie nie opiera się na jednym badaniu. Najpierw lekarz ocenia objawy neurologiczne, czas ich trwania i to, czy pasują do konkretnego obszaru mózgu. Potem zwykle potrzebne są badania obrazowe, ocena naczyń i serca oraz podstawowe testy krwi. W opisie programu diagnostycznego dla TIA w systemie pacjent.gov.pl pojawiają się m.in. badanie neurologiczne, TK mózgu, EKG, Holter, USG tętnic domózgowych i echo serca - i to bardzo dobrze pokazuje, jak szeroko trzeba patrzeć na ten problem.| Badanie | Po co się je robi |
|---|---|
| TK głowy | Pozwala szybko wykluczyć krwawienie i część innych pilnych przyczyn objawów |
| MRI mózgu | Lepiej pokazuje drobne, świeże ogniska niedokrwienia i bywa kluczowe przy krótkich objawach |
| USG tętnic szyjnych i domózgowych | Sprawdza zwężenia, blaszki miażdżycowe i inne przeszkody w przepływie krwi |
| EKG i Holter | Szuka zaburzeń rytmu serca, zwłaszcza migotania przedsionków |
| Echo serca | Ocena źródła skrzeplin i budowy serca |
| Glukoza, lipidogram, morfologia | Pomagają znaleźć czynniki ryzyka i czasem inne przyczyny podobnych objawów |
Trzeba też uczciwie powiedzieć, że nie każdy „dziwny epizod” okaże się udarem. Migrena z aurą, napad padaczkowy, spadek glukozy, zaburzenia przedsionkowe albo infekcja potrafią bardzo dobrze udawać problem neurologiczny. Dlatego właśnie nie opieram się na domysłach, tylko na badaniu i obrazowaniu - bez tego łatwo pomylić jedną sytuację z drugą.
Leczenie i rehabilitacja zależą od przyczyny
Jeśli objawy nadal trwają, leczenie w udarze niedokrwiennym jest wyścigiem z czasem. W wybranych przypadkach stosuje się leczenie trombolityczne, czyli lek rozpuszczający skrzeplinę, ale skuteczność zależy od tego, czy można je podać w odpowiednim oknie czasowym - zwykle do 3-4,5 godziny od początku objawów. To nie jest szczegół techniczny, tylko realna granica, która decyduje o tym, czy część funkcji mózgu da się jeszcze uratować.
Po TIA albo po małym udarze leczenie ma już inny cel: zmniejszyć ryzyko nawrotu. Zależnie od przyczyny lekarz może włączyć leki przeciwpłytkowe, przeciwkrzepliwe, statynę, leczenie nadciśnienia lub korektę cukrzycy. Przy migotaniu przedsionków to właśnie antykoagulacja bywa najważniejsza, bo ogranicza ryzyko powstawania skrzeplin w sercu. Bez rozpoznania źródła problemu leczenie jest tylko połowiczne.
Równie ważna jest rehabilitacja. Po udarze wiele osób potrzebuje ćwiczeń ruchowych, terapii ręki, logopedii, pracy nad połykaniem albo wsparcia w codziennym funkcjonowaniu. Im wcześniej zaczyna się dobrze zaplanowana rehabilitacja, tym lepiej, ale warto mieć realistyczne oczekiwania: odzyskiwanie funkcji bywa szybkie, powolne albo częściowe. Największy błąd to uznać, że skoro objawy były „małe”, to nie trzeba nic robić.
To prowadzi do ostatniego, bardzo praktycznego pytania: co konkretnie warto poprawić, żeby nie wracać do tego samego problemu za kilka tygodni lub miesięcy?
Trzy rzeczy, które naprawdę zmniejszają ryzyko nawrotu
Po takim epizodzie nie ma sensu szukać jednego cudownego rozwiązania. Najlepiej działa zestaw prostych, ale konsekwentnych działań. W praktyce zaczynam od tego, co da się zmierzyć i utrzymać, a nie od obietnic typu „od jutra żyję idealnie”.
- Kontrola ciśnienia i rytmu serca - nadciśnienie i migotanie przedsionków to jedne z najważniejszych czynników ryzyka.
- Poprawa profilu metabolicznego - cholesterol, trójglicerydy, glukoza i masa ciała mają znaczenie długofalowe, nie tylko „na papierze”.
- Rezygnacja z palenia i ograniczenie alkoholu - to jeden z niewielu obszarów, w którym efekt bywa wyraźny szybciej, niż pacjenci się spodziewają.
- Regularny ruch i sen - nie jako hasło, tylko jako stały nawyk, który realnie wpływa na ciśnienie, glikemię i regenerację.
- Leczenie przyczyny, nie tylko objawu - jeśli źródłem był problem z sercem albo zwężenie tętnicy, sam „zdrowszy styl życia” nie wystarczy.
Jeśli miałbym zostawić jedną myśl na koniec, brzmiałaby tak: objaw neurologiczny, który pojawił się nagle, zawsze wymaga poważnego potraktowania, nawet gdy znika po chwili. To właśnie w takich sytuacjach najłatwiej przeoczyć moment, w którym można zapobiec większemu uszkodzeniu mózgu.
Dlatego przechodzony udar traktuję nie jak zamkniętą historię, ale jak sygnał, że układ krążenia mózgowego trzeba sprawdzić do końca, a potem konsekwentnie chronić przed kolejnym epizodem.

