Spektrum autyzmu to nie jeden obraz kliniczny, ale szeroki zakres różnic neurorozwojowych, które wpływają na komunikację społeczną, elastyczność zachowania i sposób reagowania na bodźce. W praktyce najwięcej pytań budzą trzy sprawy: jak rozpoznać sygnały, jak wygląda sensowna diagnoza i co realnie pomaga po rozpoznaniu. Ten tekst porządkuje te kwestie bez uproszczeń, ale też bez medycznego żargonu, który zwykle bardziej przeszkadza niż pomaga.
Najważniejsze fakty o spektrum, diagnozie i wsparciu
- Autyzm jest zaburzeniem neurorozwojowym, a nie jedną chorobą o identycznym przebiegu u wszystkich osób.
- Najczęściej dotyczy komunikacji społecznej, zachowań powtarzalnych, potrzeb rutyny i przetwarzania bodźców.
- Diagnoza opiera się na obserwacji, wywiadzie rozwojowym i kwestionariuszach, a nie na jednym badaniu laboratoryjnym.
- Po rozpoznaniu najlepiej działa wsparcie dopasowane do konkretnych trudności: komunikacji, sensoryki, relacji i samodzielności.
- W polskich realiach znaczenie mają poradnie psychologiczno-pedagogiczne, wczesne wspomaganie rozwoju i dostosowania w szkole.
- Im wcześniej ktoś dostaje sensowną pomoc, tym łatwiej ograniczyć narastanie frustracji i wtórnych problemów, takich jak lęk czy przeciążenie.
Czym jest spektrum autyzmu i dlaczego to pojęcie ma znaczenie
Najprościej ujmując, to zaburzenie neurorozwojowe, czyli takie, które wiąże się ze sposobem dojrzewania i organizacji mózgu. Nie oznacza to jednej, stałej listy objawów. Dwie osoby mogą dostać tę samą diagnozę, a ich codzienne funkcjonowanie będzie wyglądało zupełnie inaczej: jedna będzie potrzebowała wsparcia głównie w komunikacji i relacjach, druga przede wszystkim w radzeniu sobie z nadmiarem bodźców, zmianami planu albo organizacją dnia.
Właśnie dlatego słowo „spektrum” jest tu kluczowe. Nie chodzi o prostą skalę od „łagodnego” do „ciężkiego”, tylko o profil potrzeb, mocnych stron i trudności. Z mojego punktu widzenia to ważna zmiana myślenia: zamiast pytać, czy ktoś „jest autystyczny czy nie”, lepiej zapytać, jakiego wsparcia potrzebuje w domu, szkole, pracy i relacjach.
W praktyce często współwystępują też inne trudności, na przykład ADHD, lęk, zaburzenia snu, nadwrażliwość sensoryczna albo problemy żołądkowo-jelitowe. To nie są dodatki poboczne, tylko elementy, które potrafią mocno zmieniać obraz całości. Dlatego przy ocenie zawsze patrzę szerzej niż tylko na jedną etykietę diagnostyczną. To prowadzi do najważniejszego pytania: po czym w ogóle można ten profil rozpoznać.

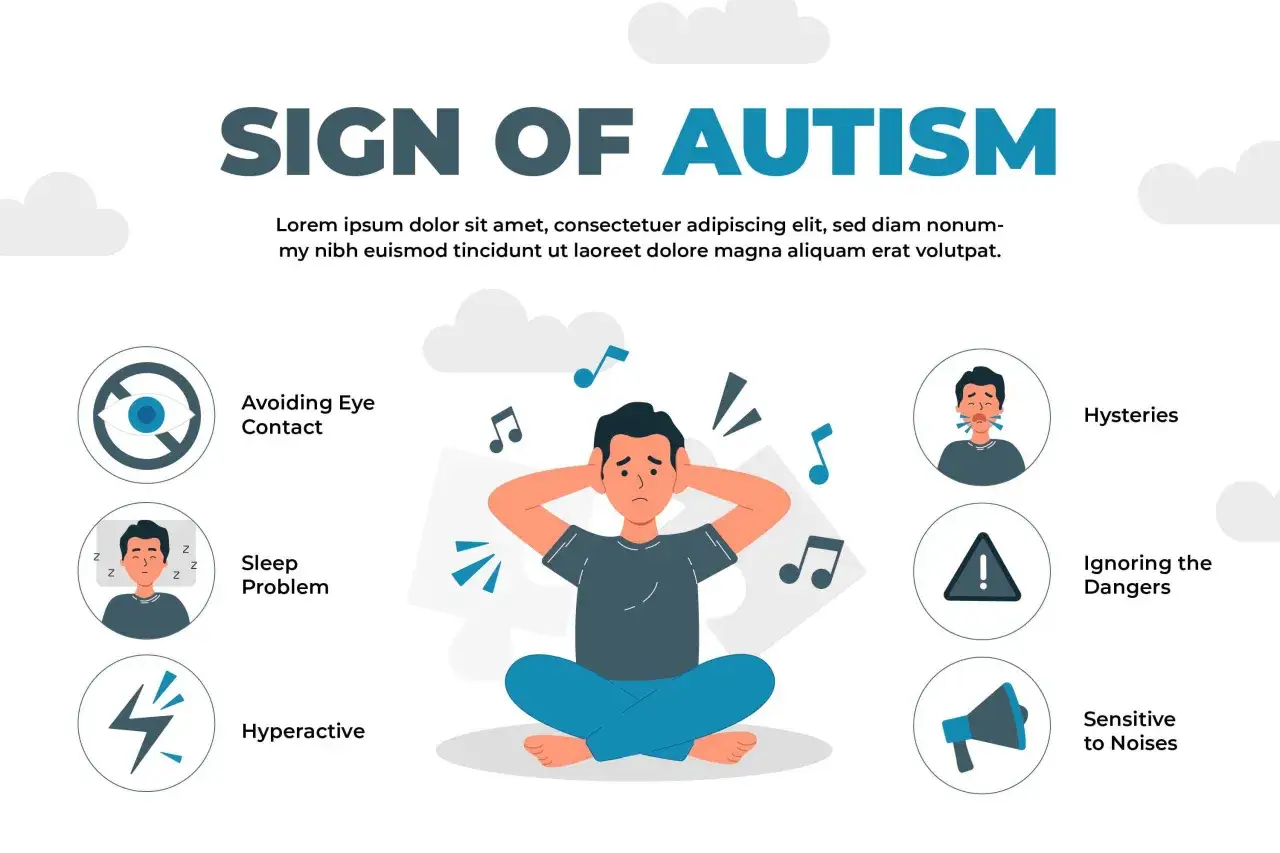
Jakie sygnały najczęściej zwracają uwagę
Objawy nie wyglądają identycznie u każdego, ale zwykle dotyczą kilku obszarów: komunikacji społecznej, zachowań powtarzalnych, reagowania na zmiany oraz przetwarzania bodźców. Jak podaje CDC, u osób w spektrum często widać trudności w kontaktach społecznych i powtarzalne wzorce zachowań, a także odmienny sposób uczenia się, poruszania się czy skupiania uwagi.
Najłatwiej uporządkować to w praktycznej tabeli:
| Obszar | Jak może wyglądać u dziecka | Jak może wyglądać u nastolatka lub dorosłego | Co to zwykle oznacza |
|---|---|---|---|
| Komunikacja społeczna | Mało wskazywania palcem, ograniczony kontakt wzrokowy, trudność w naprzemiennej zabawie | Kłopot z odczytywaniem aluzji, ironii, tonu głosu albo „czytaniem między wierszami” | Relacje są bardziej męczące, bo wymagają dużej, świadomej analizy |
| Powtarzalność i rutyna | Silna potrzeba stałego planu, złość po zmianie drogi, układanie przedmiotów w określony sposób | Sztywne trzymanie się rytuałów, trudność z przełączaniem zadań, przeciążenie przy zmianie planu | Zmiana nie jest drobną niedogodnością, tylko realnym obciążeniem dla układu nerwowego |
| Przetwarzanie bodźców | Niechęć do metek, hałasu, zapachów, światła albo określonych faktur | Unikanie open space, galerii handlowych, głośnych imprez, silne zmęczenie po „zwykłym” dniu | Układ nerwowy może reagować zbyt mocno albo zbyt słabo na bodźce |
| Emocje i uwaga | Wybuchy po przeciążeniu, trudność w regulacji emocji, pozorny brak reakcji na stres | Maskowanie trudności, szybkie wyczerpanie społeczne, potrzeba samotności po kontaktach z ludźmi | Problemem nie jest brak woli, tylko koszty przetwarzania i samoregulacji |
Ważne zastrzeżenie: nie każda osoba w spektrum ma wszystkie z tych cech, a pojedynczy objaw sam w sobie niczego nie przesądza. Niepokoi mnie raczej zestaw sygnałów, ich stałość i wpływ na codzienne funkcjonowanie. Jeśli te trudności utrzymują się długo i zaczynają ograniczać życie, nie warto czekać, aż „same miną”. Następny krok to rzetelna diagnoza, a nie zgadywanie.
Jak wygląda diagnoza w praktyce
Diagnoza nie polega na jednym badaniu, które „pokazuje autyzm”. To proces, w którym specjalista lub zespół specjalistów zbiera obraz rozwoju, obserwuje zachowanie i porównuje je z kryteriami klinicznymi. W praktyce oznacza to rozmowę o wczesnym rozwoju, obecnych trudnościach, relacjach, komunikacji, reagowaniu na zmiany i przeciążenia sensoryczne.
Najczęściej proces przebiega etapami:
| Etap | Co się dzieje | Po co to robię |
|---|---|---|
| Wstępna obserwacja | Pojawia się pierwszy niepokój, opis zachowania i funkcjonowania w domu, szkole albo pracy | Żeby ustalić, czy chodzi o przejściową trudność, czy o szerszy wzorzec neurorozwojowy |
| Wywiad rozwojowy | Analizuje się rozwój mowy, kontaktu społecznego, zabawy, samoregulacji i samodzielności | Bo autyzm zwykle ma korzenie we wczesnym rozwoju, nawet jeśli został zauważony późno |
| Obserwacja i kwestionariusze | Specjalista patrzy na komunikację, reakcje społeczne, elastyczność zachowania i wzorce zainteresowań | Żeby zobaczyć nie tylko to, co ktoś opowiada, ale też to, jak funkcjonuje w praktyce |
| Ocena współwystępujących trudności | W razie potrzeby sprawdza się słuch, rozwój mowy, funkcje poznawcze, lęk, ADHD albo inne problemy | Bo część objawów może się nakładać i bez tego łatwo o błędny obraz |
W Polsce ważną rolę odgrywają poradnie psychologiczno-pedagogiczne i specjalistyczne zespoły diagnostyczne. Jak podaje MEN, zajęcia wczesnego wspomagania rozwoju organizuje się w wymiarze od 4 do 8 godzin miesięcznie, a podstawą jest opinia o potrzebie takiego wsparcia. To praktyczny sygnał dla rodziców: nie trzeba czekać na „pełną pewność”, żeby zacząć pomagać dziecku.
Diagnoza w dorosłości też ma sens, choć bywa trudniejsza, bo wiele osób przez lata maskowało trudności. Czasem dopiero po latach układa się całość: dawny koszt społeczny, przemęczenie, przeciążenie hałasem, potrzeba przewidywalności i uczucie, że „wszyscy inni dostali instrukcję obsługi życia, a ja nie”. Po diagnozie pytanie nie brzmi już „co to jest?”, tylko „jak mądrze pomóc”.
Co realnie pomaga po rozpoznaniu
Nie ma jednej terapii, która rozwiązuje wszystko. I dobrze, bo potrzeb są różne. Najbardziej sensowne wsparcie zwykle łączy kilka elementów: pracę nad komunikacją, dostosowanie środowiska, psychoedukację rodziny i szkoły, a czasem także leczenie współwystępującego lęku, ADHD czy problemów ze snem.
Ja zwykle dzielę pomoc na kilka praktycznych bloków:
- Komunikacja - logopeda, AAC, czyli komunikacja alternatywna i wspomagająca, piktogramy, proste schematy rozmowy, jasne komunikaty.
- Samoregulacja - praca nad rozpoznawaniem przeciążenia, przerwy sensoryczne, plan wyciszenia, nauka sygnałów ostrzegawczych.
- Codzienna organizacja - stałe pory, checklisty, podział zadań na małe kroki, przewidywalność.
- Wsparcie emocjonalne - psychoterapia lub konsultacje psychologiczne, jeśli pojawia się lęk, frustracja, spadek nastroju albo wypalenie.
- Praca z otoczeniem - szkolenie rodziców, nauczycieli i pracodawców, bo sama zmiana osoby bez zmiany środowiska zwykle daje krótkotrwały efekt.
W praktyce największą różnicę robi nie liczba godzin terapii, tylko ich dopasowanie. Dziecko, które nie radzi sobie z hałasem, nie potrzebuje przede wszystkim „więcej ćwiczeń z siedzenia przy stoliku”, tylko lepszego regulowania bodźców i sposobu komunikacji. Dorosły, który wraca z pracy całkowicie wyczerpany, nie potrzebuje motywacyjnych haseł, tylko konkretnych zmian w środowisku i rytmie dnia. To naturalnie prowadzi do pytania o szkołę, przedszkole i pracę, bo tam objawy najczęściej zderzają się z rzeczywistością.
Spektrum autyzmu w przedszkolu, szkole i pracy
Najwięcej problemów pojawia się wtedy, gdy środowisko wymaga rzeczy, które są dla danej osoby zbyt trudne: wieloznacznych poleceń, szybkiego tempa, głośnej klasy, nieprzewidywalnych zmian albo społecznych „domyślności”. Właśnie dlatego wsparcie w placówkach edukacyjnych i miejscu pracy powinno być praktyczne, a nie wyłącznie deklaratywne.
W przedszkolu i szkole pomagają proste rozwiązania, które brzmią banalnie, ale są skuteczne:
- jasny plan dnia i zapowiedź zmian z wyprzedzeniem;
- krótkie, jednoznaczne instrukcje zamiast długich komunikatów;
- możliwość wyciszenia się w spokojnym miejscu;
- wsparcie wizualne, na przykład piktogramy lub plan obrazkowy;
- mniej presji na spontaniczny kontakt społeczny, więcej struktury w zadaniach;
- dostosowanie hałasu, światła i tempa pracy.
W Polsce ważnym narzędziem jest wczesne wspomaganie rozwoju oraz wsparcie poradni psychologiczno-pedagogicznych. W późniejszym etapie liczy się też dobra współpraca z nauczycielami, bo sama etykieta diagnostyczna niczego nie załatwia. To, co naprawdę działa, to przewidywalność, konkret i konsekwencja.
W pracy dorosłych sytuacja jest podobna. Pomagają pisemne zadania, mniej chaotyczna komunikacja, możliwość pracy zdalnej albo hybrydowej, cichsze miejsce pracy i jasne zasady oceny. Dla wielu osób w spektrum to nie są „udogodnienia ponad normę”, tylko warunki, bez których codzienne funkcjonowanie kosztuje ich zbyt dużo energii. Z tego punktu widzenia kolejny temat jest niezwykle ważny: mity, które najczęściej blokują sensowną pomoc.
Mity, które najbardziej opóźniają pomoc
Przy tym temacie najczęściej wracają te same uproszczenia. I właśnie one potrafią opóźnić diagnozę o lata. Najbardziej szkodliwe są nie tyle błędne definicje, ile fałszywe oczekiwania wobec osoby i jej rodziny.
| Mit | Dlaczego szkodzi | Jak jest bliżej prawdy |
|---|---|---|
| „To tylko nieśmiałość” | Bagatelizuje realne trudności społeczne i sensoryczne | Nieśmiałość zwykle nie tłumaczy powtarzalnych wzorców zachowania i stałej potrzeby rutyny |
| „Autyzm oznacza brak empatii” | Tworzy fałszywy obraz osoby jako obojętnej lub „zimnej” | Często problem dotyczy odczytywania sygnałów, a nie braku wrażliwości |
| „Jeśli mówi płynnie, to nie może być w spektrum” | Utrwala bardzo wąski, przestarzały obraz autyzmu | Komunikacja może wyglądać poprawnie, ale nadal wymagać ogromnego wysiłku |
| „Z tego się wyrasta” | Odkłada wsparcie na później | Wiele osób uczy się strategii kompensacyjnych, ale potrzeby rozwojowe nie znikają same |
| „Diagnoza w dorosłości nic nie zmienia” | Odbiera sens późniejszemu rozpoznaniu | Diagnoza często porządkuje doświadczenia i pomaga dobrać lepsze strategie funkcjonowania |
Ja szczególnie uważnie podchodzę do mitu „dziecko po prostu jest trudne”. Trudne zachowanie zwykle coś komunikuje: przeciążenie, lęk, frustrację, niezrozumienie albo brak odpowiednich narzędzi. Jeśli patrzy się tylko na powierzchnię, łatwo pomylić objaw z przyczyną i zacząć walczyć z niewłaściwym problemem. To prowadzi do ostatniego, bardzo praktycznego pytania: co zrobić od razu po rozpoznaniu, żeby nie stracić energii na chaos.
Na co postawić w pierwszych miesiącach po diagnozie
Na początku nie warto próbować naprawić wszystkiego naraz. Lepszy efekt daje spokojne uporządkowanie spraw, które naprawdę wpływają na codzienność. Ja zwykle proponuję zacząć od trzech osi: komunikacji, przeciążenia sensorycznego i organizacji dnia.
- Spisz konkretne trudności, nie ogólne wrażenia. Zamiast „ma problemy w szkole” lepiej zapisać: kiedy, po czym, przy jakich bodźcach i jak wygląda reakcja.
- Ustal jeden lub dwa priorytety terapeutyczne. Na przykład: lepsze rozumienie poleceń, mniej wybuchów po zmianie planu, większa samodzielność rano.
- Poproś o dostosowania środowiska, zanim zwiększysz liczbę zajęć. Czasem lepszy efekt daje ciszej ustawiona ławka, prostszy plan dnia i przewidywalny rytm niż kolejne dodatkowe bodźce.
- Obserwuj, co dzieje się po wysiłku społecznym. Niektóre osoby przez kilka godzin funkcjonują dobrze, a potem „rozsypują się” w domu. To nie jest złośliwość, tylko koszt maskowania i napięcia.
- Nie pomijaj wsparcia dla rodziny. Rodzic, partner albo nauczyciel, który rozumie mechanizm trudności, szybciej reaguje spokojnie i skutecznie.
Najbardziej sensowny cel na start jest prosty: zmniejszyć przeciążenie i zwiększyć przewidywalność. Reszta, czyli rozwijanie komunikacji, samodzielności i relacji, idzie zwykle łatwiej, kiedy układ nerwowy nie jest cały czas w trybie alarmowym. Jeśli miałbym zostawić jedną myśl, to właśnie tę: nie szukaj jednego „lekarstwa na autyzm”, tylko zestawu małych, dobrze dobranych zmian, które poprawiają codzienne życie naprawdę widocznie.