Najważniejsze fakty, które porządkują temat od pierwszej wizyty
- Napady zawrotów głowy trwają zwykle od 20 minut do 12 godzin i często mają charakter wirowy.
- Typowy zestaw objawów obejmuje też szum uszny, uczucie pełności w uchu i okresowo gorszy słuch.
- Rozpoznanie opiera się na wywiadzie, audiometrii i badaniach, które wykluczają inne przyczyny zawrotów.
- Leczenie najczęściej łączy dietę niskosodową, leki objawowe, rehabilitację przedsionkową i czasem leczenie zabiegowe.
- Jeśli pojawiają się niedowład, zaburzenia mowy, podwójne widzenie albo nagła utrata słuchu, potrzebna jest pilna pomoc.
Czym jest choroba Meniere’a i co dzieje się w uchu wewnętrznym
Najprościej mówiąc, to zaburzenie pracy ucha wewnętrznego, a dokładniej gospodarki płynem w błędniku. W środku znajduje się endolimfa, która uczestniczy w przekazywaniu informacji o ruchu i dźwięku. Gdy dochodzi do jej nadmiernego gromadzenia, pojawia się tzw. wodniak endolimfatyczny, a sygnały z narządu równowagi i słuchu stają się nieprawidłowe.
To ważne rozróżnienie: choć objawy są „ucho-wewnętrzne”, pacjent często opisuje je jak problem neurologiczny. I nie dziwi mnie to, bo nagły, silny zawrót głowy rzeczywiście potrafi wyglądać dramatycznie. Mózg dostaje sprzeczne informacje z prawego i lewego błędnika, więc pojawia się wrażenie wirowania otoczenia, nudności, chwiejności i strachu przed kolejnym napadem.
Choroba zwykle zaczyna się po jednej stronie, ale jej przebieg bywa zmienny. U jednych dominuje zawrót głowy, u innych szum i pogarszanie słuchu. Dlatego przy ocenie objawów zawsze patrzę szerzej niż tylko na jeden epizod, bo dopiero cały wzorzec daje sensowny obraz. A gdy ten wzorzec już się wyłoni, trzeba przejść do objawów, które najczęściej zwracają uwagę chorego.
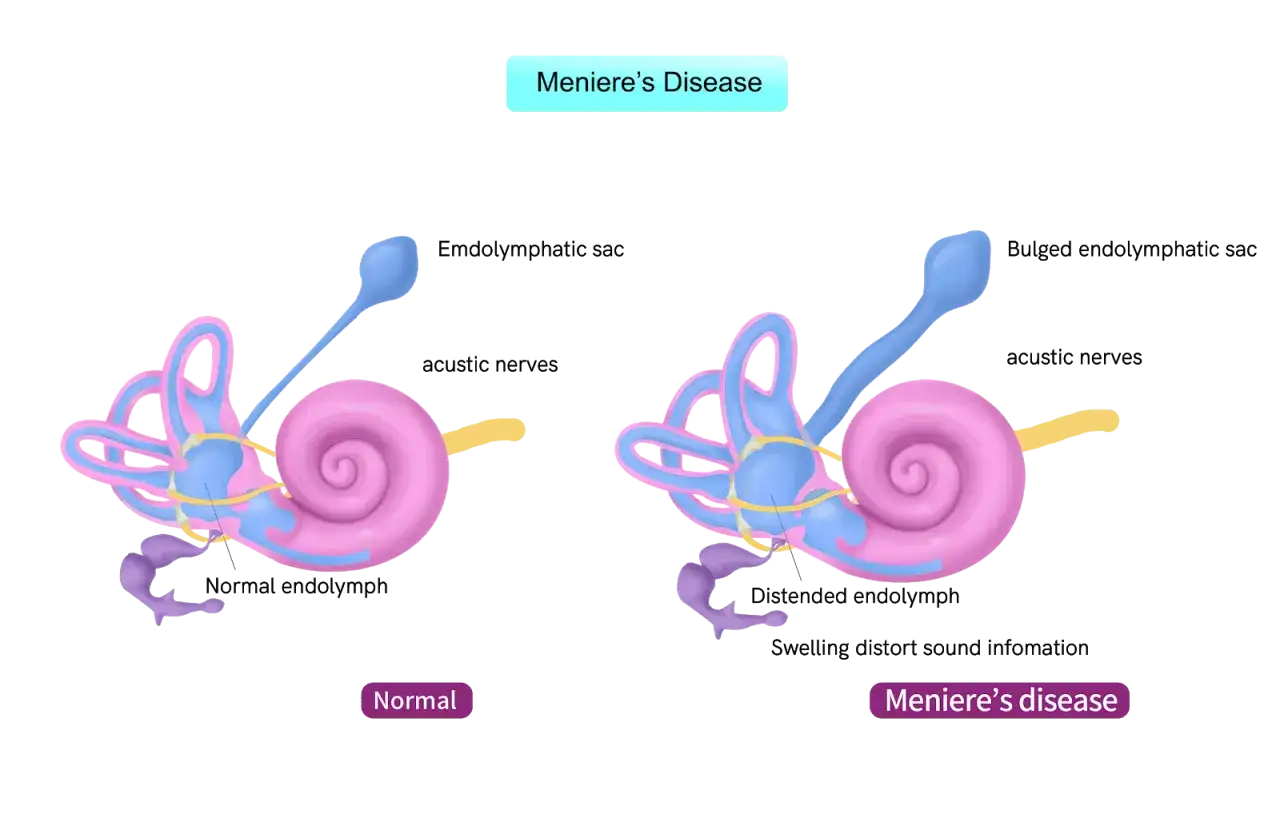
Jakie objawy najczęściej układają się w typowy obraz
Najbardziej charakterystyczny jest zestaw trzech dolegliwości: wirowy zawrót głowy, szum uszny i niedosłuch. Zawroty nie są tu zwykłym „kręceniem w głowie” po wstaniu z łóżka, tylko wrażeniem, że otoczenie obraca się wokół pacjenta. Napad trwa zwykle od 20 minut do 12 godzin, choć jego siła i dokładny czas mogą się różnić między osobami.
- Zawroty wirowe - często nagłe, bardzo intensywne, z nudnościami, wymiotami i potliwością.
- Szum uszny - pisk, dzwonienie, buczenie albo szelest w jednym uchu.
- Uczucie pełności w uchu - pacjent ma wrażenie „zatkania” lub ciśnienia w uchu.
- Falujący słuch - słyszenie pogarsza się okresowo, często najpierw w niższych tonach.
- Chwiejność po napadzie - po ustąpieniu zawrotów zostaje zmęczenie i niestabilność.
W czasie ataku objawy mogą występować razem albo po kolei. Część osób zauważa, że najpierw pojawia się szum w uchu, potem zawrót głowy, a dopiero później pogarsza się słuch. Właśnie dlatego tak ważne jest notowanie przebiegu napadów, bo taki dziennik często podpowiada lekarzowi więcej niż bardzo ogólny opis „miałem silne zawroty”. Po zebraniu tego obrazu trzeba jeszcze odróżnić Meniere’a od innych przyczyn, które wyglądają podobnie, ale wymagają innego postępowania.
Od czego trzeba ją odróżnić, zanim postawi się rozpoznanie
W zawrotach głowy najłatwiej popełnić błąd polegający na zbyt szybkim przyklejeniu jednej etykiety. Ja zwykle zaczynam od pytania: jak długo trwa napad, czy są objawy uszne i czy pojawiają się objawy neurologiczne. To proste trzy filtry, które bardzo zawężają diagnostykę.
| Co może przypominać Meniere’a | Co zwykle dominuje | Co pomaga odróżnić |
|---|---|---|
| Łagodne położeniowe zawroty głowy | Krótki, silny zawrót po zmianie pozycji głowy | Napad trwa sekundy lub minuty i zwykle nie ma szumu usznego ani niedosłuchu |
| Migrena przedsionkowa | Zawroty z bólem głowy, nadwrażliwością na światło lub dźwięk | Często istnieje wywiad migrenowy, a objawy uszne są mniej typowe |
| Zapalenie nerwu przedsionkowego | Jednorazowy, dłuższy epizod silnych zawrotów | Zazwyczaj brak szumu usznego i brak typowego falowania słuchu |
| Przyczyna centralna, np. udar | Zawroty z innymi objawami neurologicznymi | Dochodzi do zaburzeń mowy, widzenia, chodu, czucia albo siły mięśni |
Jeśli zawrotom towarzyszy niedowład, drętwienie jednej strony ciała, podwójne widzenie, problemy z mową albo nagły, bardzo silny ból głowy, nie traktuję tego jak „zwykłego błędnika”. To już powód do pilnej oceny neurologicznej albo kontaktu z SOR. Gdy obraz bardziej pasuje do schorzenia błędnikowego, kolejnym krokiem jest uporządkowana diagnostyka, a nie zgadywanie.
Jak lekarz stawia diagnozę krok po kroku
W rozpoznaniu nie ma jednego testu, który potwierdza wszystko w 100 procentach. Lekarz opiera się na wywiadzie, badaniu i badaniach dodatkowych. W praktyce najlepiej działa spokojne, metodyczne podejście: najpierw objawy, potem słuch, potem układ równowagi, a dopiero na końcu obrazowanie, jeśli jest potrzebne do wykluczenia innych przyczyn.
- Wywiad - pytania o czas trwania napadów, jednostronność objawów, szum uszny, uczucie pełności i pogarszanie słuchu.
- Audiometria - badanie słuchu, które pokazuje, czy występuje niedosłuch odbiorczy, często początkowo w niższych częstotliwościach.
- Badania przedsionkowe - między innymi wideonystagmografia, testy kaloryczne i inne oceny pracy błędnika.
- Badania obrazowe - rezonans lub tomografia, gdy trzeba wykluczyć inne choroby, na przykład zmianę w obrębie nerwu słuchowego.
W wytycznych diagnostycznych wyróżnia się postać pewną i prawdopodobną. Dla postaci pewnej kluczowe są co najmniej dwa samoistne napady zawrotów trwające 20 minut do 12 godzin oraz potwierdzony badaniem słuch obniżony w niskich lub średnich częstotliwościach, z towarzyszącymi objawami usznymi. Postać prawdopodobna ma podobny obraz, ale bez pełnego potwierdzenia audiometrycznego. To praktyczne rozróżnienie, bo pozwala działać zanim obraz stanie się „książkowy”, a jednocześnie nie zamyka drogi do innych rozpoznań. Z diagnozy naturalnie przechodzimy do leczenia, bo to właśnie ono budzi najwięcej pytań.
Jak wygląda leczenie i co faktycznie daje największą szansę na spokój
Nie ma jednego leku, który usuwa przyczynę choroby na zawsze. Celem jest zwykle zmniejszenie częstości napadów, ograniczenie nudności i zawrotów oraz możliwie dobra ochrona słuchu. W praktyce najlepiej sprawdza się plan składający się z kilku elementów, a nie pojedynczy preparat „na wszystko”.
| Metoda | Po co się ją stosuje | O czym trzeba pamiętać |
|---|---|---|
| Dieta z ograniczeniem soli | Może zmniejszać wahania płynów i liczbę napadów | Najczęściej celuje się w około 1500-2000 mg sodu dziennie |
| Leki stosowane przewlekle | U części pacjentów pomagają w kontroli objawów | Odpowiedź bywa indywidualna, więc leczenie trzeba oceniać po efekcie, nie po teorii |
| Leki doraźne na napad | Łagodzą zawroty, nudności i wymioty | Najlepiej działają, gdy są przyjęte wcześnie, zgodnie z zaleceniem lekarza |
| Rehabilitacja przedsionkowa | Pomaga przy przewlekłej chwiejności i uczy mózg kompensacji | Najbardziej sensowna po wyciszeniu ostrego etapu |
| Zastrzyki do ucha środkowego | Mogą zmniejszać liczbę napadów, gdy leczenie zachowawcze nie wystarcza | Niektóre opcje niosą ryzyko pogorszenia słuchu |
| Leczenie zabiegowe | Rozważa się je przy opornej, ciężkiej chorobie | To wybór dla przypadków, w których inne metody nie dały kontroli objawów |
W praktyce często stosuje się też betahistynę i diuretyki, ale ich skuteczność ocenia się indywidualnie, a nie „z automatu”. Jeśli mam wskazać jedną zasadę, to brzmi ona prosto: nie czekać, aż napady będą częste i wyniszczające. Im wcześniej lekarz ustali plan, tym większa szansa, że objawy da się utrzymać w ryzach bez eskalacji leczenia. Samo leczenie to jednak nie wszystko, bo duża część sukcesu zależy od codziennych nawyków.
Jak żyć z chorobą na co dzień i zmniejszyć liczbę napadów
Najbardziej pomaga mi tu myślenie praktyczne, nie idealistyczne. Pacjent nie musi robić wszystkiego naraz. Wystarczą dobrze wybrane nawyki, które zmniejszają ryzyko kolejnego ataku i ułatwiają funkcjonowanie w gorszych dniach.
- Prowadź dziennik objawów - zapisuj czas napadu, jego długość, co jadłeś, ile spałeś i czy był stres.
- Ogranicz sól - ale bez przesady i bez samowolnych głodówek; ważna jest regularność, nie skrajności.
- Obserwuj używki - alkohol, nadmiar kofeiny i nikotyna u części osób wyraźnie nasilają objawy.
- Dbaj o sen i rytm dnia - brak snu sam w sobie nie wywołuje choroby, ale może obniżać tolerancję na objawy.
- Wróć do rehabilitacji przedsionkowej - ćwiczenia równoważne pomagają mózgowi lepiej kompensować zaburzenia.
- Zabezpiecz mieszkanie przed upadkami - dobre oświetlenie, brak śliskich dywanów i poręcze w łazience robią większą różnicę, niż się wydaje.
Warto też uczciwie nazwać wpływ psychiczny tej choroby. Nieprzewidywalne napady budzą lęk, a lęk potrafi zwiększać napięcie i czujność na każdy sygnał z ciała. Widziałam już wiele osób, które bały się wyjść z domu albo prowadzić samochód, bo nie ufały własnemu błędnikowi. W takich sytuacjach rozmowa z lekarzem, fizjoterapeutą przedsionkowym, a czasem także z psychologiem naprawdę ma sens. I właśnie dlatego trzeba wiedzieć, kiedy objawy przestają być „typowe” i stają się pilne.
Kiedy trzeba działać pilnie i czego nie wolno zlekceważyć
Nie każdy napad oznacza zagrożenie życia, ale są sytuacje, w których nie czekam na „kolejną wizytę kontrolną”. Jeśli zawroty są pierwsze w życiu, wyjątkowo silne albo różnią się od dotychczasowych, trzeba myśleć szerzej. To samo dotyczy nagłych objawów neurologicznych i ostrej utraty słuchu.
- nagły niedowład lub drętwienie twarzy, ręki albo nogi
- zaburzenia mowy, trudność w rozumieniu poleceń lub podwójne widzenie
- nowy, bardzo silny ból głowy
- nagła utrata słuchu w jednym uchu
- nieustające wymioty, odwodnienie, omdlenie lub upadek z urazem
W takich przypadkach nie warto zakładać, że to „na pewno tylko błędnik”. Udar, krwawienie śródczaszkowe czy inne przyczyny centralne mogą dawać zawroty głowy, a im szybciej zostaną wykluczone, tym lepiej. Jeśli objawy są zgodne z wcześniejszym rozpoznaniem, ale nagle wyraźnie się zmieniają, też traktuję to jako sygnał do pilniejszej oceny. Po takim uporządkowaniu łatwiej wrócić do sedna: co naprawdę daje najlepszy efekt w dłuższej perspektywie?
Co naprawdę pomaga przy przewlekłych zawrotach i szumie usznym
Przy tej chorobie najbardziej skuteczny jest nie jeden „mocny” krok, lecz mądry zestaw małych decyzji. Dobra diagnoza, plan na napad, dieta z ograniczeniem sodu, rehabilitacja przedsionkowa i regularna kontrola słuchu zwykle dają więcej niż szukanie cudownego preparatu. Jeśli miałabym wskazać jedną rzecz najważniejszą, to powiedziałabym: nie walczyć z każdym objawem osobno, tylko budować plan, który zmniejsza całkowite obciążenie chorobą.Właśnie tak podchodzę do przewlekłych zaburzeń błędnikowych: mniej chaosu, więcej przewidywalności. Gdy pacjent wie, co jest typowym napadem, co jest sygnałem ostrzegawczym, a co elementem codziennej profilaktyki, choroba przestaje rządzić całym dniem. I to, w praktyce, jest największa różnica, jaką można osiągnąć bez obiecywania rzeczy, których ta choroba po prostu nie daje.

