Stwardnienie zanikowe boczne, czyli ALS, to rzadka choroba neurodegeneracyjna, która stopniowo osłabia neurony ruchowe w mózgu i rdzeniu kręgowym. W tym artykule pokazuję, jak rozpoznać pierwsze sygnały, na czym polega diagnostyka, co realnie może pomóc w leczeniu i jak zorganizować codzienne funkcjonowanie chorego. Ten temat ma znaczenie, bo przy ALS nie liczy się jeden spektakularny objaw, ale cały wzór zmian, które narastają w czasie.
To choroba, w której szybka ocena neurologiczna ma większe znaczenie niż pojedynczy objaw
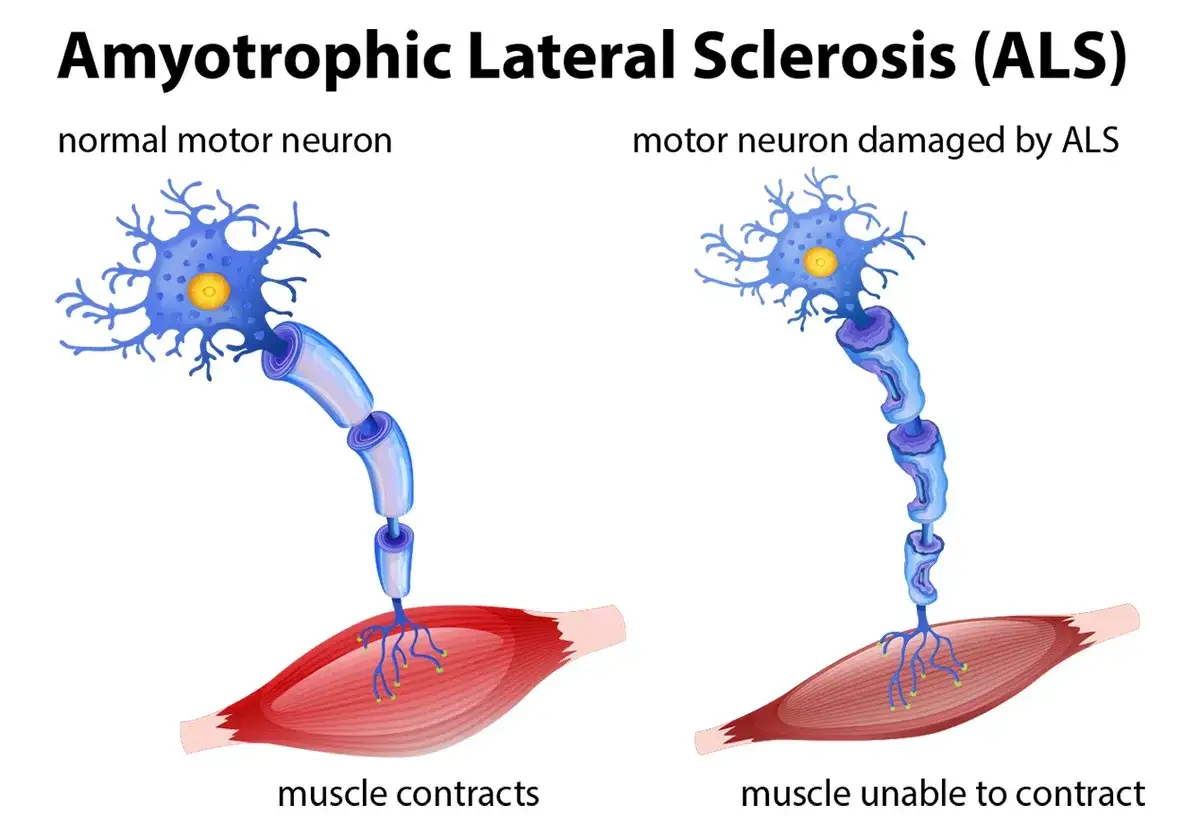
- ALS uszkadza neurony ruchowe, więc przede wszystkim wpływa na siłę mięśni, mowę, połykanie i oddychanie.
- Początek bywa podstępny: często zaczyna się od jednej ręki, jednej stopy albo od zmian w mowie.
- Rozpoznanie opiera się na badaniu neurologicznym, EMG i badaniach wykluczających inne przyczyny osłabienia.
- Leczenie nie usuwa choroby, ale może spowalniać jej przebieg i wyraźnie poprawiać komfort życia.
- Najwięcej daje opieka wielospecjalistyczna: neurolog, fizjoterapeuta, logopeda, dietetyk i wsparcie oddechowe.
Jak uszkodzenie neuronów ruchowych zmienia codzienne funkcjonowanie
W tej chorobie problem zaczyna się tam, gdzie powstaje i biegnie polecenie ruchu. Neurony ruchowe w korze mózgu, pniu mózgu i rdzeniu kręgowym przestają przekazywać sygnały do mięśni, a te stopniowo słabną, zanikają i tracą precyzję pracy. W praktyce oznacza to, że człowiek najpierw potyka się częściej, gorzej zapina guziki albo zaczyna mówić mniej wyraźnie, a dopiero później pojawiają się trudności z połykaniem i oddychaniem.
Najważniejsze jest to, że ALS zwykle atakuje ruch, a nie czucie. Dlatego chory może mieć coraz słabszą rękę albo nogę, ale nadal dobrze czuć dotyk i temperaturę. U części osób pojawiają się też zmiany emocjonalne lub poznawcze, bo ten proces nie zawsze ogranicza się wyłącznie do mięśni. Właśnie z tego powodu nie patrzę na ALS jak na „jedną słabą kończynę”, tylko jak na chorobę, która krok po kroku zmienia cały sposób działania ciała.
To prowadzi do pytania, skąd taki proces właściwie się bierze i dlaczego jedni chorują wcześniej, a inni później.
Skąd bierze się ALS i kto choruje częściej
W większości przypadków nie da się wskazać jednego winnego. Około 5-10% zachorowań ma podłoże rodzinne i wiąże się z konkretną zmianą genetyczną, ale większość chorych nie ma wyraźnego obciążenia w rodzinie. Najczęściej choroba ujawnia się po 40. roku życia, często między 40. a 60. rokiem życia, choć oczywiście nie jest to sztywna granica.
W praktyce pacjenci często pytają, czy winny był stres, uraz, trening albo jeden konkretny lek. Nie ma na to prostych odpowiedzi. ALS nie jest skutkiem jednego błędu. To choroba wieloczynnikowa, a w tle mogą działać zarówno podatność genetyczna, jak i czynniki środowiskowe, choć wciąż nie znamy jednego pewnego mechanizmu dla wszystkich przypadków.
Nieco częściej chorują mężczyźni, ale różnica nie jest na tyle duża, by sama w sobie mogła uspokajać albo niepokoić konkretnego pacjenta. Zdecydowanie ważniejsze od statystyki jest to, jak wygląda przebieg objawów. I właśnie temu warto przyjrzeć się najpierw.
Pierwsze objawy, które najczęściej zwracają uwagę
Początek ALS bywa bardzo różny, ale najczęściej objawy są asymetryczne. Ktoś zauważa, że jedna dłoń słabiej trzyma kubek, stopa „opada” przy chodzeniu albo mowa staje się mniej wyraźna, jakby język nie nadążał za myślami. Z czasem dochodzą skurcze, fascikulacje, szybkie męczenie się mięśni, a czasem trudności z połykaniem twardszych pokarmów.
| Typowy początek | Dlaczego to ważne |
|---|---|
| Osłabienie jednej ręki lub jednej stopy | Często to pierwszy sygnał, że problem dotyczy neuronu ruchowego, a nie zwykłego przeciążenia. |
| Trudność w mówieniu lub wyraźne seplenienie | Może oznaczać zajęcie mięśni odpowiedzialnych za artykulację. |
| Potykanie się, opadanie stopy, kłopot ze schodami | Wskazuje na narastający deficyt siły, który nie ustępuje po odpoczynku. |
| Skurcze i drgania mięśni | Są częste, ale same w sobie nie przesądzają o rozpoznaniu. |
| Problem z połykaniem lub spadek masy ciała | To już sygnał, że choroba zaczyna wpływać na codzienne bezpieczeństwo i odżywienie. |
Niepokoi mnie szczególnie sytuacja, w której osłabienie narasta przez tygodnie lub miesiące, dotyczy coraz większej liczby czynności i nie daje się wyjaśnić urazem, bólem stawów ani zwykłym przemęczeniem. Z drugiej strony trzeba uczciwie powiedzieć, że pojedynczy objaw nigdy nie wystarcza do postawienia rozpoznania. Dlatego sens ma dopiero pełna diagnostyka.
Żeby łatwiej odróżnić ALS od innych problemów, warto pamiętać, że mniej typowe są: wyraźne drętwienie, dominujący ból jako główny objaw, duże zaburzenia czucia albo objawy, które całkiem ustępują po odpoczynku. To właśnie prowadzi nas do pytania, jak neurolog potwierdza rozpoznanie.
Jak neurolog potwierdza rozpoznanie
Rozpoznanie ALS nie opiera się na jednym badaniu. To raczej układanka: wywiad, badanie neurologiczne i testy, które pomagają potwierdzić zajęcie neuronów ruchowych oraz wykluczyć inne przyczyny osłabienia. W praktyce lekarz szuka obrazu, który pasuje do choroby motoneuronów, ale jednocześnie sprawdza, czy nie ma ucisku nerwu, choroby mięśni, niedoborów albo problemu w obrębie rdzenia.| Badanie | Po co się je wykonuje |
|---|---|
| Badanie neurologiczne | Ocenia siłę, odruchy, napięcie mięśni, mowę i chód. |
| EMG i badanie przewodnictwa nerwowego | Pokazują, jak pracują mięśnie i nerwy oraz czy obraz pasuje do uszkodzenia neuronu ruchowego. |
| MRI mózgu i rdzenia kręgowego | Pomaga wykluczyć ucisk, guz, stan zapalny lub inne odwracalne przyczyny objawów. |
| Badania krwi | Służą do sprawdzenia m.in. niedoborów, zaburzeń metabolicznych i innych chorób dających podobne objawy. |
| Badanie genetyczne | Jest rozważane szczególnie przy dodatnim wywiadzie rodzinnym albo młodszym początku choroby. |
| Ocena oddechu | Pokazuje, czy mięśnie oddechowe zaczynają słabnąć i czy potrzebne jest wcześniejsze wsparcie. |
Największy błąd, który widzę u pacjentów, to szukanie jednego „złego wyniku”, który wszystko wyjaśni. W ALS tak to nie działa. Często potrzebna jest cierpliwość, kilka wizyt i współpraca neurologa z innymi specjalistami, zwłaszcza gdy objawy są jeszcze niejednoznaczne. Gdy obraz kliniczny się układa, można przejść do leczenia i wsparcia, które naprawdę mają znaczenie na co dzień.
Leczenie i codzienna opieka, które naprawdę robią różnicę
Na dziś nie ma leczenia, które całkowicie zatrzymuje ALS, ale są metody, które mogą spowolnić przebieg choroby i poprawić komfort życia. W praktyce stosuje się leki modyfikujące przebieg u części chorych, między innymi riluzol, edarawon, a w wybranych przypadkach genetycznych także tofersen przy mutacji SOD1. O kwalifikacji zawsze decyduje neurolog, bo dostępność i sens zastosowania zależą od konkretnej postaci choroby, kraju oraz profilu pacjenta.
| Obszar wsparcia | Co zwykle pomaga | Po co to robić |
|---|---|---|
| Leczenie farmakologiczne | Leki modyfikujące przebieg u części pacjentów | Żeby spowolnić postęp tam, gdzie to możliwe |
| Rehabilitacja | Fizjoterapia, ćwiczenia dobrane do wydolności, ortezy | Żeby utrzymać sprawność i ograniczyć upadki |
| Mowa i połykanie | Logopeda, zmiana konsystencji posiłków, pomoce komunikacyjne | Żeby bezpieczniej mówić, jeść i utrzymać kontakt z otoczeniem |
| Oddech | Nieinwazyjne wsparcie oddechu, ocena wydolności, sprzęt do odkrztuszania | Żeby odciążyć mięśnie oddechowe i poprawić sen |
| Odżywienie | Dieta wysokokaloryczna, konsultacja dietetyczna, czasem gastrostomia | Żeby zapobiec niedożywieniu i zachłyśnięciom |
| Wsparcie psychiczne | Psycholog, psychiatra, opieka paliatywna | Żeby uporządkować lęk, obciążenie rodziny i trudne decyzje |
W rehabilitacji ważna jest jedna rzecz, którą często trzeba powtarzać głośno: celem nie jest „przetrenowanie” mięśni. Lepiej działa plan dopasowany do aktualnej wydolności niż forsowanie ćwiczeń ponad możliwości chorego. Zbyt ambitny program może tylko zwiększać zmęczenie i frustrację. Równocześnie wsparcie oddechowe, logopedyczne i żywieniowe bywa równie ważne jak same leki, a czasem ważniejsze dla codziennego funkcjonowania.
To naturalnie prowadzi do pytania, kiedy sytuacja wymaga pilnej reakcji i jak pomóc choremu w domu, zanim pojawią się powikłania.
Kiedy potrzebna jest pilna konsultacja i jak wspierać chorego w domu
Nie wszystkie objawy wymagają natychmiastowej pomocy, ale są takie, których nie wolno odkładać. Najbardziej alarmujące są nasilająca się duszność, częste krztuszenie się, niemożność przełknięcia płynów, wyraźny spadek masy ciała oraz objawy aspiracji, czyli dostawania się jedzenia lub śliny do dróg oddechowych. W takich sytuacjach potrzebna jest szybka ocena medyczna, a nie czekanie, że „samo przejdzie”.- Umów neurologa, jeśli osłabienie narasta przez tygodnie lub miesiące.
- Zapisz, kiedy zaczęły się objawy i które czynności stały się trudniejsze.
- Przygotuj listę leków, chorób towarzyszących i informacji o podobnych przypadkach w rodzinie.
- Poproś o ocenę połykania i oddechu, jeśli pojawia się kaszel przy jedzeniu albo zadyszka.
- Przy nagłej duszności, zachłyśnięciu lub gwałtownym pogorszeniu jedź pilnie po pomoc.
W domu pomaga też prostota. Usunięcie dywaników, dobre ustawienie krzesła, uchwyty w łazience, łatwiejsze opakowania jedzenia i proste systemy komunikacji potrafią realnie zmniejszyć codzienny stres. Z perspektywy opiekuna ważne jest również planowanie przerw, bo przewlekła opieka nad osobą z ALS szybko obciąża fizycznie i psychicznie. To nie jest detal, tylko część leczenia.
Co daje najwięcej spokoju, gdy trzeba działać bez zwłoki
Jeśli miałbym zostawić po sobie tylko jedną praktyczną myśl, powiedziałbym tak: w ALS najlepiej działa wczesne uporządkowanie opieki, a nie pojedyncza, spóźniona interwencja. Największą różnicę robi połączenie neurologa, rehabilitacji, wsparcia oddechowego, bezpiecznego żywienia i dobrej komunikacji z rodziną.
- Nie czekaj na „idealny moment” na konsultację, jeśli objawy narastają.
- Reaguj szczególnie na połykanie, oddychanie i spadek masy ciała.
- Myśl o leczeniu szeroko: leki to tylko jeden element całości.
- Traktuj opiekę nad chorym jak proces, który trzeba regularnie korygować.
W praktyce to właśnie te kroki najczęściej dają więcej bezpieczeństwa niż szukanie jednego prostego wyjaśnienia. Im wcześniej zaplanuje się diagnostykę i wsparcie, tym większa szansa na zachowanie sprawczości, komfortu i sensownej organizacji codzienności przez dłuższy czas.

