Najkrócej ocena funkcjonalna ma zamienić opis trudności w plan działania
- Nie zastępuje diagnozy klinicznej ASD, ale ją uzupełnia i doprecyzowuje.
- Pokazuje komunikację, relacje, sensorykę, regulację emocji, samoobsługę i uczenie się.
- Najlepszy obraz daje obserwacja w kilku sytuacjach, a nie pojedyncza wizyta w gabinecie.
- Wynik powinien kończyć się konkretnymi zaleceniami dla domu, przedszkola i terapii.
- U małych dzieci i w okresach przejściowych warto ją aktualizować, bo profil funkcjonowania się zmienia.
Czym jest ocena funkcjonalna i czego nie zastępuje
Najprościej mówiąc, ocena funkcjonalna odpowiada na pytanie nie tyle czy dziecko ma trudności rozwojowe, ile jak te trudności wpływają na codzienne życie. Ja traktuję ją jak mapę: pokazuje, gdzie dziecko radzi sobie samodzielnie, gdzie potrzebuje podpowiedzi, a gdzie środowisko powinno zostać zmienione, zamiast oczekiwać „większego wysiłku” od dziecka. W przypadku autyzmu to szczególnie ważne, bo profil rozwoju bywa bardzo nierówny: dziecko może świetnie układać puzzle, a jednocześnie mieć ogromny kłopot z sygnalizowaniem głodu, czekaniem na swoją kolej albo znoszeniem hałasu.
To podejście nie zastępuje diagnozy klinicznej, czyli rozpoznania spełniania kryteriów ASD. Daje coś innego: praktyczny opis funkcjonowania w domu, w placówce i w kontaktach społecznych. Właśnie dlatego w polskich standardach organizacyjnych dla opieki specjalistycznej podkreśla się, że u młodszych dzieci nacisk kładzie się na ocenę funkcjonalną, a proces powinien prowadzić do zaplanowania wsparcia, a nie tylko do postawienia etykiety. Jedno bez drugiego zwykle pozostawia zbyt wiele luk.
| Obszar | Diagnoza kliniczna | Ocena funkcjonalna |
|---|---|---|
| Główne pytanie | Czy dziecko spełnia kryteria ASD? | Jak ASD wpływa na codzienne funkcjonowanie? |
| Źródła danych | Wywiad, obserwacja, kryteria diagnostyczne, testy standaryzowane | Obserwacja w domu i placówce, informacje od rodziców i nauczycieli, profil mocnych stron i potrzeb |
| Efekt | Rozpoznanie i opis kliniczny | Plan wsparcia, cele terapeutyczne, wskazówki dla otoczenia |
| Największa wartość | Porządkuje rozpoznanie | Przekłada rozpoznanie na realne działanie |
Żeby taki obraz był użyteczny, trzeba zejść poziom niżej i opisać konkretne obszary rozwoju, a nie poprzestać na ogólnym stwierdzeniu, że dziecko ma trudności.
Jakie obszary rozwoju trzeba ocenić, żeby plan był sensowny
W dobrej ocenie funkcjonalnej nie chodzi o jeden wynik, tylko o profil. W praktyce patrzę na dziecko przez pryzmat funkcjonowania, a nie wyłącznie objawów, bo to właśnie codzienność mówi najwięcej o potrzebach. Blisko tego stoi model ICF, czyli klasyfikacja, która opisuje nie tylko zaburzenia, ale też aktywność, uczestnictwo i wpływ środowiska. Dla rodzica to brzmi naukowo, ale sens jest prosty: dziecko nie żyje w próżni, więc jego możliwości zawsze trzeba czytać razem z warunkami, w jakich funkcjonuje.
| Obszar | Na co patrzę | Dlaczego to ma znaczenie |
|---|---|---|
| Komunikacja | Mowa, rozumienie poleceń, gest, kontakt wzrokowy, inicjowanie kontaktu, używanie AAC | Bez tego trudno dobrać sposób proszenia o pomoc, zgłaszania potrzeb i budowania relacji |
| Relacje społeczne i zabawa | Wspólna uwaga, naprzemienność, reagowanie na rówieśników, zabawa tematyczna | To pokazuje, jak dziecko odnajduje się w grupie i czy potrzebuje wsparcia w kontakcie z innymi |
| Regulacja emocji i zachowanie | Reakcje na frustrację, zmiany planu, przejścia między aktywnościami, napady złości lub wycofanie | Tu widać, czy zachowanie wynika z przeciążenia, lęku, braku komunikacji czy zbyt dużych wymagań |
| Sensoryka | Nadwrażliwość na dźwięk, dotyk, zapach, światło, poszukiwanie bodźców | To często wyjaśnia, dlaczego dziecko unika pewnych miejsc, ubrań, zapachów albo hałaśliwych sytuacji |
| Motoryka i planowanie ruchu | Koordynacja, grafomotoryka, chwyt, poruszanie się, organizacja ruchu | Ma wpływ na samoobsługę, rysowanie, jedzenie, ubieranie i funkcjonowanie w grupie |
| Samoobsługa i adaptacja | Jedzenie, ubieranie, toaleta, mycie rąk, przechodzenie między aktywnościami | Tu najłatwiej zobaczyć, czy potrzebne są podpowiedzi, struktura wizualna albo zmiana środowiska |
| Uczenie się i uwaga | Naśladowanie, koncentracja, rozumienie zadania, reagowanie na instrukcję | Pomaga ocenić, jak dziecko przyswaja nowe umiejętności i czego wymaga nauka |
| Mocne strony i zainteresowania | To, co dziecko lubi, umie i czym się angażuje | To często najlepszy punkt wyjścia do terapii, bo zwiększa współpracę i motywację |
Gdy te obszary są opisane osobno, łatwiej odróżnić problem komunikacyjny od sensorycznego, a trudność rozwojową od reakcji na przeciążenie. I właśnie taki rozdział najczęściej decyduje o tym, czy terapia będzie trafiona, czy tylko „ogólna”.
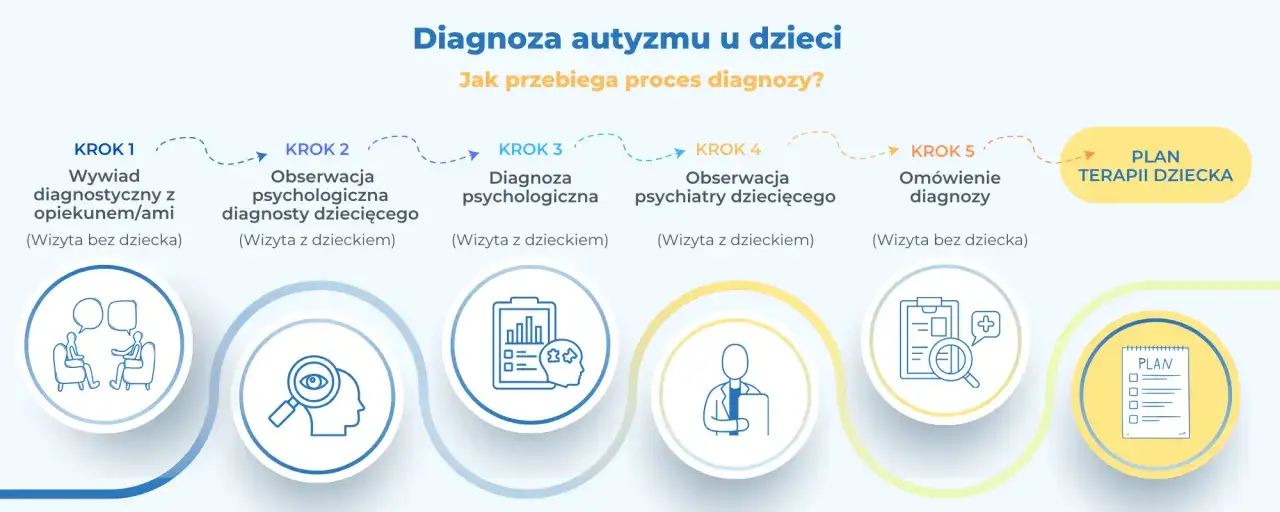
Jak przebiega diagnoza krok po kroku
Dobry proces jest spokojny, wieloetapowy i opiera się na danych z różnych środowisk. W standardach organizacyjnych dotyczących spektrum autyzmu podkreśla się współpracę zespołu i korzystanie z informacji od rodziców, ze szkoły lub przedszkola, a także z obserwacji dziecka w sytuacjach swobodnych i zadaniowych. To ważne, bo dziecko bywa zupełnie inne w gabinecie, inne w domu, a jeszcze inne w grupie rówieśniczej.
- Wywiad z rodzicami – pytania dotyczą rozwoju, snu, jedzenia, komunikacji, zachowania, reakcji sensorycznych i tego, co już wcześniej zwróciło uwagę dorosłych.
- Analiza dokumentów – opinie z przedszkola, szkoły, wczesnego wspomagania, wcześniejsze diagnozy i notatki terapeutyczne porządkują obraz.
- Obserwacja dziecka – sprawdza się, jak dziecko reaguje na kontakt, zadanie, zmianę, dźwięk, nowe pomieszczenie i obecność obcej osoby.
- Ocena w kontekście – jeśli to możliwe, bierze się pod uwagę informacje z naturalnych miejsc funkcjonowania, bo to tam widać największą różnicę między „potrafi” a „używa”.
- Omówienie wyniku – rodzina powinna dostać nie tylko opis, ale też jasne wnioski i plan dalszego postępowania.
W praktyce szczególnie ważne jest to, że proces nie powinien kończyć się suchym raportem. Dobra diagnoza prowadzi do rekomendacji: co wzmacniać, co ograniczyć, jakiego wsparcia dziecko potrzebuje w domu i w placówce. To właśnie prowadzi nas do pytania o narzędzia, bo bez nich łatwo popaść w zbyt ogólne wnioski.
Jakie narzędzia pomagają, a jakie tylko porządkują obraz
W diagnozie funkcjonalnej narzędzia są potrzebne, ale żadne z nich nie robi całej pracy za specjalistę. To ważne rozróżnienie, bo rodzice często słyszą nazwę testu i zakładają, że wynik sam wszystko wyjaśni. Tymczasem test to tylko fragment większej układanki.
- M-CHAT – narzędzie przesiewowe dla najmłodszych dzieci; pomaga wychwycić ryzyko, ale nie stawia rozpoznania.
- ADOS-2 – ustrukturyzowana obserwacja zachowań społecznych, komunikacyjnych i schematów zachowania; przydaje się w diagnozie klinicznej.
- ADI-R – szczegółowy wywiad rozwojowy z rodzicami; pozwala uchwycić historię objawów i ich narastanie w czasie.
- Profile rozwojowe i psychoedukacyjne – porządkują obraz mocnych stron, trudności i nierównomiernego rozwoju.
- Kwestionariusze sensoryczne i adaptacyjne – pokazują, jak dziecko reaguje na bodźce i jak radzi sobie w codziennych czynnościach.
- Materiał z domu i placówki – nagranie, notatki nauczyciela, obserwacja w grupie często mówią więcej niż pojedyncza sesja w gabinecie.
Właśnie dlatego nie lubię podejścia, w którym jedno narzędzie ma zamknąć całą diagnozę. Najlepiej działa połączenie obserwacji, wywiadu i obrazu z życia dziecka, bo dopiero wtedy widać, co jest stałą trudnością, a co reakcją na konkretne warunki. Z tak zebranych danych można zbudować sensowny plan terapii.
Jak wynik przekłada się na terapię, dom i przedszkole
Jeśli ocena funkcjonalna ma sens, to jej efekt powinien być praktyczny od pierwszego tygodnia. Nie chodzi o to, by rodzice wrócili do domu z opisem pełnym specjalistycznych terminów, ale bez odpowiedzi na pytanie, co robić dalej. Dobra diagnoza zamienia się w cele: krótkie, konkretne i możliwe do sprawdzenia.
- W komunikacji – zamiast ogólnego „poprawić mowę” pojawia się cel: dziecko prosi o przerwę obrazkiem, gestem albo prostym komunikatem.
- W regulacji emocji – zamiast kar za wybuchy wdraża się przewidywalny plan przejść, przerwy sensoryczne i sygnały ostrzegawcze przed przeciążeniem.
- W samoobsłudze – czynności dzieli się na małe kroki, używa wizualnych podpowiedzi i ogranicza liczbę bodźców w tle.
- W przedszkolu i szkole – zmienia się sposób wydawania poleceń, miejsce w sali, tempo pracy i wymagania społeczne, jeśli dziecko nie nadąża za grupą.
- W pracy terapeutycznej – dobiera się cele do realnego profilu, a nie do szablonu zajęć, który „pasuje do wszystkich”.
Tu właśnie widać różnicę między opisem a pomocą. Opis stwierdza, że dziecko ma trudności. Pomoc mówi, co konkretnie zmienić jutro rano. Jeśli tego elementu brakuje, warto poprosić o doprecyzowanie zaleceń, bo sama wiedza o diagnozie nie daje jeszcze narzędzi do działania.
Najczęstsze błędy, które zniekształcają obraz dziecka
W pracy z rodzinami widzę kilka powtarzalnych błędów. Nie wynikają one ze złej woli, tylko z pośpiechu, stresu albo zbyt dużej wiary w jedno spotkanie. A to właśnie one potrafią zafałszować obraz bardziej niż sam autyzm.
- Skupienie wyłącznie na deficytach – jeśli widzimy tylko trudności, łatwo przegapić zasoby, które później mogłyby stać się punktem wyjścia do terapii.
- Ocenianie dziecka po jednej wizycie – w gabinecie może być spięte, ciche albo przeciwnie: nadmiernie pobudzone, więc jeden obraz bywa mylący.
- Ignorowanie informacji z domu i placówki – to tam widać najwięcej codziennych wyzwań, zwłaszcza przy zmianach, hałasie i relacjach z innymi.
- Mylenie przeciążenia sensorycznego z nieposłuszeństwem – dziecko nie zawsze „odmawia”; czasem po prostu nie daje rady z bodźcami.
- Traktowanie testu jak wyroku – wynik mówi o aktualnym funkcjonowaniu, a nie o tym, kim dziecko będzie za kilka lat.
Ja zawsze wolę opis, który pokazuje dynamikę: co dziecko umie, kiedy mu idzie lepiej, co je rozregulowuje i w jakich warunkach potrafi wejść na wyższy poziom samodzielności. Taki obraz jest użyteczny. Z niego można przejść już prosto do przygotowania rodziny do badania.
Jak przygotować dziecko i rodzinę do badania
Przygotowanie nie polega na ćwiczeniu „właściwych odpowiedzi”, tylko na zebraniu rzetelnych informacji. Najlepsze badanie to takie, w którym specjalista widzi zwykłe funkcjonowanie dziecka, a nie wersję specjalnie wytrenowaną na wizytę. Wbrew pozorom to daje o wiele lepsze wyniki.
- Zapisz codzienne obserwacje – sen, jedzenie, reakcje na hałas, sytuacje trudne, momenty wybuchów i to, co zwykle pomaga dziecku się wyciszyć.
- Zabierz dokumenty i opinie – przedszkole, szkoła, wczesne wspomaganie, wcześniejsze konsultacje, zalecenia terapeutów.
- Jeśli to możliwe, pokaż krótkie nagrania – zwłaszcza wtedy, gdy najtrudniejsze zachowania pojawiają się tylko w domu lub w grupie.
- Nie ukrywaj trudnych tematów – autoagresja, ucieczki, silne lęki, problemy ze snem czy jedzeniem mają znaczenie diagnostyczne i terapeutyczne.
- Przygotuj swoje pytania – nie tylko o wynik, ale też o to, co zmienić w otoczeniu i jakie cele ustawić na najbliższe miesiące.
Warto też pamiętać, że dziecko nie musi być „w najlepszej formie” tego dnia. Jeśli ma gorszy czas, lepiej to powiedzieć niż próbować go maskować. Dla specjalisty informacja o zmienności funkcjonowania bywa cenniejsza niż idealny, ale mało prawdziwy obraz. I właśnie dlatego ostatni krok to nie samo badanie, tylko umiejętne wykorzystanie jego wyniku.
Największą wartość ma diagnoza, która od razu zmienia codzienne wsparcie
Najlepsza ocena funkcjonalna nie kończy się w gabinecie. Powinna dać rodzinie prostą odpowiedź na cztery pytania: co dziecko potrafi, co je przeciąża, czego potrzebuje od dorosłych i jak mierzyć postęp. Jeśli po badaniu nie ma jasnych zaleceń dla domu, przedszkola albo szkoły, proces został niedomknięty.
W praktyce wracam do takiej oceny wtedy, gdy dziecko wchodzi w nowy etap: zaczyna przedszkole, przechodzi do szkoły, zmienia terapeuty, wyraźnie przyspiesza rozwojowo albo przeciwnie, zaczyna się wycofywać i częściej reaguje napięciem. Neurorozwój nie stoi w miejscu, więc plan pomocy też nie powinien być zamknięty raz na zawsze. Ocena funkcjonalna ma służyć życiu dziecka, a nie archiwum dokumentów.
Jeśli pamiętasz tylko jedną rzecz, niech będzie prosta: dobra diagnoza nie opisuje dziecka po to, żeby je zaszufladkować, ale po to, żeby lepiej zorganizować jego świat. A w przypadku autyzmu właśnie to najczęściej robi największą różnicę.

