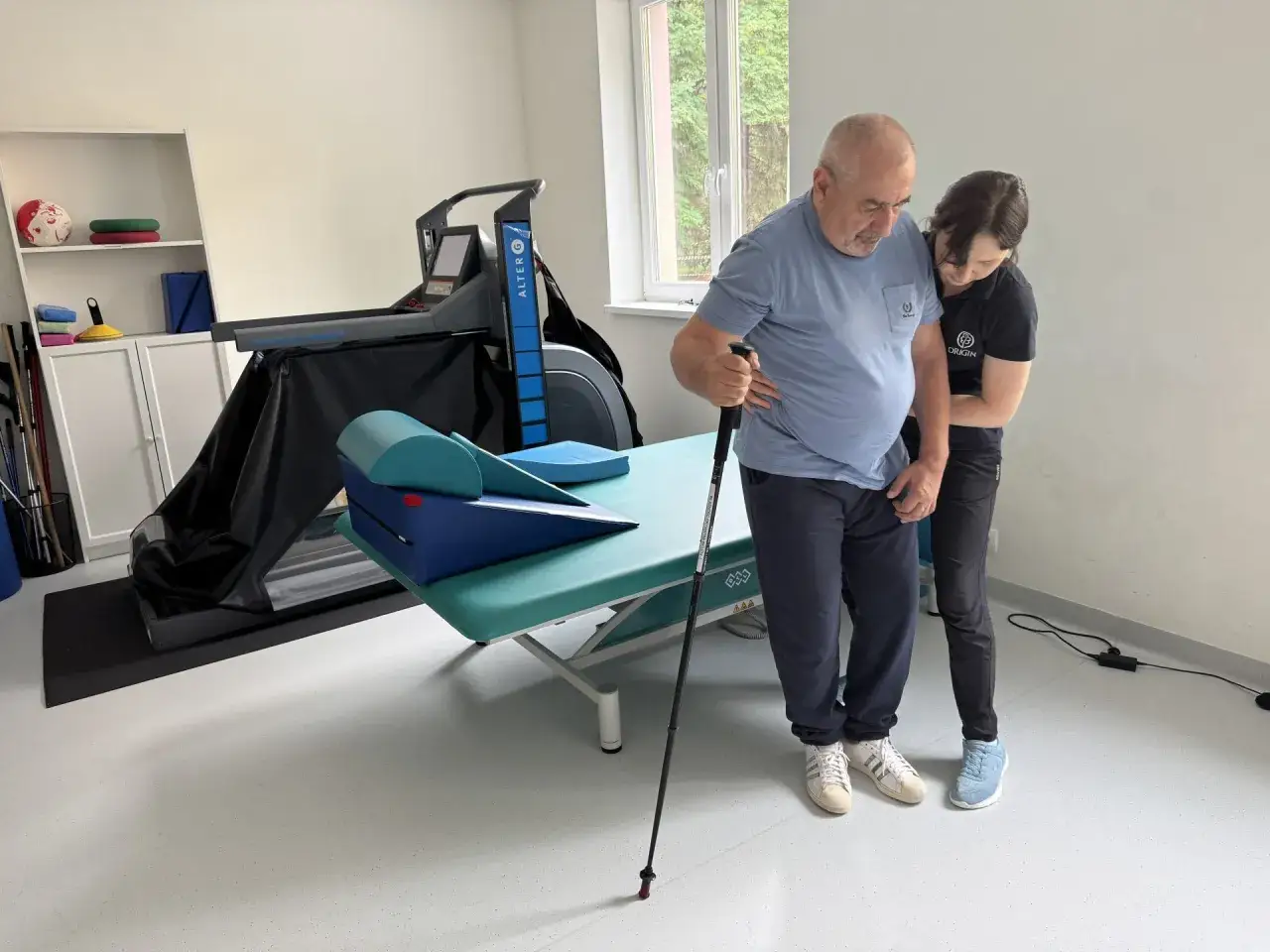
Najważniejsze informacje o rokowaniu po udarze niedokrwiennym
- Rozległość i lokalizacja udaru zwykle znaczą więcej niż sama nazwa rozpoznania.
- Największa poprawa często pojawia się w pierwszych tygodniach i miesiącach, ale postęp może trwać dłużej.
- Szybkie leczenie i wczesna, dobrze dobrana rehabilitacja wyraźnie poprawiają szanse na odzyskanie sprawności.
- Gorsze rokowanie wiąże się m.in. z dużym ogniskiem niedokrwienia, zaburzeniami połykania, powikłaniami i kolejnym udarem.
- Profilaktyka wtórna po wypisie jest równie ważna jak leczenie ostrej fazy.
- Stan psychiczny i wsparcie rodziny wpływają na tempo i jakość powrotu do codziennego funkcjonowania.
Od czego naprawdę zależy rokowanie po udarze niedokrwiennym
Gdy oceniam rokowanie, nie patrzę na jeden parametr, tylko na cały zestaw danych. Najważniejsze jest to, jak duży obszar mózgu ucierpiał i w którym miejscu doszło do niedokrwienia. Małe ognisko w mniej „newralgicznej” okolicy może dać stosunkowo dobry powrót do sprawności, a niewielki z pozoru udar w obszarze odpowiedzialnym za mowę, połykanie albo kontrolę ruchu potrafi mocno utrudnić codzienne życie.
| Czynnik | Co zwykle oznacza w praktyce |
|---|---|
| Rozległość ogniska niedokrwienia | Im większy obszar uszkodzenia, tym częściej potrzebna jest dłuższa rehabilitacja i tym większe ryzyko trwałych deficytów. |
| Lokalizacja w mózgu | Udar w obszarach odpowiedzialnych za mowę, połykanie, widzenie lub precyzyjny ruch zwykle bardziej wpływa na samodzielność niż zmiana w mniej funkcjonalnym rejonie. |
| Nasilenie objawów neurologicznych | W praktyce lekarze często oceniają je skalą NIHSS; wyższy wynik zwykle oznacza cięższy udar i bardziej ostrożne rokowanie. |
| Czas do leczenia | Im szybciej uda się przywrócić przepływ krwi, tym większa szansa na uratowanie tkanki mózgowej i mniejszy ubytek funkcji. |
| Stan sprzed udaru | Osoba samodzielna, sprawna i dobrze wyrównana internistycznie zwykle wraca do życia codziennego łatwiej niż pacjent już wcześniej obciążony wieloma chorobami. |
| Powikłania po udarze | Zapalenie płuc, zaburzenia połykania, infekcje, zakrzepica czy kolejne incydenty naczyniowe wyraźnie pogarszają przebieg zdrowienia. |
Najbardziej mylące jest założenie, że dwa „takie same” udary muszą skończyć się podobnie. W praktyce różnicę robią niuanse: jedna godzina opóźnienia, inna lokalizacja skrzepliny, lepszy stan wyjściowy albo brak powikłań w pierwszych dniach. To właśnie dlatego prognoza powinna być zawsze indywidualna, a nie wyciągana z jednego ogólnego opisu choroby.
To prowadzi do ważnego pytania: kiedy po pierwszych dniach widać, czy poprawa będzie szybka, czy raczej długa i rozłożona w czasie.
Jak zwykle przebiega odzyskiwanie sprawności w czasie
Największa poprawa zwykle pojawia się w pierwszych tygodniach i miesiącach. To wtedy mózg najintensywniej korzysta z neuroplastyczności, czyli zdolności do tworzenia nowych połączeń i przejmowania części funkcji przez inne obszary. Nie oznacza to jednak, że po kilku miesiącach wszystko się kończy. Widzę raczej, że tempo zwalnia, ale praca nadal przynosi efekty, zwłaszcza jeśli rehabilitacja jest regularna i dobrze dobrana do deficytu.
| Okres | Co najczęściej się dzieje | Na co zwraca się uwagę |
|---|---|---|
| Pierwsze 24-48 godzin | Stabilizacja stanu ogólnego, diagnostyka, leczenie przyczynowe i ocena, które funkcje są zagrożone. | Na tym etapie rokowanie jeszcze nie jest „ustalone”; najważniejsze jest ograniczenie dalszego uszkodzenia mózgu. |
| Pierwsze 2-6 tygodni | Często widać pierwsze wyraźne postępy w chodzeniu, mowie, samodzielnym jedzeniu i ubieraniu się. | To dobry moment na intensywną, ale bezpieczną pracę z fizjoterapeutą, logopedą i terapeutą zajęciowym. |
| 1-3 miesiące | Zwykle pojawia się największy skok funkcjonalny. | To okres, w którym najlepiej widać, czy pacjent odzyskuje samodzielność, czy potrzebuje dłuższego wsparcia. |
| 3-6 miesięcy | Poprawa trwa, ale zwykle wolniej i bardziej „punktowo”. | W tym czasie bardzo liczy się konsekwencja, a nie same zrywy motywacyjne. |
| Powyżej 6 miesięcy | Możliwe są dalsze postępy, choć często wymagają większej cierpliwości. | Utrwalanie efektów, profilaktyka nawrotu i praca nad drobnymi deficytami pozostają ważne. |
Lubię podkreślać jedną rzecz rodzinom pacjentów: powolny postęp nie oznacza złego rokowania. Czasem ktoś poprawia się skokowo, a ktoś inny wolniej, ale ostatecznie odzyskuje równie dużo funkcji. Znaczenie ma nie tylko tempo, lecz także to, czy poprawa jest trwała i czy pacjent dostaje wsparcie w obszarach, które najczęściej „zatrzymują” powrót do codzienności: mowa, połykanie, równowaga, koncentracja i nastrój.
Właśnie dlatego tak ważne staje się pytanie, co można zrobić, żeby te miesiące nie zostały zmarnowane.
Co najbardziej poprawia szanse na lepszy wynik
W praktyce największą różnicę robi połączenie leczenia ostrej fazy z dobrze zaplanowaną rehabilitacją i profilaktyką wtórną. Nie ma jednego cudownego kroku, który „odwraca” skutki udaru, ale są działania, które realnie przesuwają szalę na korzyść pacjenta.- Szybkie leczenie przywracające przepływ krwi - im wcześniej uda się udrożnić naczynie, tym większa szansa na ograniczenie martwicy mózgu i łagodniejszy przebieg choroby.
- Rehabilitacja rozpoczęta po stabilizacji - wcześnie wdrożona, ale rozsądnie dawkowana, pomaga odzyskiwać ruch, równowagę i samodzielność w codziennych czynnościach.
- Logopedia i terapia połykania - szczególnie ważne przy afazji, dyzartrii i dysfagii, bo bez tego rośnie ryzyko niedożywienia, zachłyśnięcia i izolacji społecznej.
- Leczenie przyczyny udaru - migotanie przedsionków, miażdżyca, nadciśnienie, cukrzyca czy wysoki cholesterol wymagają konkretnego planu, a nie tylko ogólnej „poprawy stylu życia”.
- Wsparcie psychiczne i rodzinne - lęk, frustracja i obniżony nastrój potrafią wyhamować rehabilitację równie skutecznie jak ból czy osłabienie.
- Sen, odżywienie i nawodnienie - brzmi banalnie, ale bez tego organizm gorzej się regeneruje, a pacjent szybciej się męczy i mniej korzysta z terapii.
Z mojego punktu widzenia jednym z częstszych błędów jest przekonanie, że rehabilitacja to „dodatkowy etap” na później. To nie działa. Dobra terapia po udarze nie zastępuje leczenia neurologicznego, ale bez niej łatwo stracić część potencjału odzyskiwania funkcji. Drugi błąd to myślenie, że wystarczy kilka dni ćwiczeń po wypisie. W rzeczywistości potrzebna jest konsekwencja liczona w tygodniach i miesiącach, z regularną korektą planu.
Rokowanie zaczyna się poprawiać właśnie wtedy, gdy leczenie ostre, rehabilitacja i kontrola przyczyn choroby działają razem, a nie osobno. Mimo to są sytuacje, w których trzeba liczyć się z bardziej ostrożną prognozą.Kiedy rokowanie bywa trudniejsze i nie trzeba tego bagatelizować
Nie każdy trudniejszy przebieg oznacza brak poprawy, ale są sygnały, które zwykle zapowiadają dłuższe zdrowienie i większe ryzyko trwałej niesamodzielności. Warto je znać, bo pomagają realistycznie zaplanować opiekę i nie rozczarować się zbyt wygórowanymi oczekiwaniami.
- Duży obszar niedokrwienia - im większa część mózgu została uszkodzona, tym częściej utrzymują się niedowłady, zaburzenia mowy lub problemy poznawcze.
- Utrzymujące się zaburzenia świadomości - ciężki stan neurologiczny na początku zwykle idzie w parze z bardziej wymagającą rehabilitacją.
- Dysfagia - trudności z połykaniem zwiększają ryzyko zachłyśnięcia i zapalenia płuc, a to bardzo obciąża cały organizm.
- Powikłania internistyczne - infekcje, odwodnienie, zakrzepica, niewydolność serca czy zaburzenia rytmu serca potrafią cofnąć postępy.
- Kolejny udar lub TIA - nawroty zwykle wyraźnie pogarszają rokowanie, bo dokładane są nowe uszkodzenia do już istniejących.
- Duża niesprawność przed udarem - osoba, która już wcześniej potrzebowała pomocy, ma zwykle mniej rezerwy funkcjonalnej do odzyskania.
- Niewyrównane choroby przewlekłe - szczególnie nadciśnienie, cukrzyca, miażdżyca i migotanie przedsionków.
To nie jest lista po to, żeby straszyć. Chodzi raczej o uczciwe nazwane granice. Jeżeli ktoś ma kilka z tych czynników naraz, sensowniejsza jest rozmowa o dłuższej rehabilitacji, opiece domowej i zabezpieczeniu przed nawrotem niż obiecywanie szybkiego powrotu do dawnej formy. Takie podejście zwykle lepiej chroni i pacjenta, i rodzinę przed rozczarowaniem.
Po wypisie najważniejsze staje się już nie tylko odzyskiwanie funkcji, ale też zabezpieczenie się przed kolejnym udarem.
Jak chronić efekty leczenia na lata
Jeśli miałbym wskazać etap, na którym najłatwiej „przegrać” część uzyskanej poprawy, byłby to czas po wyjściu ze szpitala. Wtedy pacjent często czuje się lepiej, ale to nie znaczy, że problem został rozwiązany. Wręcz przeciwnie - właśnie wtedy trzeba najdokładniej dopilnować przyczyn udaru i codziennych nawyków.
- Leki przeciwpłytkowe lub przeciwkrzepliwe - muszą być dobrane do przyczyny udaru; przy migotaniu przedsionków zwykle kluczowa jest inna strategia niż przy miażdżycy tętnic.
- Kontrola ciśnienia, glikemii i lipidów - źle wyrównane nadciśnienie, cukrzyca i cholesterol podnoszą ryzyko kolejnego incydentu naczyniowego.
- Rzucenie palenia - to jedna z najbardziej opłacalnych zmian, bo zmniejsza ryzyko nie tylko kolejnego udaru, ale też choroby serca.
- Ruch dopasowany do możliwości - nie chodzi o sport wyczynowy, tylko o regularną aktywność, która poprawia wydolność, równowagę i samopoczucie.
- Kontrola połykania i diety - u części chorych trzeba korygować konsystencję posiłków, żeby zmniejszyć ryzyko zachłyśnięcia.
- Opieka nad psychiką - lęk przed nawrotem, depresja poudarowa i złość na własne ograniczenia są częste, a bez ich leczenia trudniej utrzymać regularną terapię.
W polskich realiach często widzę jeszcze jeden problem: pacjent wychodzi do domu z listą zaleceń, ale bez jasnego planu, kto ma pilnować leków, kto umawia rehabilitację i po czym rozpoznać pogorszenie. To nie jest detal. Dobrze poukładana opieka domowa często robi większą różnicę niż sam entuzjazm z pierwszych dni po wypisie.
Jeśli te elementy są dopięte, rokowanie zwykle staje się bardziej przewidywalne, a pacjent ma większą szansę wrócić do możliwie samodzielnego życia.
Co warto sprawdzić po wypisie, żeby nie stracić efektu leczenia
Po powrocie do domu sprawdzam zawsze kilka prostych rzeczy, bo właśnie one najczęściej decydują o tym, czy poprawa utrzyma się w kolejnych tygodniach. Dobre rokowanie nie kończy się na wypisaniu ze szpitala - ono dopiero wtedy zaczyna się materializować w codzienności.
- czy pacjent ma jasno zapisany plan leków i wie, po co każdy z nich przyjmuje;
- czy ustalono termin kontroli neurologicznej i ewentualnie kardiologicznej lub internistycznej;
- czy rehabilitacja ma konkretny rytm: fizjoterapia, logopedia, terapia ręki, trening chodu lub ćwiczenia domowe;
- czy rodzina zna objawy alarmowe nowego udaru: opadnięty kącik ust, osłabienie ręki lub nogi, zaburzenia mowy, nagłe pogorszenie widzenia;
- czy ktoś monitoruje ciśnienie, glikemię i samopoczucie, zwłaszcza u pacjenta z chorobami przewlekłymi;
- czy zadbano o sen, odżywienie, bezpieczeństwo w domu i wsparcie emocjonalne.