Skutki mini udaru zwykle nie są trwałe, ale samo zdarzenie jest sygnałem ostrzegawczym, którego nie wolno zignorować. W tym artykule wyjaśniam, co po przemijającym ataku niedokrwiennym naprawdę może zostać na dłużej, kiedy objawy przestają pasować do „mini” epizodu i co zrobić, żeby zmniejszyć ryzyko pełnego udaru.
Najważniejsze jest to, co dzieje się po ustąpieniu objawów
- Sam przemijający atak niedokrwienny zwykle nie zostawia trwałego uszkodzenia mózgu, ale jest mocnym sygnałem alarmowym.
- Największe ryzyko pełnego udaru przypada na pierwsze godziny i dni po epizodzie.
- Jeśli objawy nie ustępują szybko albo wracają, trzeba pilnie szukać przyczyny, a nie czekać na „samopoczucie lepsze jutro”.
- Po TIA liczy się diagnostyka naczyń, serca, ciśnienia, cukru i cholesterolu, bo to one zwykle stoją za problemem.
- Oprócz konsekwencji neurologicznych częste są lęk, napięcie i ograniczanie aktywności z obawy przed nawrotem.
Dlaczego mini udar nie jest „małą wersją” udaru
Ja patrzę na przemijający atak niedokrwienny przede wszystkim jak na ostrzeżenie przed większym problemem naczyniowym, a nie jak na łagodny epizod, który można odłożyć na później. Mayo Clinic przypomina, że taki incydent zwykle trwa tylko kilka minut i sam w sobie nie powinien zostawiać trwałego uszkodzenia mózgu, ale to nie znaczy, że sprawa jest błaha.
Różnica między TIA a udarem niedokrwiennym polega głównie na czasie trwania niedokrwienia i na tym, czy doszło do trwałej martwicy tkanki mózgowej. W praktyce pacjent najbardziej chce wiedzieć, czy „coś zostało” i czy grozi mu kolejny epizod. Z medycznego punktu widzenia właśnie to drugie pytanie jest najważniejsze.
| Cecha | Przemijający atak niedokrwienny | Udar niedokrwienny |
|---|---|---|
| Czas trwania objawów | Zwykle minuty, czasem do kilku godzin; klasycznie ustępują w ciągu 24 godzin | Objawy utrzymują się dłużej i nie cofają się samoistnie tak szybko |
| Trwałe uszkodzenie mózgu | Zwykle brak trwałego uszkodzenia, jeśli rzeczywiście był to TIA | Tak, dochodzi do uszkodzenia tkanki mózgowej |
| Najważniejsze znaczenie | Alarm o wysokim ryzyku kolejnego udaru | Stan nagły z ryzykiem trwałej niepełnosprawności |
| Co może pozostać po epizodzie | Najczęściej lęk, niepewność, konieczność diagnostyki i leczenia przyczyn | Niedowład, zaburzenia mowy, widzenia, chodu i pamięci |
To właśnie dlatego nie lubię określenia „mini udar” bez doprecyzowania. Brzmi łagodnie, a realnie chodzi o stan, który wymaga szybkiej oceny i często uruchamia pełną diagnostykę naczyniową. To prowadzi nas do tego, jakie skutki w ogóle pojawiają się po takim epizodzie.
Jakie skutki zwykle widać od razu
Bezpośrednie objawy TIA przypominają udar, tylko zwykle szybko ustępują. Najczęściej widzę u pacjentów osłabienie jednej strony ciała, drętwienie, opadanie kącika ust, zaburzenia mowy, nagłe problemy z widzeniem albo chwiejność chodu. Z punktu widzenia chorego to nie jest „mały problem”, tylko nagłe rozbicie zwykłego funkcjonowania.Jeżeli epizod był krótki, po wycofaniu objawów część osób wraca do normy bez śladu. I to jest ważne: brak trwałego deficytu nie oznacza braku zagrożenia. Czasem po takim incydencie zostaje krótkotrwałe zmęczenie, ból głowy, uczucie zamglenia albo napięcie. Same w sobie nie muszą świadczyć o uszkodzeniu mózgu, ale nie powinny usypiać czujności.
- Niedowład lub osłabienie - zwykle jednej ręki, nogi albo połowy twarzy.
- Zaburzenia mowy - trudność z wypowiedzeniem słowa, bełkotliwa mowa, problem ze zrozumieniem.
- Zaburzenia widzenia - nagła utrata części pola widzenia, podwójne widzenie, zasłona przed okiem.
- Zawroty i chwiejność - szczególnie wtedy, gdy pojawiają się nagle i bez wyraźnego powodu.
- Krótkotrwałe zaburzenia koncentracji - uczucie, że myśli „nie składają się” tak jak zwykle.
W praktyce najważniejsze pytanie brzmi jednak nie „co dokładnie poczułem”, ale „czy to na pewno minęło i dlaczego się wydarzyło”. Odpowiedź na to pytanie decyduje o tym, jak duże jest ryzyko pełnego udaru w najbliższym czasie.
Najgroźniejszym skutkiem jest pełny udar w najbliższych dniach
Amerykańskie Towarzystwo Kardiologiczne zwraca uwagę, że ryzyko udaru po TIA może sięgać 17,8% w ciągu 90 dni, a niemal połowa takich incydentów pojawia się w ciągu 2 dni. To są liczby, które dobrze pokazują, dlaczego po TIA nie czeka się spokojnie na wizytę „kiedy będzie termin”, tylko działa od razu.
Z medycznego punktu widzenia TIA i udar często mają podobne źródło: miażdżycę, skrzeplinę, zator z serca, migotanie przedsionków, niekontrolowane nadciśnienie albo cukrzycę. Innymi słowy, organizm już pokazał, że krążenie w mózgu jest zagrożone. Jeśli nie znajdzie się przyczyny, następny epizod może być już trwały.
Co zwykle podnosi ryzyko nawrotu
Najczęściej są to te same czynniki, które zwiększają ryzyko udaru: palenie, wysokie ciśnienie, wysoki cholesterol, otyłość, cukrzyca, brak ruchu i choroby serca. Z mojego punktu widzenia najważniejsze jest to, że wiele z nich da się realnie poprawić, ale tylko wtedy, gdy pacjent wie, co dokładnie leczyć. Ogólne hasło „trzeba dbać o zdrowie” jest za mało konkretne.
Właśnie dlatego po epizodzie trzeba wrócić do źródła problemu, a nie tylko do objawów. I to prowadzi do pytania, kiedy sytuacja przestaje przypominać TIA i wymaga natychmiastowej reakcji.
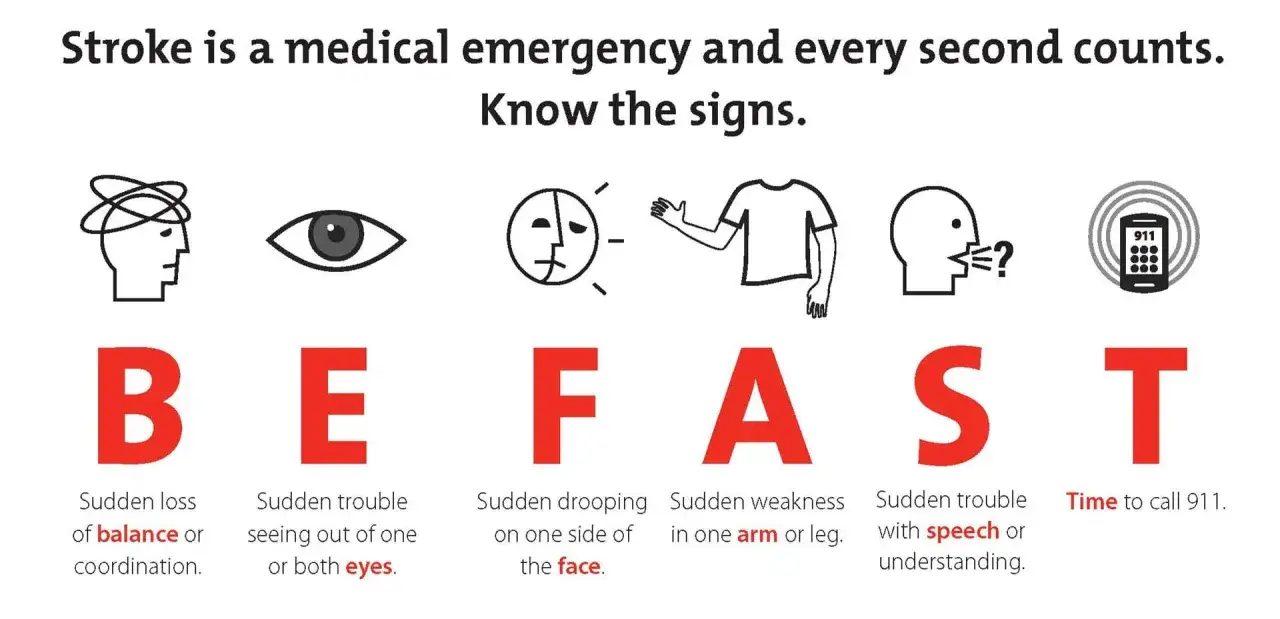
Kiedy objawy nie pasują już do typowego mini udaru
Jeżeli objawy nie cofają się szybko, nasilają się albo wracają po krótkiej przerwie, traktuję to jako sytuację alarmową. TIA może wyglądać bardzo podobnie do udaru, ale jeśli osłabienie, zaburzenia mowy lub widzenia utrzymują się dłużej, nie wolno zakładać, że to „tylko przejściowe”. Wtedy trzeba dzwonić pod 112 i nie jechać samodzielnie do szpitala, jeśli stan jest świeży.
Nie każdy nagły objaw neurologiczny to TIA. Migrena z aurą, spadek cukru, napad padaczkowy czy zaburzenia lękowe potrafią dawać podobny obraz, ale ich leczenie jest inne. Dlatego tak ważne jest, by nie diagnozować się po jednym filmiku lub poradzie z internetu, tylko przejść prawdziwą ocenę lekarską.
- Objawy trwają dłużej niż kilkanaście minut i nie słabną.
- Pojawia się wyraźny niedowład, trudność z chodzeniem lub opadanie twarzy.
- Mowa jest zaburzona, a chory nie rozumie prostych poleceń.
- Dochodzi do utraty widzenia, silnych zawrotów lub upadku.
- Epizod powtarza się w krótkim czasie.
Im szybciej odróżni się TIA od pełnego udaru lub innej przyczyny, tym większa szansa na ograniczenie szkód. To dlatego następny krok po epizodzie ma tak duże znaczenie: trzeba nie tylko obserwować objawy, ale też od razu szukać przyczyny.
Co zrobić po epizodzie, żeby zmniejszyć ryzyko nawrotu
Po TIA nie chodzi o bierne „czekanie, czy się powtórzy”, tylko o pilną diagnostykę i leczenie przyczyny. W praktyce oznacza to badanie neurologiczne, ocenę ciśnienia, rytmu serca, poziomu cukru i lipidów, a często także obrazowanie mózgu oraz naczyń szyjnych. Jeśli podejrzewa się źródło w sercu, potrzebne bywa EKG lub dłuższe monitorowanie rytmu.Ja zwykle tłumaczę to tak: celem jest znalezienie odpowiedzi na pytanie, skąd wziął się ten chwilowy brak przepływu krwi do mózgu. Dopiero wtedy można sensownie dobrać leczenie. Samo „przeszedł mi objaw” nie jest rozwiązaniem.
- Zgłoś się pilnie do lekarza lub na SOR - najlepiej tego samego dnia, zwłaszcza jeśli epizod był świeży.
- Nie lekceważ nawet krótkiego incydentu - kilka minut objawów też może oznaczać poważne zagrożenie.
- Nie wprowadzaj leków na własną rękę - przeciwpłytkowe lub przeciwkrzepliwe wymagają oceny przyczyny i ryzyka krwawienia.
- Kontroluj ciśnienie, cukier i cholesterol - to trzy parametry, które najczęściej robią największą różnicę.
- Ogranicz palenie i alkohol - po takim epizodzie to nie jest kosmetyczna zmiana, tylko element leczenia.
- Wróć do ruchu stopniowo - ale dopiero po ocenie medycznej, jeśli objawy były świeże lub niejednoznaczne.
W dobrze poprowadzonej diagnostyce można często wyłapać przyczynę, zanim dojdzie do kolejnego incydentu. A to otwiera jeszcze jeden ważny temat: psychikę, codzienne funkcjonowanie i to, jak taki epizod zmienia poczucie bezpieczeństwa.
Jak mini udar wpływa na psychikę i codzienność
Z rozmów z pacjentami wiem, że po TIA często zostaje nie tylko napięcie, ale też nieufność wobec własnego ciała. Człowiek zaczyna nasłuchiwać każdej chwiejności, mrowienia czy chwilowego zamglenia. To zrozumiałe, ale potrafi mocno obniżyć jakość życia, zwłaszcza jeśli ktoś wraca do pracy, prowadzi samochód albo opiekuje się bliskimi.
Niektórzy po takim epizodzie ograniczają aktywność bardziej, niż to konieczne, bo boją się wysiłku, podróży albo zostania samemu. Problem polega na tym, że bez dobrej diagnostyki lęk zaczyna zarządzać codziennością. Dlatego obok leczenia naczyniowego czasem potrzebne jest też wsparcie psychologiczne, zwłaszcza gdy pojawia się bezsenność, natrętne myślenie o nawrocie albo napady paniki.Przeczytaj również: Nietypowe objawy udaru - jak rozpoznać sygnały, które łatwo pomylić?
Kiedy warto pomyśleć o wsparciu specjalistycznym
Jeśli po epizodzie przez wiele dni nie wraca spokój, pojawia się unikanie wyjścia z domu, trudność z koncentracją albo poczucie, że „zaraz znowu coś się stanie”, to nie jest fanaberia. To normalna reakcja po doświadczeniu, które człowiek odbiera jako zagrożenie życia. W takich sytuacjach rozmowa z neurologiem, lekarzem rodzinnym albo psychologiem może być tak samo praktyczna jak zmiana leków.
Gdy emocje zaczynają się uspokajać, zostaje pytanie o dłuższe następstwa neurologiczne i o to, czy potrzebna jest rehabilitacja. Tu warto być precyzyjnym, bo od odpowiedzi zależy dalsze postępowanie.
Co zwykle zostaje na dłużej i kiedy potrzebna jest rehabilitacja
Jeżeli objawy naprawdę ustąpiły całkowicie, klasyczna rehabilitacja poudarowa zwykle nie jest potrzebna. Jeśli jednak po incydencie zostają trudności z mową, ręką, chodem, równowagą albo pamięcią, to trzeba założyć, że historia nie była zwykłym TIA albo że doszło do czegoś więcej niż krótkie niedokrwienie. Wtedy w grę wchodzi rehabilitacja neurologiczna, neurologopedyczna, fizjoterapia albo terapia funkcji poznawczych.
W praktyce dobrze działa prosty schemat: najpierw ustalić, co się wydarzyło w mózgu i w naczyniach, potem sprawdzić, co zostało w codziennym funkcjonowaniu, a dopiero później dobrać wsparcie. To ważne, bo rehabilitacja nie jest „na wszelki wypadek”, tylko pod konkretne deficyty.
- Fizjoterapia - gdy pojawia się chwiejność, osłabienie lub gorsza koordynacja.
- Neurologopedia - gdy mowa, rozumienie lub połykanie nie wracają do normy.
- Terapia zajęciowa - gdy trudniej wrócić do pracy, gotowania, ubierania się czy prowadzenia domu.
- Trening poznawczy - gdy problemem jest pamięć, uwaga, tempo myślenia albo zmęczenie psychiczne.
Jeśli po TIA potrzebne jest takie wsparcie, nie ma w tym nic nadzwyczajnego. Ważne, by nie udawać, że problem zniknął, gdy w rzeczywistości organizm nadal sygnalizuje kłopot. To prowadzi do ostatniej rzeczy, którą naprawdę warto kontrolować w kolejnych miesiącach.
Na co patrzeć przez kolejne miesiące po przemijającym niedokrwieniu
Po takim epizodzie nie żyje się już „tak jak wcześniej”, przynajmniej przez pewien czas. Ja zachęcam, żeby przez kolejne tygodnie i miesiące pilnować trzech rzeczy: czy nie wracają objawy neurologiczne, czy wyniki ciśnienia i lipidów poprawiają się po leczeniu oraz czy wprowadzony plan da się utrzymać w codziennym życiu.
- Jeśli pojawia się nowy niedowład, zaburzenia mowy albo widzenia, to nie jest moment na obserwację, tylko na pilną pomoc.
- Jeśli ciśnienie nadal bywa wysokie, trzeba wrócić do lekarza i dopracować leczenie.
- Jeśli palenie, brak ruchu albo nieregularne przyjmowanie leków wracają do starego poziomu, ryzyko też wraca.
Najuczciwsze zdanie, jakie można tu powiedzieć, brzmi: skutki TIA najczęściej nie są trwałe, ale jego znaczenie bywa ogromne. To sygnał, że układ naczyniowy wymaga szybkiej korekty, zanim dojdzie do udaru, który już nie cofnie się sam. I właśnie dlatego po takim epizodzie liczy się szybka diagnostyka, konsekwentne leczenie i czujność wobec każdego nowego objawu.

