Najważniejsze fakty, które warto znać od razu
- Przy nagłych objawach neurologicznych trzeba dzwonić po 999 lub 112, a nie czekać, aż problem sam minie.
- Najczęstsze sygnały to asymetria twarzy, osłabienie jednej ręki, zaburzenia mowy, widzenia i równowagi.
- W szpitalu najpierw wykonuje się badania obrazowe, żeby wykluczyć krwawienie i zdecydować o leczeniu.
- W ostrej fazie stosuje się trombolizę albo mechaniczne usunięcie skrzepliny, ale tylko w odpowiednim oknie czasowym i u wybranych chorych.
- Po stabilizacji kluczowa jest rehabilitacja ruchowa, logopedyczna, poznawcza i wsparcie psychiczne.
- Ciśnienie, cukrzyca, migotanie przedsionków, palenie i cholesterol to czynniki, na które naprawdę da się wpływać.
Czym jest niedokrwienie mózgu i dlaczego liczy się każda minuta
W najprostszych słowach chodzi o sytuację, w której naczynie doprowadzające krew do mózgu zostaje zamknięte przez skrzeplinę albo zator. Tkanka mózgowa nie ma zapasu tlenu na długo, więc gdy przepływ krwi spada, uszkodzenie zaczyna się bardzo szybko. Według NFZ ta postać odpowiada za około 80% wszystkich udarów, dlatego właśnie o niej mówi się najczęściej, gdy ktoś pyta o nagłe objawy neurologiczne.
Najczęstszym mechanizmem jest miażdżyca dużych naczyń albo zator pochodzący z serca, na przykład przy migotaniu przedsionków. Dla mnie ważne jest też to, że objawy mogą pojawić się gwałtownie, bez wcześniejszego "ostrzeżenia" od organizmu. Zdarza się również, że zanim dojdzie do pełnego epizodu, pojawia się przemijający napad niedokrwienia, czyli TIA, który bywa sygnałem alarmowym, a nie drobną anomalią.
Im dłużej mózg pozostaje bez odpowiedniego przepływu krwi, tym większe ryzyko trwałego deficytu. Dlatego nie rozpatruję tego problemu w skali godzin, tylko minut, i właśnie od tego zaczynam ocenę sytuacji. Skoro znamy mechanizm, warto przejść do objawów, które pozwalają go wychwycić zanim minie bezpowrotnie zbyt wiele czasu.
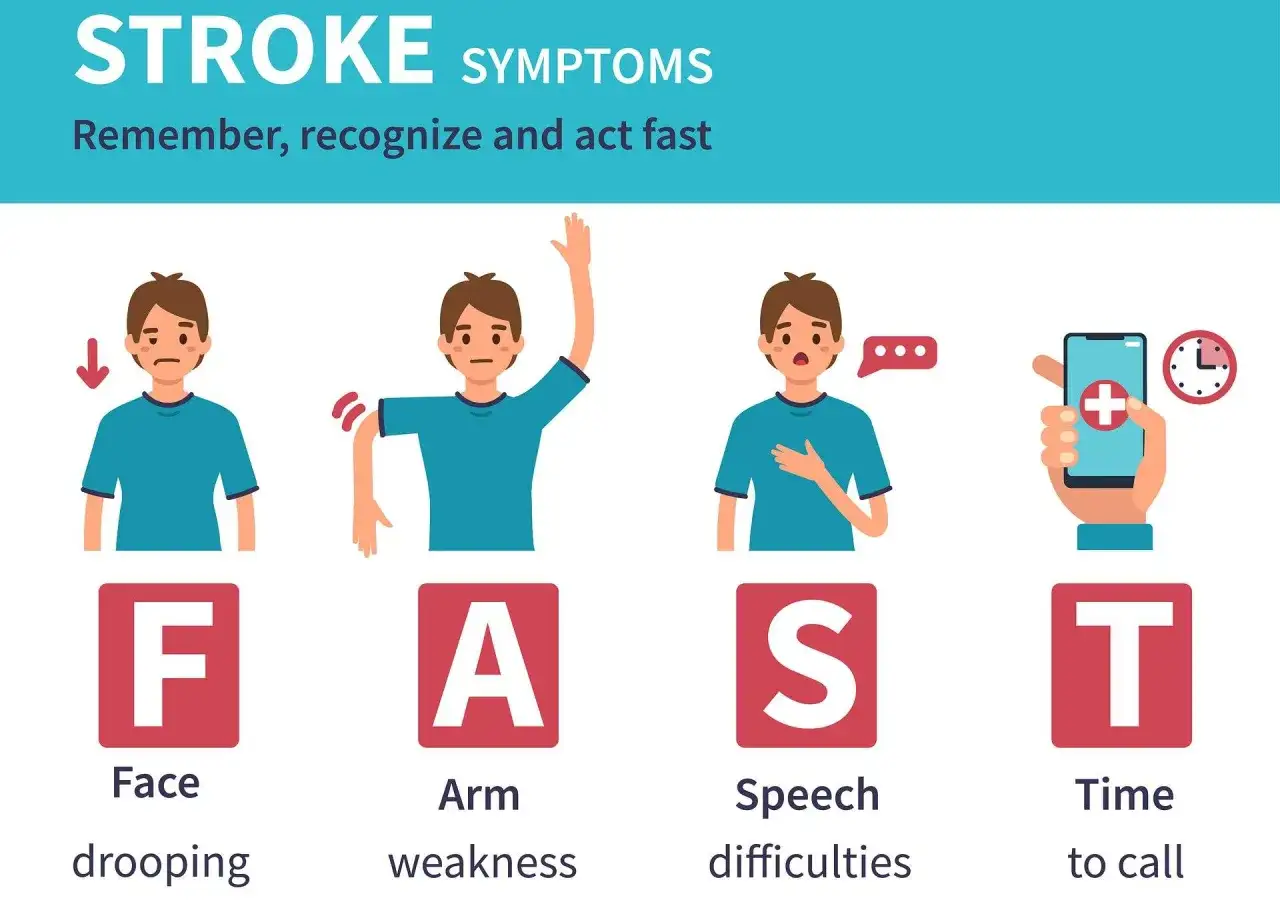
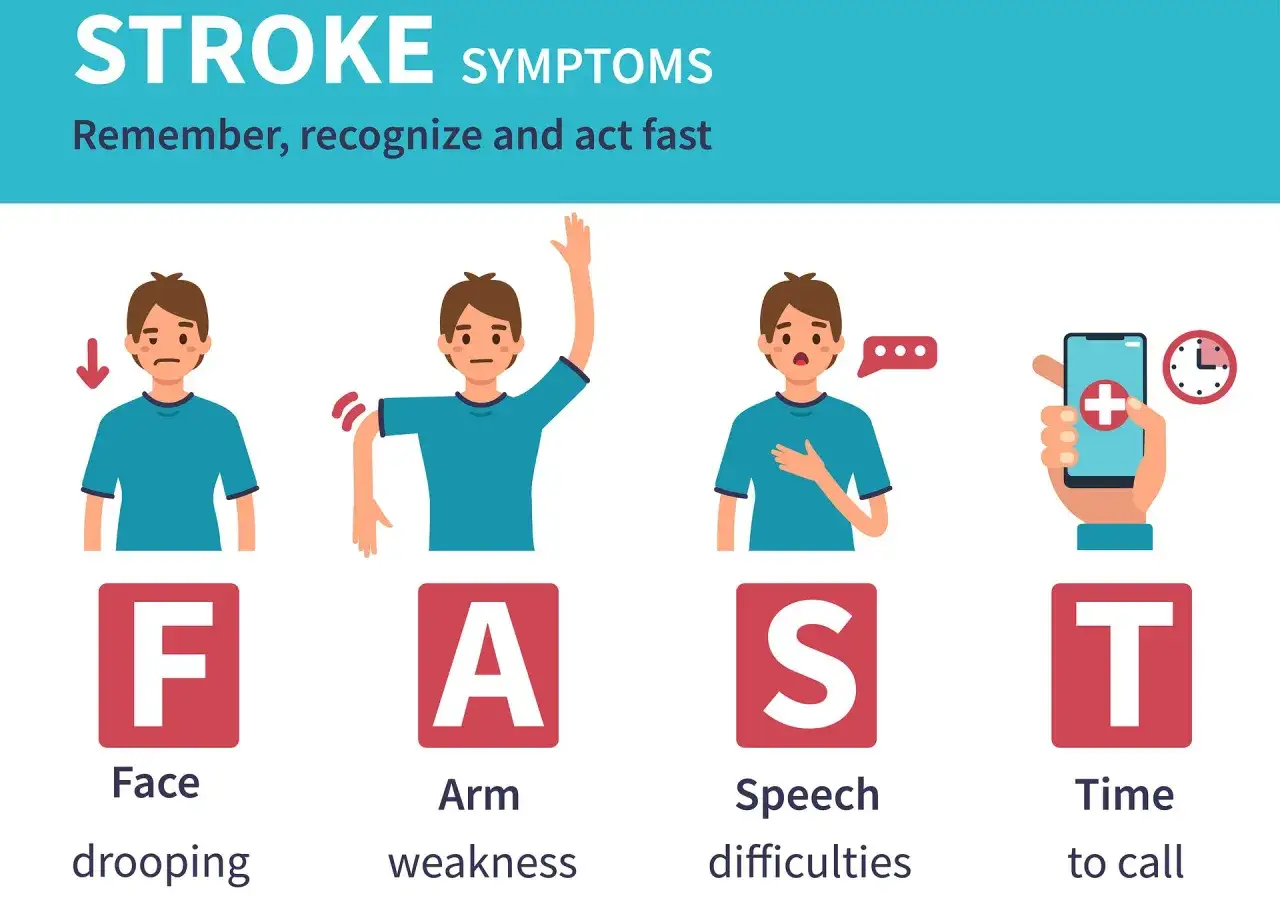
Jak rozpoznać objawy i zareagować bez zwłoki
Objawy zwykle pojawiają się nagle i najczęściej dotyczą jednej strony ciała. W praktyce zwracam uwagę przede wszystkim na sygnały, które zmieniają mowę, ruch, widzenie albo orientację.
- Asymetria twarzy - kącik ust opada, a uśmiech jest wyraźnie krzywy.
- Osłabienie ręki lub nogi - jedna kończyna "ucieka" w dół albo trudno ją utrzymać w górze.
- Zaburzenia mowy - wypowiedzi są bełkotliwe, spowolnione albo trudne do zrozumienia.
- Zaburzenia widzenia - pojawia się nagłe zamglenie, utrata widzenia w jednym oku lub ubytek pola widzenia.
- Problemy z równowagą - nagłe zawroty głowy, chwiejny chód, trudność z koordynacją.
- Nagły silny ból głowy - zwłaszcza jeśli dochodzi do niego nudność, wymioty lub splątanie.
Dobrym skrótem jest zasada FAST: twarz, ręka, mowa, czas. Jeśli widzisz choć jeden z tych sygnałów, dzwoń po 999 lub 112 od razu. Nie czekaj, aż objawy przejdą, nie podawaj jedzenia ani picia i nie wieź chorego samodzielnie, jeśli może pojechać karetka. Nawet jeśli objawy ustąpią po kilku minutach, sprawa nadal jest pilna - wtedy podejrzewam TIA i nie traktuję tego jak fałszywy alarm.
Gdy podejrzenie jest realne, czas przechodzi do diagnostyki obrazowej, bo od tego zależy dalsze leczenie.
Co dzieje się w szpitalu po przyjeździe
W ostrej fazie nie ma miejsca na zgadywanie. Zespół najpierw ocenia stan neurologiczny, a potem sprawdza, czy w mózgu nie ma krwawienia, bo od tego zależy, czy można bezpiecznie zastosować leczenie rozpuszczające skrzeplinę. To właśnie dlatego szybki transport do szpitala z oddziałem udarowym ma tak duże znaczenie.
| Etap | Co robi zespół | Dlaczego to ważne |
|---|---|---|
| Ocena neurologiczna | Sprawdza mowę, siłę mięśni, świadomość, widzenie i równowagę | Pozwala określić nasilenie objawów i pilność działania |
| Tomografia głowy | Wyklucza krwawienie | Bez tego nie da się bezpiecznie podjąć decyzji o leczeniu trombolitycznym |
| Badania krwi i EKG | Ocena glukozy, krzepnięcia i rytmu serca | Pomagają znaleźć przyczynę i dobrać leczenie |
| Tromboliza dożylna | Podaje lek, który ma rozpuścić skrzeplinę | Zwykle działa w oknie do 4,5 godziny od początku objawów; im szybciej, tym lepiej |
| Trombektomia mechaniczna | Usuwa skrzeplinę z dużego naczynia | W wybranych przypadkach może być skuteczna nawet do 24 godzin |
Nie każdy pacjent kwalifikuje się do każdego leczenia, bo liczą się rodzaj niedrożności, czas od początku objawów i wynik obrazowania. Dlatego w praktyce tak ważne jest, by nie zwlekać z karetką i trafić tam, gdzie zespół może działać od razu. Żeby lepiej zrozumieć, skąd bierze się ten problem, trzeba spojrzeć na najczęstsze przyczyny i czynniki ryzyka.
Dlaczego dochodzi do zablokowania naczynia i kto jest najbardziej narażony
Najczęściej problem zaczyna się od miażdżycy, która zwęża tętnice i ułatwia tworzenie się skrzeplin. Zdarza się też zator z serca, szczególnie przy migotaniu przedsionków, kiedy krew krąży mniej równomiernie i łatwiej tworzą się zakrzepy. Z praktycznego punktu widzenia najmocniej obciążają mnie zawsze te same czynniki, bo to one najczęściej można modyfikować.
| Czynnik | Jak zwiększa ryzyko | Co ma największe znaczenie w praktyce |
|---|---|---|
| Nadciśnienie tętnicze | Uszkadza ściany naczyń i przyspiesza ich chorobę | Regularna kontrola ciśnienia i leczenie zgodnie z zaleceniami |
| Migotanie przedsionków | Sprzyja powstawaniu skrzeplin w sercu | Ocena kardiologiczna i leczenie przeciwkrzepliwe, jeśli zostało zalecone |
| Cukrzyca | Przyspiesza uszkodzenie naczyń i miażdżycę | Dobra kontrola glikemii i regularne kontrole |
| Wysoki cholesterol i palenie | Nasilają miażdżycę i ryzyko zakrzepu | Statyny, jeśli są zalecone, oraz rzucenie palenia |
| Brak ruchu, otyłość, wiek, wcześniejsze TIA | Zwiększają podatność na kolejny epizod | Styl życia, obserwacja objawów ostrzegawczych i stała opieka lekarska |
Najbardziej podstępne jest to, że wiele osób czuje się dobrze aż do dnia, w którym naczynie po prostu się zamyka. Dlatego po epizodzie przemijających objawów nie odkładałbym diagnostyki "na później", tylko traktowałbym to jako sygnał do działania. Kiedy znamy ryzyko, łatwiej przejść do tego, co dzieje się po ustabilizowaniu stanu, czyli do rehabilitacji.
Jak wygląda rehabilitacja i powrót do sprawności
Jak podaje MedlinePlus, rehabilitacja może zacząć się jeszcze w szpitalu, a później odbywa się w trybie stacjonarnym, ambulatoryjnym albo domowym. To nie jest jeden sztywny schemat, tylko plan dopasowany do tego, co najbardziej ucierpiało: ruch, mowa, połykanie, pamięć czy samodzielność w codziennych czynnościach.
- Fizjoterapia pomaga odzyskać chód, równowagę, siłę i kontrolę nad kończynami.
- Terapeuta zajęciowy uczy jedzenia, ubierania się, higieny i drobnych czynności dnia codziennego.
- Logopeda pracuje przy afazji, dyzartrii i problemach z połykaniem, czyli dysfagii.
- Trening poznawczy wspiera uwagę, pamięć, planowanie i tempo myślenia.
- Wsparcie psychologiczne ma znaczenie, bo po udarze często pojawia się lęk, obniżony nastrój, drażliwość albo poczucie utraty kontroli.
Najlepsze efekty daje regularność, jasny plan i koncentracja na tym, co naprawdę ogranicza samodzielność, a nie ćwiczenie wszystkiego naraz bez ładu. Bardzo często poprawa przychodzi wolniej, niż chciałby pacjent i rodzina, ale nie jest liniowa: kilka dni z mniejszym postępem nie przekreśla kolejnych tygodni. Po wypisie nie można jednak wracać do dawnych nawyków bez korekty tego, co doprowadziło do problemu.
Jak zmniejszyć ryzyko kolejnego epizodu
Jeżeli mam wskazać jedną rzecz, która najbardziej zmienia rokowanie w dłuższej perspektywie, to będzie nią konsekwentna kontrola czynników ryzyka. Leki i nawyki nie są tu dodatkiem, tylko elementem leczenia.- Kontroluj ciśnienie tętnicze i nie opieraj się wyłącznie na pojedynczych pomiarach w domu.
- Dbaj o cukrzycę i cholesterol zgodnie z planem ustalonym z lekarzem.
- Jeśli masz migotanie przedsionków, traktuj leczenie przeciwkrzepliwe jako stały element ochrony przed zatorami.
- Rzuć palenie, bo to jeden z najsilniejszych modyfikowalnych czynników ryzyka.
- Ruszaj się regularnie, ale bez zrywów. Lepsze są 30 minut szybszego marszu większość dni niż ambitny plan, którego nie utrzymasz.
- Ogranicz alkohol, zadbaj o sen i trzymaj masę ciała w ryzach.
W profilaktyce wtórnej ważna jest też uczciwa rozmowa o lekach: nie odstawiaj ich samodzielnie, nie zmieniaj dawek na własną rękę i nie zakładaj, że skoro czujesz się lepiej, to problem minął. I właśnie dlatego chwilowe ustąpienie objawów nie zamyka tematu.
Kiedy objawy znikają, a sprawa nadal nie jest zamknięta
To chyba najważniejsza rzecz, którą lubię dopowiadać na końcu: jeśli objawy przeszły po kilku minutach, to nie jest dowód, że wszystko jest w porządku. Taki epizod może oznaczać TIA, czyli przemijające niedokrwienie, które bywa ostrzeżeniem przed pełnym udarem.
W takiej sytuacji warto zapamiętać trzy rzeczy: godzinę wystąpienia objawów, listę przyjmowanych leków i to, czy pojawiła się asymetria twarzy, zaburzenia mowy albo osłabienie kończyny. Jeśli kiedykolwiek mam wątpliwość, wolę przyjąć, że to stan nagły, niż przegapić okno na leczenie.
Najbezpieczniejsza zasada jest prosta: przy nagłych objawach neurologicznych dzwonię po pomoc od razu, bo przy niedokrwieniu mózgu czas pracuje przeciwko pacjentowi.