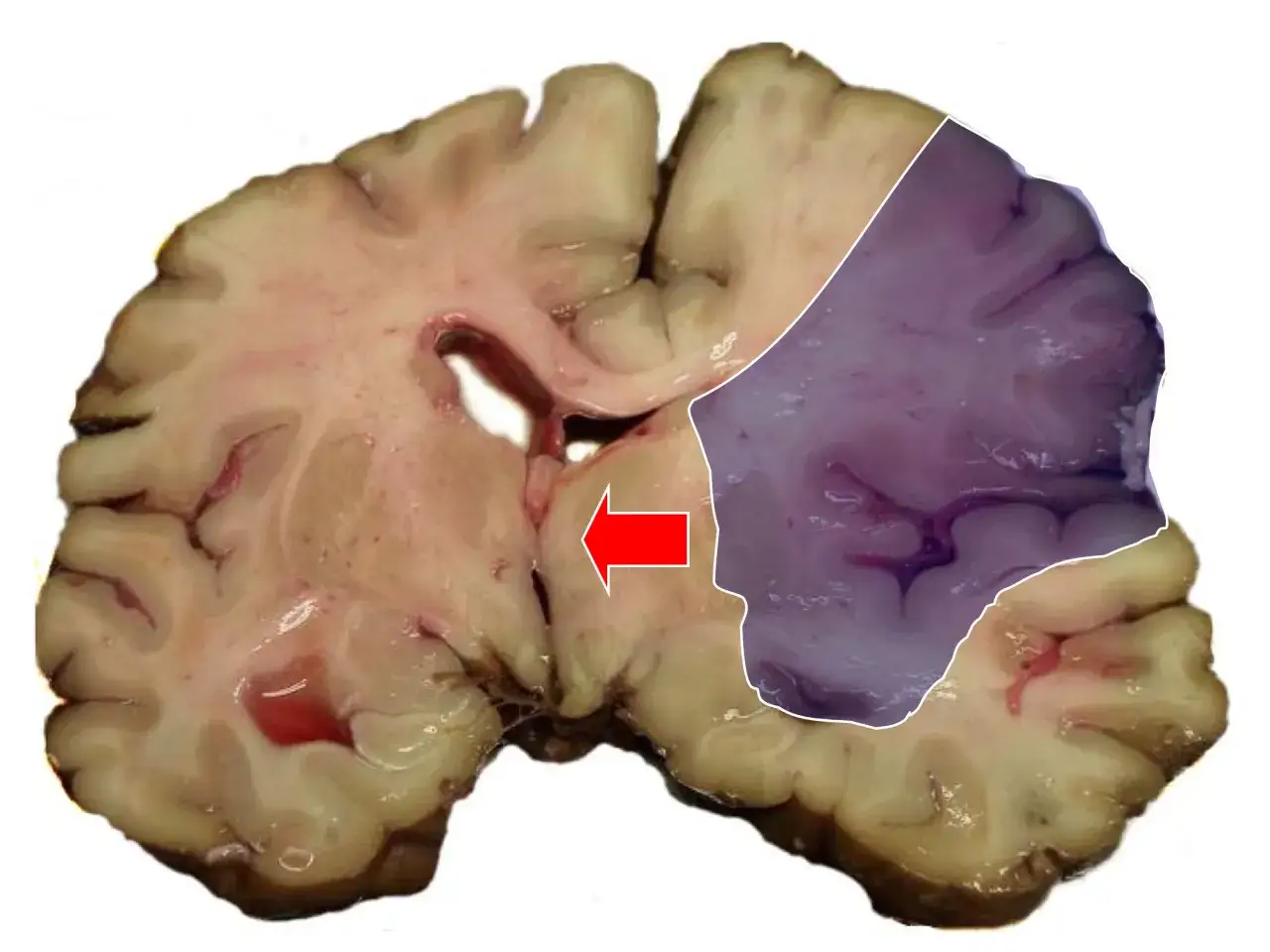
Udar prawej półkuli mózgu najczęściej zmienia nie tylko sprawność lewej strony ciała, ale też orientację w przestrzeni, uwagę i ocenę własnego stanu. W praktyce bywa podstępny, bo część objawów łatwo przeoczyć albo uznać za chwilowe „roztargnienie”. W tym artykule porządkuję najważniejsze skutki takiego udaru, pierwsze kroki w leczeniu oraz to, jak wygląda sensowna rehabilitacja i wsparcie w domu.
Najważniejsze fakty o uszkodzeniu prawej półkuli i powrocie do sprawności
- Prawa półkula odpowiada m.in. za uwagę przestrzenną, orientację, rozpoznawanie otoczenia i kontrolę lewej strony ciała.
- Po udarze często pojawiają się: niedowład lewej ręki lub nogi, zaniedbywanie lewej strony, zaburzenia równowagi i brak krytycyzmu wobec własnych ograniczeń.
- W ostrym udarze liczy się czas: trzeba wezwać pomoc, wykonać szybkie badania obrazowe i od razu ustalić, czy to udar niedokrwienny, czy krwotoczny.
- Rehabilitacja powinna obejmować nie tylko fizjoterapię, ale też terapię zajęciową, pracę nad uwagą, wzrokiem, bezpieczeństwem i funkcjonowaniem w codziennych czynnościach.
- Największe postępy zwykle widać w pierwszych miesiącach, ale poprawa może trwać dłużej, jeśli terapia jest dobrze dobrana i konsekwentna.
Co dzieje się po uszkodzeniu prawej półkuli
Najprościej mówiąc, prawa półkula nie „zabiera” tylko ruchu z lewej strony ciała. Ona mocno uczestniczy także w tym, jak człowiek widzi przestrzeń, scala bodźce, skupia uwagę i ocenia, co dzieje się wokół niego. Dlatego po takim udarze obraz kliniczny bywa bardziej złożony niż samo osłabienie ręki czy nogi.
W praktyce często widać trzy duże grupy problemów: objawy ruchowe, zaburzenia poznawcze i zmiany w zachowaniu. To właśnie one decydują, czy chory będzie tylko wolniejszy i mniej sprawny, czy też zacznie się potykać o własne otoczenie, pomijać lewą stronę talerza albo podejmować ryzykowne decyzje bez świadomości zagrożenia.
| Obszar | Po uszkodzeniu prawej półkuli | Po uszkodzeniu lewej półkuli |
|---|---|---|
| Ruch i czucie | Niedowład lub drętwienie lewej ręki, nogi albo połowy twarzy | Niedowład lub drętwienie po prawej stronie ciała |
| Orientacja przestrzenna | Trudność w zauważaniu lewej strony otoczenia, gubienie kierunku, zderzanie się z przeszkodami | Zwykle mniej charakterystyczne problemy przestrzenne niż przy uszkodzeniu prawej półkuli |
| Mowa | Najczęściej mowa pozostaje względnie zachowana, ale mogą pojawić się kłopoty z intonacją, emocjami i kontekstem wypowiedzi | Częściej występuje afazja, czyli zaburzenie języka i rozumienia mowy |
| Zachowanie | Impulsywność, bagatelizowanie problemu, brak krytycyzmu wobec objawów | Częściej większa frustracja związana z trudnościami językowymi |
Ta tabela upraszcza temat, ale dobrze pokazuje jedną rzecz: przy udarze nie chodzi tylko o „słabszą stronę ciała”. Równie ważne są uwaga, świadomość deficytu i to, czy pacjent potrafi bezpiecznie funkcjonować w otoczeniu. I właśnie dlatego objawy bywają tak mylące, o czym za chwilę.
Objawy, które najczęściej widać w praktyce
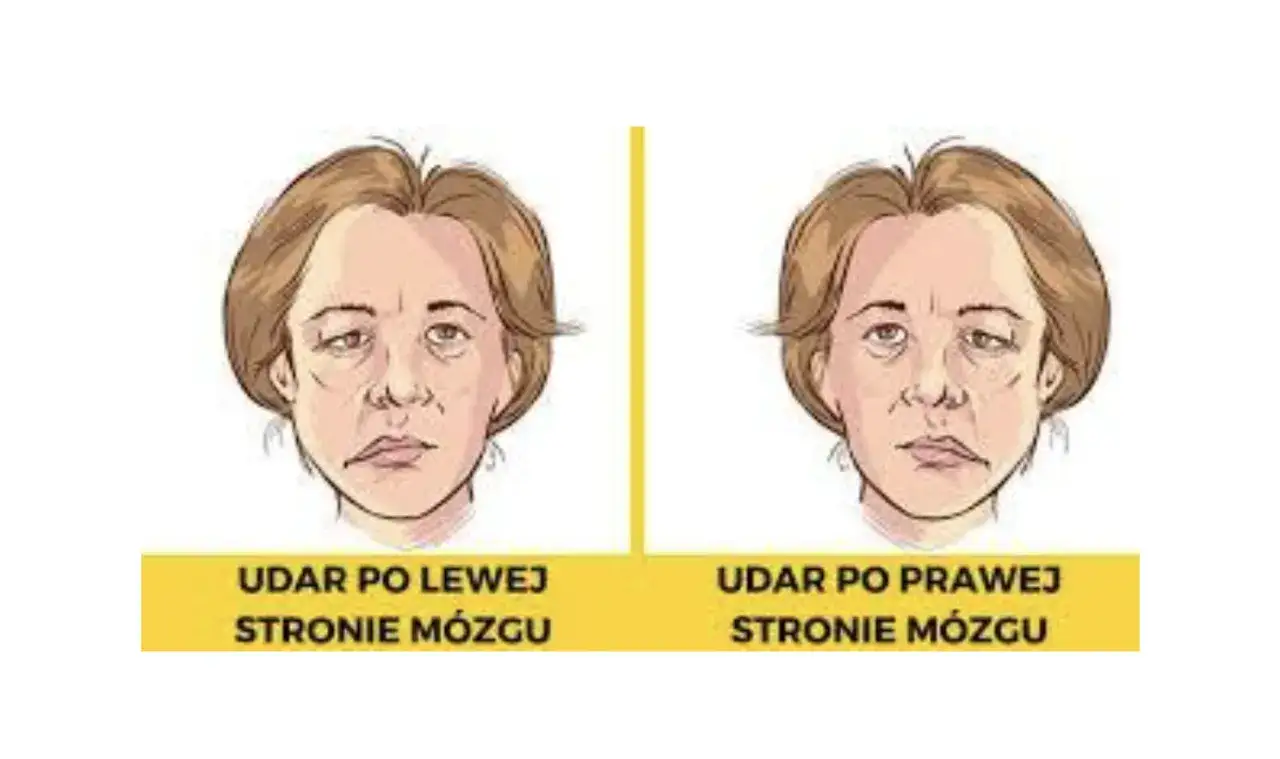
Gdy dochodzi do udaru po prawej stronie, rodzina często zauważa nie tylko osłabienie lewej ręki czy nogi, ale też zachowania, które wyglądają „dziwnie” albo niespójnie z wcześniejszym funkcjonowaniem chorego. Z mojego punktu widzenia to właśnie te mniej oczywiste sygnały są najważniejsze, bo bez nich łatwo zbagatelizować stan pacjenta.
- Niedowład lewej strony ciała - chory ma problem z podniesieniem ręki, utrzymaniem pozycji, chodzeniem lub staniem.
- Pomijanie lewej strony - pacjent goli tylko prawą połowę twarzy, zjada jedzenie z prawej części talerza albo wpada w drzwi po lewej stronie.
- Zaburzenia widzenia przestrzennego - trudność z oceną odległości, zderzanie się z meblami, gubienie się w znanym otoczeniu.
- Brak świadomości deficytu - chory twierdzi, że jest sprawny, mimo że wyraźnie nie radzi sobie z ruchem lub równowagą.
- Problemy z równowagą i upadki - szczególnie częste przy uszkodzeniu struktur odpowiadających za integrację bodźców z ciała i otoczenia.
- Zmiany emocjonalne i zachowania - obojętność, rozdrażnienie, impulsywność, czasem śmiech lub reakcje nieadekwatne do sytuacji.
Warto pamiętać, że po udarze prawej półkuli mowa nie musi być dramatycznie zaburzona, więc otoczenie mylnie uznaje pacjenta za „w pełni kontaktowego”. To bywa zwodnicze, bo sprawna rozmowa nie oznacza sprawnej oceny sytuacji. Jeśli coś ma zaniepokoić najbardziej, to właśnie nagła asymetria ciała, dezorientacja i brak reakcji na lewą stronę.
W badaniach opisywano, że zaniedbywanie stronne, czyli pomijanie bodźców z jednej strony przestrzeni, może występować nawet u około 80% osób z ostrym uszkodzeniem prawej półkuli. To nie znaczy, że każdy przypadek wygląda tak samo, ale pokazuje, jak często ten problem utrudnia codzienne funkcjonowanie. Najważniejsze jest jednak to, że rozpoznanie trzeba potwierdzić szybko i obrazowo, bo od tego zależy leczenie.
Jak wygląda leczenie w pierwszych godzinach i dniach
W ostrym udarze nie ma miejsca na obserwowanie, czy „samo przejdzie”. Jeśli objawy pojawiają się nagle, trzeba wezwać pomoc medyczną od razu, najlepiej dzwoniąc pod 112 lub 999. Liczy się nie tylko sam fakt, że coś się dzieje, ale też czas ostatniego momentu, gdy chory był bez objawów.
W szpitalu zespół najpierw sprawdza, czy to udar niedokrwienny, czy krwotoczny. To kluczowe, bo leczenie obu sytuacji jest inne. Zwykle wykonuje się tomografię komputerową głowy, czasem także angio-TK albo rezonans, a równolegle ocenia się ciśnienie, glukozę, rytm serca i podstawowy stan neurologiczny.
- Ustalenie początku objawów - bez tego trudno ocenić, czy pacjent kwalifikuje się do leczenia przyczynowego.
- Badanie obrazowe - pomaga odróżnić niedokrwienie od krwawienia.
- Leczenie przyczynowe - w wybranych przypadkach udaru niedokrwiennego stosuje się leczenie trombolityczne, a przy dużym zamknięciu naczynia także trombektomię mechaniczną.
- Postępowanie w udarze krwotocznym - skupia się na opanowaniu krwawienia, kontroli ciśnienia, monitorowaniu i ewentualnym leczeniu neurochirurgicznym.
- Zapobieganie powikłaniom - kontrola połykania, oddechu, nawodnienia, ryzyka zakrzepicy i infekcji.
W wybranych przypadkach leczenie „na skrzep” ma sens do 4,5 godziny od początku objawów, a przy dużym zamknięciu naczynia mechaniczne usuwanie skrzepliny bywa rozważane nawet później, po dokładnej ocenie obrazowej, czasem do 24 godzin. To ważne zastrzeżenie: nie każdy pacjent kwalifikuje się do takiego leczenia, dlatego liczy się szybka diagnostyka, a nie domysły. Po ostrej fazie zaczyna się etap, który w praktyce decyduje o jakości życia najbardziej, czyli rehabilitacja.
Rehabilitacja po udarze prawej półkuli
Rehabilitacja po takim udarze nie polega wyłącznie na „ćwiczeniu ręki” czy „chodzeniu przy chodziku”. Jeśli problemem jest także uwaga, orientacja i brak świadomości deficytu, to terapia musi objąć kilka obszarów naraz. Najlepiej działa podejście zespołowe: fizjoterapeuta, terapeuta zajęciowy, neurologopeda, psycholog lub neuropsycholog, a w razie potrzeby także dietetyk i pracownik socjalny.W praktyce celem jest nie tylko odzyskanie ruchu, ale też nauczenie mózgu lepszej organizacji przestrzeni i codziennych działań. Dlatego rehabilitacja może obejmować:
- trening chodu i równowagi - żeby ograniczyć upadki i poprawić bezpieczne poruszanie się,
- ćwiczenia ręki i kończyny górnej - szczególnie wtedy, gdy chory „zapomina” o lewej stronie,
- trening skanowania wzrokowego - czyli świadomego szukania bodźców po stronie pomijanej,
- terapię zajęciową - naukę ubierania się, jedzenia, mycia i planowania prostych czynności,
- pracę nad uwagą i funkcjami wykonawczymi - czyli nad planowaniem, kontrolą impulsów i oceną ryzyka,
- wsparcie emocjonalne - bo frustracja, złość i obniżony nastrój potrafią mocno hamować postępy.
Najwięcej zmian zwykle widać w pierwszych tygodniach i miesiącach, a szczególnie w pierwszych 3 miesiącach po udarze. To nie znaczy, że później nic już się nie dzieje - poprawa bywa możliwa także po pół roku i dalej, zwłaszcza jeśli terapia jest regularna i dobrze dopasowana do deficytów. Z mojego doświadczenia właśnie tu popełnia się jeden z największych błędów: oczekuje się szybkiego powrotu do normy, a tymczasem mózg odbudowuje sprawność nierównomiernie i wolniej, niż chciałby tego pacjent oraz rodzina.
W przypadku zaburzeń takich jak pomijanie lewej strony skuteczne bywają także bardziej specjalistyczne metody, na przykład trening wzrokowy z naprowadzaniem uwagi, adaptacja pryzmatyczna czy wielokrotne powtarzanie zadań w kontrolowanych warunkach. To jednak nie są „magiczne techniki”. Działają najlepiej wtedy, gdy są częścią większego planu, a nie pojedynczym ćwiczeniem wyrwanym z kontekstu. I właśnie dlatego codzienne otoczenie chorego ma tak duże znaczenie.
Jak bezpiecznie pomagać w domu i czego unikać
Po wypisie ze szpitala rodzina często chce jak najszybciej „przywrócić wszystko do normy”. Rozumiem ten odruch, ale po udarze prawej półkuli lepiej myśleć nie o szybkości, tylko o bezpieczeństwie i powtarzalności. Chory może wyglądać na bardziej sprawnego, niż jest w rzeczywistości, szczególnie jeśli ma zaburzenia uwagi albo nie widzi własnych ograniczeń.
- Uprość otoczenie - usuń luźne dywaniki, kable, zbędne meble i słabe oświetlenie.
- Wprowadzaj jedno polecenie naraz - długie instrukcje gubią się, gdy uwaga jest osłabiona.
- Sprawdzaj lewą stronę - przy ubieraniu, jedzeniu i chodzeniu warto świadomie zachęcać do zauważania pomijanej strony.
- Nie zakładaj, że brak skargi oznacza brak problemu - przy anosognozji pacjent naprawdę może nie czuć, że ma deficyt.
- Nie zostawiaj chorego samego przy ryzykownych czynnościach - szczególnie gdy ma zaburzenia równowagi, upadki albo impulsywność.
- Nie wracaj do prowadzenia auta bez oceny specjalisty - potrzebna jest ocena neurologiczna, wzrokowa i poznawcza.
Najczęstsze błędy opiekunów są dość powtarzalne: zbyt szybkie wymaganie samodzielności, tłumaczenie zaniedbywania jako „lenistwa”, przeciążanie chorego wieloma zadaniami naraz i skupienie wyłącznie na sile mięśni. Tymczasem po takim udarze równie ważne są uwaga, wzrok przestrzenny i bezpieczeństwo w realnym otoczeniu. Jeśli te elementy zostaną pominięte, rehabilitacja będzie wyglądała dobrze na papierze, ale słabo w codziennym życiu.
Dobrym nawykiem jest też prowadzenie krótkich notatek: co się poprawia, co pogarsza, kiedy dochodzi do upadków, przy jakich czynnościach pojawia się dezorientacja. Taki prosty zapis bardzo pomaga podczas kontroli u neurologa lub w ośrodku rehabilitacyjnym, bo pokazuje, jak pacjent funkcjonuje poza gabinetem. Na tym tle łatwiej też wskazać, co naprawdę zwiększa szanse na lepszy powrót do sprawności.Co najbardziej zwiększa szanse na lepszy powrót
Gdybym miał wskazać kilka rzeczy, które realnie robią różnicę po uszkodzeniu prawej półkuli, zacząłbym od prostego zestawu: szybka reakcja, precyzyjna diagnoza, rehabilitacja dopasowana do deficytów i cierpliwe wsparcie w domu. To brzmi mało efektownie, ale właśnie takie czynniki najczęściej decydują o końcowym wyniku.- Szybko rozpoznany udar - im wcześniej pacjent trafi do szpitala, tym większa szansa na leczenie przyczynowe i mniejsze uszkodzenie mózgu.
- Terapia szyta pod konkretny problem - przy samej słabości mięśni potrzebne są inne ćwiczenia niż przy zaniedbywaniu lewej strony.
- Stała praca nad bezpieczeństwem - ogranicza upadki, błędne decyzje i przeciążenie opiekunów.
- Uwzględnienie psychiki - lęk, depresja i zniechęcenie bardzo często hamują postęp bardziej, niż się wydaje.
- Kontrola czynników ryzyka - ciśnienia tętniczego, rytmu serca, cukru, palenia i gospodarki lipidowej, bo bez tego łatwo o kolejny incydent.
Jeśli po udarze pojawiają się nowe upadki, narastająca dezorientacja, nagłe pogorszenie widzenia, mowy albo sprawności, nie warto czekać na „lepszy dzień”. Po takim epizodzie każda wyraźna zmiana wymaga szybkiej oceny lekarskiej. W praktyce właśnie to - szybka reakcja, konsekwentna rehabilitacja i rozsądne wsparcie w domu - najczęściej przesądza o tym, jak daleko uda się dojść po udarze prawej półkuli.