Złośliwość po udarze najczęściej nie jest cechą charakteru, tylko skutkiem uszkodzenia mózgu, zmęczenia, lęku albo frustracji związanej z nagłą utratą sprawności. W takim zachowaniu mogą mieszać się drażliwość, wybuchowość, wycofanie, a czasem też labilność emocjonalna, czyli trudność z hamowaniem reakcji. W tym artykule wyjaśniam, skąd biorą się takie zmiany, jak odróżnić je od pilnych objawów neurologicznych i co realnie pomaga rodzinie oraz pacjentowi.
Najważniejsze informacje o zmianach zachowania po udarze
- Drażliwość, impulsywność i wybuchy złości po udarze często wynikają z uszkodzenia obszarów odpowiedzialnych za hamowanie reakcji, a nie z „złego charakteru”.
- Zmęczenie, ból, afazja, depresja i lęk bardzo często wzmacniają napięcie i sprawiają, że chory reaguje ostrzej niż wcześniej.
- Nagła zmiana zachowania razem z zaburzeniami mowy, widzenia, równowagi lub siły kończyn wymaga pilnej reakcji medycznej.
- Najbardziej pomaga spokojna komunikacja, stały rytm dnia, ograniczenie bodźców i szybka ocena specjalistyczna, gdy objawy się utrzymują.
- Nie każda „złośliwość” jest taka sama - czasem chodzi o depresję, czasem o labilność emocjonalną, a czasem o nowy problem neurologiczny.
- Pomoc neuropsychologa, psychiatry lub neurologa bywa potrzebna szybciej, niż zakłada rodzina, zwłaszcza gdy bezpieczeństwo chorego zaczyna być zagrożone.
Dlaczego po udarze chory bywa drażliwy albo opryskliwy
Ja zwykle rozdzielam dwie rzeczy: złość i złośliwość. Po udarze częściej chodzi o obniżony próg tolerancji, gorszą kontrolę impulsów, szybsze przeciążenie bodźcami i poczucie utraty kontroli niż o świadome ranienie innych. Chory może odpowiadać krótko, być krytyczny, czepiać się drobiazgów albo reagować ostrzej niż wcześniej, choć sam nie rozumie, skąd bierze się taka intensywność reakcji.
Dużą rolę odgrywa uszkodzenie płatów czołowych i ich połączeń z głębszymi strukturami mózgu. To właśnie te obszary pomagają hamować impulsy, oceniać konsekwencje i „przytrzymać” reakcję, zanim stanie się słowem albo czynem. Gdy pracują gorzej, odpowiedź pojawia się szybciej niż namysł. American Stroke Association zwraca też uwagę, że problemy z pamięcią i myśleniem mogą dotyczyć nawet 60% osób w pierwszym roku po udarze, a to bardzo często dokłada się do drażliwości i napięcia.
W praktyce pod podobnym zachowaniem mogą kryć się różne mechanizmy: frustracja, impulsywność, apatia, depresja, labilność emocjonalna albo przeciążenie poznawcze. Dlatego nie przyklejałabym do pacjenta etykiety „stał się złośliwy” bez sprawdzenia, co dokładnie się dzieje i w jakich sytuacjach objaw się nasila. To rozróżnienie jest ważne, bo od niego zależy dalsze postępowanie.
Skąd biorą się te zmiany w zachowaniu
Po udarze rzadko działa jeden czynnik. Zwykle nakłada się kilka drobnych problemów, które razem robią duże zamieszanie. Gdy rodzina widzi tylko końcowy efekt, łatwo pomylić objaw neurologiczny z „charakterem”, a to bywa błędne i niepotrzebnie zaostrza konflikty.
| Zjawisko | Jak wygląda w praktyce | Co je często nasila | Co zwykle pomaga |
|---|---|---|---|
| Uszkodzenie płatów czołowych i połączeń czołowo-podkorowych | Impulsywność, szybsze wybuchy, słabsza kontrola reakcji, mniej „hamulców” | Pośpiech, hałas, wiele osób naraz, trudne decyzje | Rutyna, spokojne otoczenie, rehabilitacja poznawcza, ocena neuropsychologiczna |
| Zmęczenie poudarowe | Krótki „zapalnik”, rozdrażnienie, niechęć do rozmów, spadek tolerancji na bodźce | Długie wizyty, intensywny dzień, brak odpoczynku | Planowanie przerw, ograniczenie bodźców, krótsze aktywności |
| Afazja i trudność z komunikacją | Chory wie, co chce powiedzieć, ale nie może znaleźć słów; złość rośnie, bo rozmowa „nie idzie” | Złożone pytania, poprawianie wypowiedzi, pośpiech rozmówcy | Proste zdania, cierpliwość, logopeda, czas na odpowiedź |
| Depresja i lęk | Wycofanie, drażliwość, poczucie bezradności, czasem roztrząsanie drobiazgów | Niepewność co do przyszłości, izolacja, brak snu | Terapia, wsparcie psychologiczne, czasem leki |
| Labilność emocjonalna | Nagły płacz albo śmiech nieadekwatny do sytuacji, emocje „za głośne” w stosunku do bodźca | Zmęczenie, stres, przebodźcowanie | Ocena lekarska, a w wybranych przypadkach leczenie farmakologiczne |
Właśnie w labilności emocjonalnej dobrze widać, że to nie jest zwykły „humor”. Przegląd Cochrane podkreśla, że po udarze często występuje chwiejność emocjonalna, ale leki przeciwdepresyjne nie są magicznym rozwiązaniem dla każdego - pomagają części chorych, lecz dane nie dają prostej odpowiedzi, że zawsze zadziałają tak samo. To uczciwe podejście: najpierw rozpoznać mechanizm, potem dobrać terapię.
Ta mapa przyczyn jest ważna, bo nie każdą zmianę trzeba traktować tak samo. Następny krok to odróżnienie codziennej drażliwości od sygnałów alarmowych.
Kiedy zmiana zachowania wymaga pilnej reakcji
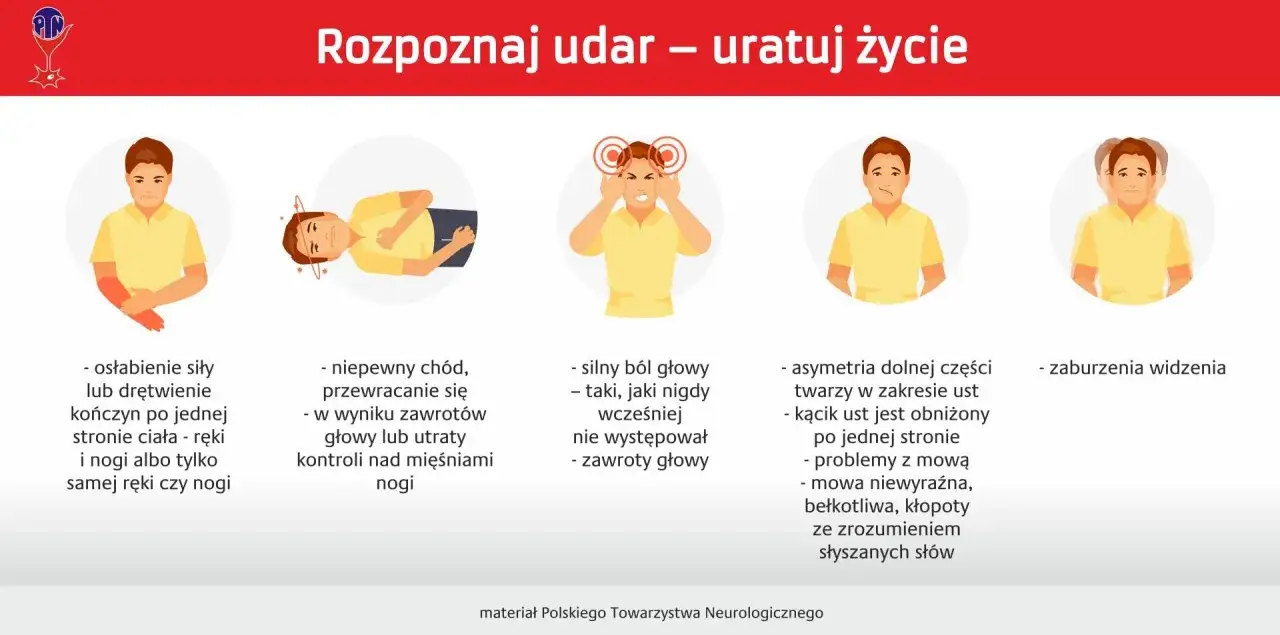
Jeśli zachowanie zmienia się nagle, zwłaszcza razem z nową dezorientacją, problemem z mową albo asymetrią twarzy, nie czekam „do jutra”. To może oznaczać nowy udar, TIA, delirium albo infekcję, a nie tylko gorszy dzień. W neurologii taki skręt sytuacji zawsze traktuje się poważnie, bo czas ma znaczenie.
- nagłe splątanie, trudność ze zrozumieniem prostych poleceń;
- nowa słabość ręki lub nogi po jednej stronie;
- bełkotliwa mowa, nagłe problemy z wysłowieniem się;
- zaburzenia widzenia, równowagi lub silny ból głowy bez jasnej przyczyny;
- gorączka, odwodnienie, ból, bezsenność albo nagłe pogorszenie po nowym leku;
- agresja lub pobudzenie, przez które chory staje się niebezpieczny dla siebie lub innych.
W takiej sytuacji trzeba dzwonić pod 112 lub 999. Nawet jeśli objawy słabną, ale pojawiły się nagle, nadal wymagają oceny, bo przemijające epizody też mogą oznaczać TIA i zwiększone ryzyko kolejnego udaru. Jeśli problem jest raczej stopniowy, ale utrudnia codzienne funkcjonowanie, potrzebna jest kontrola u lekarza prowadzącego i ocena neuropsychologiczna.
Gdy wykluczymy stan nagły, największą różnicę robi codzienna komunikacja. I właśnie tu rodzina ma większy wpływ, niż zwykle się wydaje.
Jak rozmawiać z chorym, żeby nie zaostrzać konfliktu
Najczęściej pomaga nie spór, tylko obniżenie napięcia. Po udarze mózg szybciej się męczy, więc długie tłumaczenia, poprawianie tonu czy „stawianie do pionu” zwykle tylko dolewa frustracji. Ja najpierw staram się zmniejszyć liczbę bodźców, a dopiero potem wracać do rozmowy.
- Mów krótko i po jednym komunikacie naraz.
- Nie zadawaj kilku pytań jednocześnie.
- Daj czas na odpowiedź, nie kończ za chorego po 2 sekundach.
- Ogranicz hałas, telewizor, pośpiech i liczbę osób w pokoju.
- Sprawdzaj podstawy: ból, głód, pragnienie, potrzebę toalety, zmęczenie.
- Jeśli pojawia się wybuch, przerwij rozmowę i wróć do niej później.
- Nie bierz ostrych słów wyłącznie do siebie - czasem pacjent atakuje napięcie, a nie człowieka.
Przy afazji szczególnie pomaga cierpliwość. Kiedy ktoś wie, co chce powiedzieć, ale nie może tego ubrać w słowa, frustracja rośnie błyskawicznie. W takiej sytuacji lepiej działa proste pytanie zamknięte niż długi monolog, a czasem zwykłe wskazanie kartki, przedmiotu albo gestu. To nie są drobiazgi - to realnie zmniejsza napięcie.
Jeżeli takie zmiany utrzymują się dłużej niż kilka tygodni albo narastają, sama dobra komunikacja zwykle nie wystarczy. Wtedy potrzebna jest pełniejsza pomoc medyczna.
Jak wygląda leczenie i wsparcie, które naprawdę mają sens
Tu nie ma jednego uniwersalnego leku na „zły charakter”. Najlepsze efekty daje połączenie oceny neurologicznej, neuropsychologicznej i - jeśli trzeba - psychiatrycznej z rehabilitacją oraz leczeniem objawów towarzyszących. Najpierw trzeba ustalić, co dominuje: depresja, lęk, labilność emocjonalna, impulsywność, ból, bezsenność czy trudność w komunikacji.- Ocena przyczyny - lekarz sprawdza, czy zmianę zachowania wywołał sam udar, nowy lek, infekcja, odwodnienie, ból albo kolejne zdarzenie naczyniowe.
- Rehabilitacja poznawcza i neuropsychologiczna - pomaga przy koncentracji, pamięci, planowaniu i kontroli reakcji. To ważne zwłaszcza wtedy, gdy pacjent „wie, ale nie umie zatrzymać” własnej odpowiedzi.
- Wsparcie w komunikacji - logopeda i terapia mowy zmniejszają frustrację, jeśli problemem jest afazja lub trudność z nazywaniem rzeczy.
- Leczenie depresji i lęku - terapia rozmową, czasem psychoterapia poznawczo-behawioralna, a w wybranych przypadkach leki.
- Praca nad snem, bólem i zmęczeniem - bez tego nawet najlepsza terapia działa gorzej, bo mózg po udarze ma mniejszą rezerwę.
- Farmakoterapia celowana - bywa potrzebna przy depresji, labilności emocjonalnej lub dużym pobudzeniu, ale nie jest rozwiązaniem „na wszelki wypadek”.
Warto też pamiętać o realistycznych oczekiwaniach. Zmiana zachowania po udarze rzadko znika po jednej rozmowie albo po jednym leku. Często poprawa polega na mniejszej liczbie wybuchów, krótszych epizodach napięcia i lepszym funkcjonowaniu w domu, a nie na całkowitym powrocie do dawnego stylu reagowania. To nadal duża różnica w codziennym życiu.
Jeśli myślę o tym praktycznie, najważniejsze nie jest pytanie „jak go naprawić?”, tylko „co dokładnie podtrzymuje problem i jak to odciążyć”. Taki sposób pracy jest zwykle skuteczniejszy niż próba walki z objawem na siłę.
Co zapisać przez pierwsze dni, żeby szybciej dostać właściwą pomoc
Gdy zachowanie zaczyna się zmieniać, rodzina często pamięta tylko ogólne wrażenie: „stał się nie do zniesienia”. To za mało, by lekarz mógł dobrze ocenić sytuację. Pomaga prosty zapis z kilku dni, bo pokazuje wzór objawów, a nie pojedynczy wybuch.
- kiedy dokładnie zaczęły się zmiany;
- czy objaw pojawia się po zmęczeniu, bólu, hałasie, głodzie albo długiej rozmowie;
- czy doszły nowe problemy z mową, pamięcią, widzeniem lub równowagą;
- czy pojawił się nowy lek, infekcja, gorszy sen albo odwodnienie;
- czy pacjent bywa bardziej pobudzony rano, wieczorem czy po wysiłku;
- czy zachowanie zagraża bezpieczeństwu chorego lub domowników.
Im lepiej opiszesz taki wzór, tym szybciej zespół medyczny odróżni zwykłą drażliwość od depresji, labilności emocjonalnej czy nowego problemu neurologicznego. I właśnie to daje rodzinie najwięcej spokoju: mniej domysłów, więcej konkretu i szybszą drogę do pomocy, która naprawdę pasuje do przyczyny.