Najważniejsze informacje w skrócie
- To choroba genetyczna wynikająca z niedoboru kwaśnej alfa-glukozydazy, czyli enzymu potrzebnego do rozkładu glikogenu.
- Najczęściej myśli się o niej jako o chorobie nerwowo-mięśniowej, bo dominują osłabienie mięśni i problemy oddechowe.
- Istnieją dwie główne postacie: niemowlęca, zwykle cięższa, oraz późna, często wolniej postępująca.
- Rozpoznanie potwierdza się badaniem aktywności enzymu i testem genetycznym, a nie samym badaniem przesiewowym.
- Podstawą leczenia jest enzymatyczna terapia zastępcza, wspierana przez rehabilitację, kontrolę oddechu i opiekę wielospecjalistyczną.
- W rodzinie znaczenie ma autosomalne recesywne dziedziczenie, więc warto rozważyć poradę genetyczną i badania krewnych.
Czym jest glikogenoza typu II i dlaczego trafia do neurologa
Patrzę na tę jednostkę jak na problem „energetyczny” mięśni. Kwaśna alfa-glukozydaza, oznaczana skrótem GAA, działa w lizosomach, czyli komórkowych „systemach recyklingu”. Gdy enzymu brakuje albo działa zbyt słabo, glikogen nie jest rozkładany prawidłowo i zaczyna się odkładać, głównie w mięśniach szkieletowych, mięśniach oddechowych, sercu, a czasem także z zajęciem układu nerwowego.
To choroba rzadka. Szacunki częstości mieszczą się mniej więcej w przedziale od 1:10 000 do 1:50 000, więc większość lekarzy spotyka ją sporadycznie. W praktyce klinicznej właśnie dlatego tak łatwo ją przeoczyć lub pomylić z inną miopatią, zwłaszcza gdy objawy pojawiają się powoli.
| Cecha | Postać niemowlęca | Postać późna |
|---|---|---|
| Początek | Najczęściej w pierwszych miesiącach życia | Od dzieciństwa do wieku dorosłego |
| Aktywność GAA | Zwykle poniżej 1% | Najczęściej 1-40% |
| Serce | Często kardiomiopatia przerostowa i kardiomegalia | Zwykle mniej nasilone zajęcie serca, czasem bez istotnych zmian |
| Dominujące problemy | Wiotkość, karmienie, oddech, opóźnienie rozwoju | Osłabienie obręczy biodrowej i barkowej, męczliwość, niewydolność oddechowa |
| Największe ryzyko bez leczenia | Szybka niewydolność krążeniowo-oddechowa | Stopniowa utrata sprawności i coraz słabszy oddech |
Ta różnica między postaciami jest ważna, bo od niej zależy tempo działania i sposób monitorowania pacjenta. Im wcześniej rozumiemy, z jaką wersją choroby mamy do czynienia, tym sensowniej układamy dalszą diagnostykę i terapię.
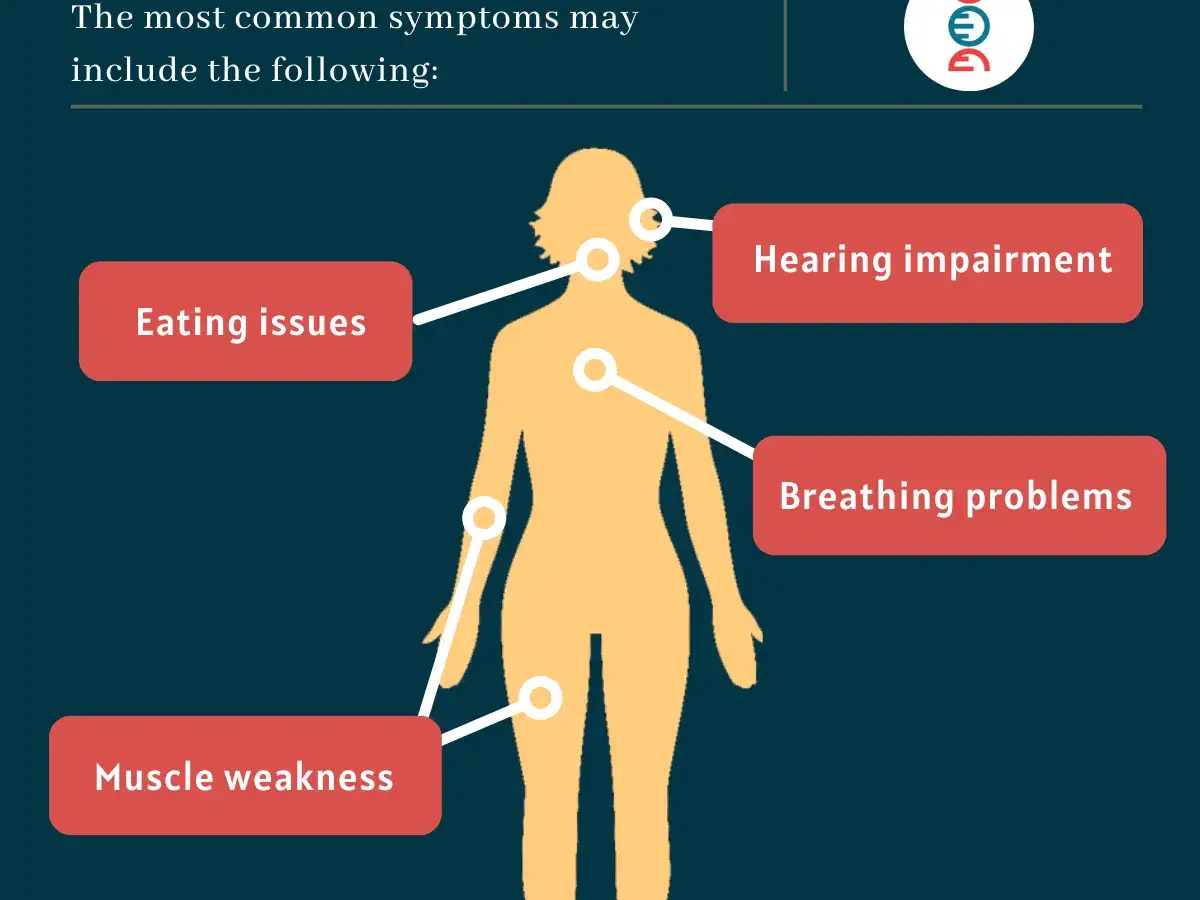
Jakie objawy powinny zapalić czerwoną lampkę
Wczesne sygnały bywają niepozorne, ale w tej chorobie rzadko pojawiają się przypadkiem. Najbardziej zwracam uwagę na połączenie osłabienia mięśni z objawami oddechowymi, bo właśnie ten duet powinien mocno podnieść czujność.
U niemowląt
W postaci niemowlęcej obraz bywa bardzo charakterystyczny: dziecko jest wiotkie, słabiej ssie, trudniej przybiera na wadze i wolniej osiąga kolejne kamienie milowe rozwoju ruchowego. Często dochodzi do powiększenia serca, a osłabienie mięśni oddechowych szybko zaczyna być problemem. W cięższych przypadkach pojawiają się też infekcje dróg oddechowych, powiększenie języka i trudności z karmieniem.
U starszych dzieci i dorosłych
W późniejszej postaci obraz jest mniej „dramatyczny”, ale za to bardziej podstępny. Typowe są trudności ze wstawaniem z krzesła, chodzeniem po schodach, unoszeniem rąk nad głowę czy dłuższym wysiłkiem bez zadyszki. Często pojawia się ból mięśni, uczucie sztywności, narastająca męczliwość i osłabienie tułowia. Jeśli dochodzi do osłabienia przepony, pacjent może skarżyć się na poranną senność, bóle głowy po przebudzeniu albo pogarszającą się tolerancję snu na plecach.
Przeczytaj również: Choroba Wilsona - jak rozpoznać i skutecznie leczyć nadmiar miedzi?
Objawy, których nie warto zbywać
- zadyszka nieadekwatna do wysiłku,
- częste infekcje dróg oddechowych,
- osłabienie obręczy biodrowej,
- problemy z przełykaniem lub karmieniem,
- pochylona sylwetka, skolioza lub nadmierna lordoza,
- chrapanie, bezdechy lub płytki sen,
- narastająca męczliwość mimo braku wyraźnego bólu stawów.
Jeśli taki obraz się powtarza, zwykle nie ma sensu czekać na „pełniejszy” zestaw objawów. Lepiej od razu przejść do potwierdzającej diagnostyki, bo właśnie ona najczęściej rozstrzyga sprawę.
Jak potwierdza się rozpoznanie i odróżnia je od innych miopatii
Diagnostyka powinna iść dwoma torami: potwierdzić niedobór enzymu oraz znaleźć przyczynę genetyczną. Samo podejrzenie kliniczne jest ważne, ale nie wystarcza do rozpoznania. W praktyce niepokojący wynik przesiewowy lub objawy kliniczne zawsze trzeba potwierdzić w badaniach specjalistycznych.
| Badanie | Po co je wykonuje się | Co daje w praktyce |
|---|---|---|
| Aktywność GAA w suchej kropli krwi, leukocytach lub fibroblastach | Potwierdza niedobór enzymu | To najważniejszy krok, ale wynik dodatni wymaga weryfikacji |
| Badanie genetyczne genu GAA | Szuka zmian w obu allelach genu | Potwierdza rozpoznanie i pomaga przy poradnictwie rodzinnym |
| CK, LDH, transaminazy | Ocena uszkodzenia mięśni | Wspierają podejrzenie, ale nie są testem rozstrzygającym |
| Echo serca i EKG | Sprawdzenie zajęcia serca | Szczególnie ważne u niemowląt i w części przypadków późnych |
| Spirometria i ocena oddechu podczas snu | Wykrycie niewydolności oddechowej | Często ujawnia problem wcześniej niż codzienne objawy |
| EMG i obrazowanie mięśni | Ocena obrazu miopatii | Pomaga odróżnić tę chorobę od dystrofii i innych miopatii |
| Hex4/Glc4 w moczu | Monitorowanie obciążenia chorobowego | Pomocny biomarker, zwłaszcza do obserwacji przebiegu leczenia |
W diagnostyce różnicowej najczęściej trzeba odsiać dystrofie mięśniowe, rdzeniowy zanik mięśni, miopatie mitochondrialne, choroby spichrzeniowe glikogenu o innym podłożu oraz, u niemowląt, także kardiomiopatie zapalne. Właśnie dlatego w praktyce liczy się nie pojedynczy wynik, ale cały układ danych: objawy, enzym, genetyka, obraz serca i oddechu. To prowadzi już wprost do pytania o leczenie, bo od rozpoznania nie ma tu wiele czasu do stracenia.
Na czym polega leczenie i rehabilitacja, które naprawdę pomagają
Podstawą jest enzymatyczna terapia zastępcza. Mówiąc prościej: organizm dostaje rekombinowany enzym, którego sam nie potrafi wytworzyć w wystarczającej ilości. To nie jest leczenie „na zawsze i od ręki”, ale właśnie ono zmienia rokowanie, spowalniając postęp choroby i poprawiając wydolność oddechową oraz funkcjonowanie mięśni.
W Polsce leczenie tej jednostki prowadzi się w ośrodkach realizujących program lekowy B.22. W praktyce terapia ma formę wlewów dożylnych, zwykle co 2 tygodnie, a pacjent wymaga regularnej kontroli skuteczności i bezpieczeństwa. U niemowląt leczenie powinno ruszyć jak najszybciej po rozpoznaniu, bo tam okno terapeutyczne jest szczególnie wąskie. W postaci późnej decyzja o starcie terapii zależy od objawów, tempa progresji i oceny wielospecjalistycznej.
| Element opieki | Dlaczego jest potrzebny | Co realnie daje |
|---|---|---|
| Enzymatyczna terapia zastępcza | Hamuje odkładanie glikogenu | Spowalnia progresję i poprawia przeżycie oraz sprawność |
| Fizjoterapia | Utrzymuje zakres ruchu i siłę funkcjonalną | Pomaga zachować samodzielność na dłużej |
| Rehabilitacja oddechowa | Wspiera pracę przepony i mięśni oddechowych | Zmniejsza ryzyko nocnej hipowentylacji i niewydolności oddechowej |
| CPAP lub BiPAP | Nieinwazyjne wspomaganie oddychania | Bywa potrzebne zwłaszcza w nocy lub przy narastającej niewydolności |
| Terapia karmienia i wsparcie żywieniowe | Ogranicza ryzyko niedożywienia i aspiracji | U części chorych poprawia bezpieczeństwo jedzenia, a czasem wymaga gastrostomii |
| Opieka ortopedyczna | Skolioza i deformacje klatki piersiowej nasilają problem oddechowy | Zabezpiecza funkcję i zmniejsza wtórne powikłania |
Najczęstszy błąd rodzin i pacjentów polega na myśleniu, że sama rehabilitacja wystarczy. Nie wystarczy. Jest niezbędna, ale działa najlepiej wtedy, gdy idzie obok leczenia przyczynowego, kontroli oddechu i stałej obserwacji neurologicznej, pulmonologicznej oraz kardiologicznej. To naturalnie prowadzi do kolejnej kwestii, czyli dziedziczenia i ryzyka w rodzinie.
Jak wygląda dziedziczenie i co to oznacza dla rodziny
To choroba dziedziczona autosomalnie recesywnie. W praktyce oznacza to, że dziecko musi odziedziczyć po jednym nieprawidłowym wariancie genu GAA od każdego z rodziców. Rodzice zwykle są zdrowymi nosicielami i nie mają objawów, dlatego diagnoza w rodzinie często zaskakuje.
Jeśli oboje rodziców jest nosicielami tej samej zmiany, ryzyko w każdej ciąży wygląda następująco: 25% dziecko chore, 50% dziecko nosiciel, 25% dziecko bez wariantu chorobotwórczego. To są ważne liczby, bo pomagają rodzinie zrozumieć sens poradnictwa genetycznego, planowania kolejnych ciąż i ewentualnych badań rodzeństwa.
- Jeśli rozpoznanie zostało potwierdzone, warto zbadać rodziców pod kątem nosicielstwa.
- Rodzeństwo może wymagać oceny, nawet jeśli nie ma jeszcze objawów.
- Po poznaniu wariantów genetycznych możliwe jest testowanie prenatalne lub preimplantacyjne.
- Poradnia genetyczna pomaga też uporządkować informacje o ryzyku dla dalszych krewnych.
W tej chorobie nie chodzi tylko o nazwę rozpoznania. Chodzi o to, żeby rodzina dostała jasny plan działania, a nie tylko wynik badania. I właśnie ten plan najlepiej układać od razu po postawieniu diagnozy.
Co zrobić zaraz po rozpoznaniu, żeby nie stracić czasu
Najbardziej praktyczna rada jest prosta: nie czekać na „wyraźne pogorszenie”. W tej chorobie im wcześniej uporządkuje się opiekę, tym lepiej da się chronić oddech, mobilność i codzienne funkcjonowanie. Ja zaczynałbym od czterech kroków.
- Umówić opiekę w ośrodku doświadczonym w chorobach nerwowo-mięśniowych lub metabolicznych.
- Zrobić punkt wyjścia dla oddechu, serca, karmienia i funkcji mięśniowej.
- Ustalić plan rehabilitacji i kontroli pulmonologicznej, a w razie potrzeby także wspomagania oddechu w nocy.
- Zapisać objawy w prostym dzienniku: męczliwość, kaszel, infekcje, problemy ze snem, trudności z jedzeniem, tolerancję wysiłku.
Jeśli w grę wchodzi dziecko, szczególnie ważne są szybka ocena rozwoju ruchowego, bezpieczeństwa karmienia i tempa narastania objawów. U dorosłych nie wolno lekceważyć nawet „banalnej” zadyszki po schodach, jeśli towarzyszy jej wyraźne osłabienie kończyn i nocne problemy z oddychaniem. Właśnie takie połączenia często prowadzą do właściwego tropu dużo wcześniej niż pojedynczy test.
W praktyce najwięcej zmienia nie jeden spektakularny zabieg, tylko wczesne rozpoznanie, regularna terapia enzymatyczna i dobrze prowadzona opieka wielospecjalistyczna. Jeśli te elementy są spięte razem, pacjent ma realnie większą szansę utrzymać sprawność i oddech na dłużej.

