Cukrzyca typu 3 to popularna nazwa hipotezy łączącej zaburzenia gospodarki glukozowej z chorobą Alzheimera i innymi problemami poznawczymi. W tym artykule wyjaśniam, skąd wziął się ten pomysł, co naprawdę mówią o nim badania i jak odróżnić naukową koncepcję od mylącej etykiety. To ważne, bo przy pogarszającej się pamięci łatwo zarówno przecenić rolę cukru, jak i przeoczyć prawdziwą przyczynę objawów.
Najważniejsze fakty o tym pojęciu
- To nie jest standardowa, oficjalna diagnoza neurologiczna, tylko hipoteza badawcza.
- Jej rdzeniem jest insulinooporność w mózgu i gorsze wykorzystanie glukozy przez neurony.
- Najczęściej łączy się ją z chorobą Alzheimera, ale nie oznacza to, że obie jednostki są tym samym.
- W polskim obiegu nazwa bywa myląca, bo w diabetologii „typ 3” może oznaczać zupełnie inną, wtórną postać cukrzycy.
- Przy problemach z pamięcią liczy się pełna diagnostyka: neurologiczna, metaboliczna i lekowa.
- Najbardziej praktyczne działania to kontrola glikemii, ciśnienia, snu, ruchu i leków mogących pogarszać funkcje poznawcze.
Czym jest ta koncepcja i dlaczego budzi spory
Patrzę na ten temat tak: chodzi o sposób opisu sytuacji, w której mózg zaczyna zachowywać się tak, jakby miał problem z wykorzystaniem insuliny i glukozy. To nie jest rozpoznanie z tej samej półki co typ 1 czy typ 2 cukrzycy, tylko model tłumaczący część mechanizmów obserwowanych w neurodegeneracji.
Jak przypomina NIDDK, do głównych typów cukrzycy należą typ 1, typ 2 i cukrzyca ciążowa, a więc sama nazwa „trójka” wcale nie wynika z oficjalnej klasyfikacji neurologicznej. Właśnie dlatego ten termin jest tak łatwy do błędnego zrozumienia: brzmi medycznie, ale nie działa jak zwykłe rozpoznanie z gabinetu lekarskiego.
| Określenie | Co oznacza w praktyce | Jaki ma status |
|---|---|---|
| Hipoteza metaboliczna Alzheimera | Łączy zaburzenia sygnału insulinowego, gospodarki glukozowej i spadek funkcji poznawczych | Koncepcja badawcza |
| Wtórna cukrzyca związana z trzustką | Dotyczy chorób, leków lub uszkodzenia trzustki, które prowadzą do hiperglikemii | Rozpoznanie diabetologiczne |
W praktyce zyskujemy na tym jedno: od razu wiemy, czy mówimy o mózgu, czy o trzustce. To rozróżnienie porządkuje dalszą rozmowę o mechanizmach choroby, a od nich już tylko krok do pytania, co dzieje się w samym układzie nerwowym.
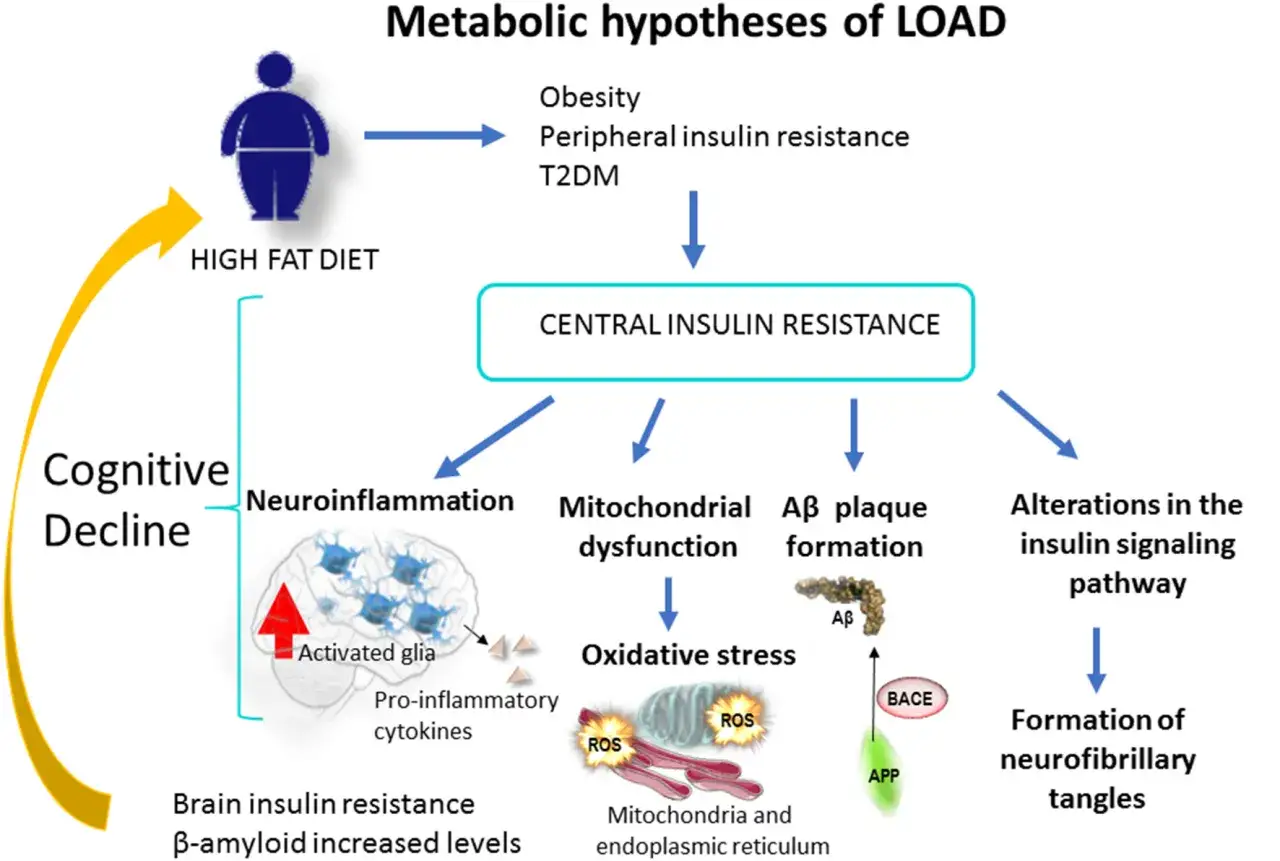
Jak zaburzenia insulinowe mogą wpływać na mózg
Insulina nie jest ważna wyłącznie dla trzustki i mięśni. W mózgu uczestniczy w regulacji plastyczności synaps, czyli zdolności neuronów do tworzenia i wzmacniania połączeń potrzebnych do uczenia się i pamięci.
Insulina w mózgu to nie detal poboczny
Jeśli sygnał insulinowy słabnie, neurony mogą gorzej korzystać z glukozy, a to oznacza mniej stabilne źródło energii. Dla tkanki nerwowej, która zużywa jej bardzo dużo, taki spadek wydolności bywa odczuwalny szybciej niż w innych narządach.
Bariera krew-mózg i mitochondria mają tu znaczenie
W badaniach często wraca temat bariery krew-mózg, czyli filtra oddzielającego krążenie od tkanki mózgowej. Gdy ten system działa gorzej, transport hormonów i składników odżywczych może być mniej efektywny, a komórki nerwowe dostają gorsze warunki do pracy. Do tego dochodzi stres oksydacyjny i osłabienie mitochondriów, czyli „elektrowni” komórkowych, co jeszcze bardziej obciąża neurony.
W uproszczeniu: im słabsza odpowiedź na insulinę, tym łatwiej o metaboliczny chaos, który z czasem może odbijać się na pamięci i koncentracji. To prowadzi do kluczowego pytania, czy podobieństwo mechanizmów naprawdę oznacza tę samą chorobę.
Co naprawdę wiadomo o związku z chorobą Alzheimera
Najuczciwsza odpowiedź brzmi: związek istnieje, ale nie jest prosty ani liniowy. Choroba Alzheimera pozostaje najczęstszą przyczyną otępienia u starszych dorosłych, a jej przebieg rozwija się latami. Współczesne badania pokazują wspólne tło metaboliczne, wspólne procesy zapalne i częstsze współwystępowanie zaburzeń glukozy z otępieniem, ale to nie dowodzi, że Alzheimer jest po prostu „cukrzycą mózgu”.- Wiele osób z chorobą Alzheimera nie ma cukrzycy. To ważny argument przeciwko traktowaniu obu jednostek jako tego samego rozpoznania.
- Cukrzyca typu 2 zwiększa ryzyko pogorszenia funkcji poznawczych. Nie oznacza to jednak, że każda osoba z cukrzycą zachoruje na otępienie.
- Wspólne mechanizmy obejmują stan zapalny, uszkodzenie naczyń i zaburzenia energii komórkowej. To właśnie tu hipoteza jest najbardziej użyteczna naukowo.
- Patologia Alzheimera pozostaje wieloczynnikowa. Liczą się też wiek, geny, amyloid beta i tau, czyli białka, których nieprawidłowe odkładanie i modyfikacje uszkadzają neurony.
Jak podkreśla Alzheimer's Association, nazywanie Alzheimera cukrzycą jest mylące, choć obie choroby mogą dzielić część mechanizmów metabolicznych. Ja czytam to tak: hipoteza jest cenna, bo porządkuje badania, ale nie powinna zastępować precyzyjnej diagnozy ani obiecywać prostych rozwiązań.
Najbardziej praktyczny wniosek jest taki, że badacze nadal szukają terapii wpływających na metabolizm mózgu, lecz na dziś nie ma standardowego leczenia Alzheimera opartego wyłącznie na tej koncepcji. Z tego punktu naturalnie wynika potrzeba odróżnienia jej od zupełnie innego, diabetologicznego znaczenia podobnej nazwy.
Dlaczego nie wolno mieszać tego z wtórną cukrzycą
W polskich materiałach medycznych termin „typ 3” bywa używany inaczej niż w kontekście neurologicznym. Częściej chodzi wtedy o wtórną cukrzycę rozwijającą się po chorobach trzustki, po zabiegach operacyjnych, przy niektórych lekach lub w innych schorzeniach, które zaburzają wydzielanie insuliny.
| Obszar | Koncepcja związana z Alzheimerem | Wtórna postać cukrzycy |
|---|---|---|
| Główny problem | Insulinooporność i zaburzenie metabolizmu w mózgu | Defekt wydzielania insuliny lub reakcja na chorobę albo leki |
| Najważniejszy narząd | Układ nerwowy | Trzustka i gospodarka hormonalna |
| Dominujące objawy | Problemy z pamięcią, uwagą i orientacją | Objawy hiperglikemii i powikłań cukrzycowych |
| Główny specjalista | Neurolog, czasem psychiatra geriatryczny | Diabetolog lub internista |
To rozróżnienie ma znaczenie praktyczne, bo mylna interpretacja nazwy potrafi skierować pacjenta do złego gabinetu albo dać fałszywe poczucie, że problem został już nazwany. Jeśli mam wskazać jedną rzecz, która oszczędza najwięcej czasu, to właśnie doprecyzowanie, o jakim mechanizmie mówimy.
Kiedy już wiadomo, że chodzi o objawy poznawcze, a nie o samą glikemię, kolejnym krokiem jest porządna diagnostyka różnicowa.
Jak wygląda diagnostyka, gdy pojawiają się kłopoty z pamięcią
Ja nie zaczynam od etykiety, tylko od sprawdzenia, co faktycznie się dzieje. Jeśli ktoś gorzej pamięta, gubi wątki, myli daty albo ma trudność z codziennymi czynnościami, lekarz zwykle ocenia zarówno układ nerwowy, jak i tło metaboliczne oraz psychiatryczne.
| Badanie lub ocena | Po co się je robi |
|---|---|
| Wywiad i testy poznawcze | Ocena, czy problem dotyczy pamięci, uwagi, języka, orientacji czy wykonania zadań |
| Glukoza, HbA1c i podstawowe badania krwi | Sprawdzenie, czy zaburzenia cukru lub inne odwracalne czynniki nie nasilają objawów |
| Witamina B12 i TSH | Wykluczenie częstych przyczyn zaburzeń poznawczych, które można leczyć |
| Tomografia lub rezonans mózgu | Ocena zmian naczyniowych, pourazowych, guzów, wodogłowia lub innych przyczyn wtórnych |
| Biomarkery w wybranych przypadkach | Pomoc specjalisty, gdy trzeba doprecyzować rozpoznanie choroby Alzheimera |
Przeczytaj również: Objawy wstrząsu mózgu - Jak je rozpoznać i kiedy wezwać pomoc?
Co potrafi udawać otępienie
- powtarzające się hipoglikemie, zwłaszcza u osób leczonych insuliną lub niektórymi tabletkami;
- depresja, która spowalnia myślenie i obniża uwagę;
- niedobór snu albo bezdech senny;
- działania niepożądane leków uspokajających, nasennych i antycholinergicznych;
- odwodnienie, infekcje i zaburzenia elektrolitowe u osób starszych.
W tej części najważniejsza jest cierpliwość, bo błędna diagnoza zwykle nie bierze się z jednej dużej pomyłki, tylko z kilku pominiętych drobiazgów. A gdy diagnostyka jest dobrze prowadzona, łatwiej przejść od pytań do rzeczywistych działań.
Co realnie pomaga, jeśli liczy się mózg, a nie sama etykieta
Ja zwykle sprowadzam to do jednego zdania: nie szukam cudownego punktu zwrotnego, tylko zmniejszam obciążenie dla naczyń, neuronów i metabolizmu. W praktyce chodzi o te same elementy, które wspierają zdrowie mózgu niezależnie od tego, czy problemem jest cukrzyca, otępienie czy ich współwystępowanie.
- Kontrola glikemii. Jeśli ktoś ma cukrzycę, ważne są nie tylko wyniki, ale też unikanie dużych wahań i częstych niedocukrzeń.
- Ciśnienie i lipidy. Uszkodzenie naczyń przyspiesza pogorszenie funkcji poznawczych, więc dbanie o układ krążenia ma realny sens.
- Ruch i masa ciała. Regularna aktywność poprawia wrażliwość na insulinę i wspiera pracę mózgu pośrednio, przez metabolizm i krążenie.
- Sen i leczenie bezdechu sennego. Niewyspanie potrafi mocno pogarszać pamięć, a bezdech często pozostaje nierozpoznany.
- Przegląd leków. U części osób wystarczy zmiana farmakoterapii, żeby zmniejszyć zamglenie poznawcze.
- Rehabilitacja poznawcza. Nie cofa choroby, ale pomaga lepiej funkcjonować na co dzień, planować zadania i korzystać z podpowiedzi z otoczenia.
- Nie eksperymentuj z własną ręką. Samodzielne odstawianie leków, dokładanie suplementów albo polowanie na „kuracje na pamięć” zwykle daje mniej niż dobrze ustawiona diagnostyka.
To nie są rady „na wszystko”, tylko zestaw działań, które najczęściej robią największą różnicę. I właśnie dlatego warto patrzeć na mózg i metabolizm razem, zamiast wybierać jedną, wygodną etykietę.
Na co zwrócić uwagę, zanim ktoś przyklei zbyt prostą diagnozę
Jeśli objawy pojawiają się stopniowo, a pamięć, uwaga lub orientacja wyraźnie się pogarszają, nie odkładałbym konsultacji na później. Z mojego punktu widzenia najlepiej działa podejście dwutorowe: sprawdzić przyczyny neurologiczne i jednocześnie wykluczyć tło metaboliczne, lekowe oraz psychiatryczne.
- zapisz przykłady błędów pamięci i daty, kiedy się pojawiają;
- przygotuj listę leków, suplementów i chorób przewlekłych;
- jeśli masz cukrzycę, zabierz ostatnie wyniki glukozy lub HbA1c;
- nie bagatelizuj nagłej dezorientacji, zaburzeń mowy, osłabienia kończyn lub gwałtownego splątania.
Gdybym miał zostawić jedną myśl z całego tematu, to tę: sama nazwa nie leczy. Lepsze efekty daje szybkie rozpoznanie, co jest odwracalne, co wymaga kontroli metabolicznej, a co rzeczywiście wygląda na chorobę neurodegeneracyjną.

