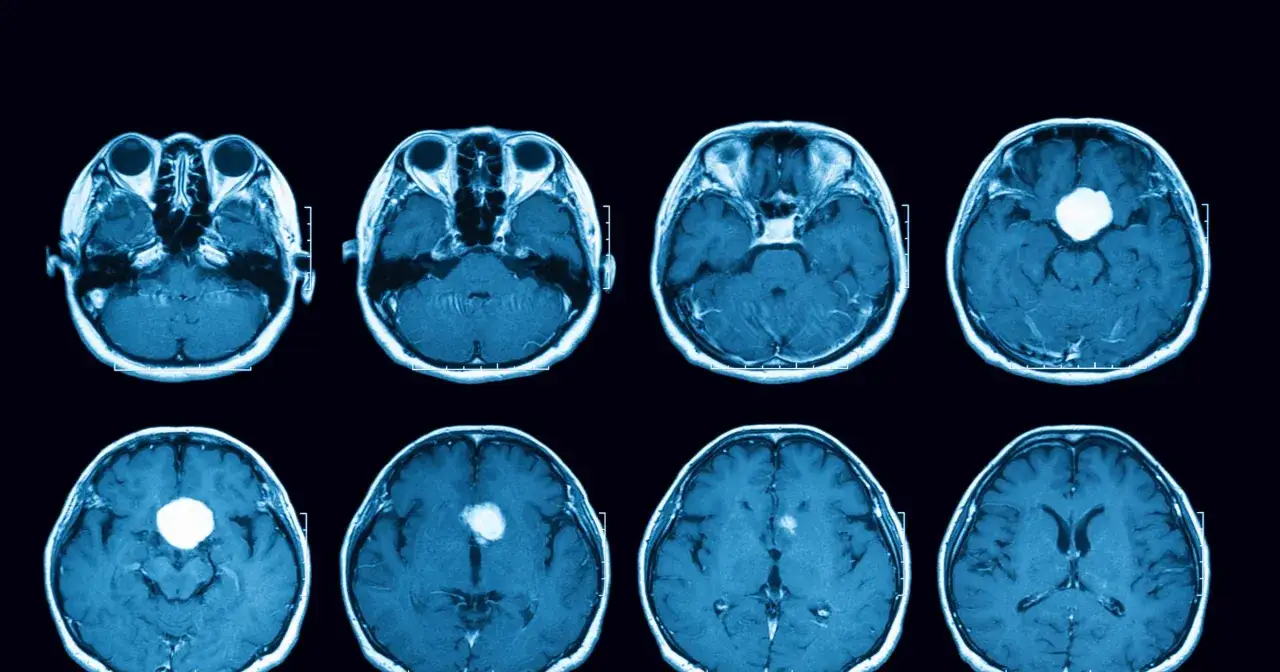
Najważniejsze rzeczy, które trzeba wiedzieć od razu
- Przysadka steruje wieloma hormonami, więc nawet mała zmiana może dawać objawy ogólnoustrojowe.
- Guzy tego obszaru dzielą się na wydzielające hormony i niewydzielające, a także na mikro- i makrozmiany według wielkości.
- Najczęstsze sygnały ostrzegawcze to bóle głowy, ubytki pola widzenia, zaburzenia miesiączkowania, wyciek mleka z piersi, spadek libido i objawy nadmiaru GH lub kortyzolu.
- Rozpoznanie zwykle opiera się na badaniach hormonów, rezonansie magnetycznym i ocenie okulistycznej.
- Leczenie bywa zachowawcze, farmakologiczne, operacyjne albo skojarzone.
- Gwałtowny ból głowy z pogorszeniem widzenia to sytuacja pilna, wymagająca natychmiastowej pomocy.
Czym jest gruczolak przysadki i dlaczego potrafi dawać różne objawy
Przysadka mózgowa jest mała, ale jej rola jest ogromna: reguluje m.in. wzrost, tarczycę, płodność i gospodarkę kortyzolową. To niewielki gruczoł położony u podstawy mózgu, a więc w miejscu, gdzie nawet nieduża zmiana może zaburzyć kilka układów naraz. W praktyce patrzę na ten problem z dwóch stron: czy guz produkuje hormony oraz czy swoim rozmiarem zaczyna uciskać zdrową tkankę przysadki albo struktury wzrokowe.
| Rodzaj zmiany | Co to oznacza | Co zwykle dominuje |
|---|---|---|
| Mikrogruczolak | Zmiana mniejsza niż 10 mm | Częściej objawy hormonalne, czasem brak dolegliwości |
| Makrogruczolak | Zmiana 10 mm lub większa | Większe ryzyko ucisku, bólów głowy i zaburzeń widzenia |
| Guz czynny hormonalnie | Wydziela jeden lub kilka hormonów w nadmiarze | Objawy zależą od tego, jaki hormon przeważa |
| Guz nieczynny hormonalnie | Nie powoduje nadmiaru hormonów, ale może rosnąć | Częściej daje objawy ucisku niż zaburzenia endokrynne |
To rozróżnienie jest ważne, bo nie każdy guz przysadki wymaga tej samej strategii leczenia. Właśnie od tego punktu zaczyna się sensowna diagnostyka, czyli od pytania: co dokładnie ten guz robi z organizmem, a nie tylko jak wygląda na obrazie.
Jakie objawy powinny zwrócić uwagę
Objawy dzielą się na dwie grupy. Pierwsza wynika z ucisku: ból głowy, zaburzenia pola widzenia, czasem podwójne widzenie, rzadziej problemy z czuciem twarzy. Druga jest hormonalna i bywa dużo bardziej zdradliwa, bo przypomina kłopoty ginekologiczne, metaboliczne, psychiczne albo zwykłe przemęczenie. Najczęściej widać to przy nadmiarze prolaktyny, hormonu wzrostu i kortyzolu.
Objawy ucisku
- bóle głowy, zwykle narastające i nawracające,
- ubytek pola widzenia, szczególnie po bokach,
- podwójne widzenie, jeśli zmiana zaczyna wpływać na struktury nerwowe,
- rzadziej nudności, wymioty albo zaburzenia świadomości przy nagłym krwawieniu do guza.
Przeczytaj również: Zaburzenia układu przedsionkowego - Jak rozpoznać ich przyczynę?
Objawy hormonalne
- przy nadmiarze prolaktyny: nieregularne miesiączki, trudności z zajściem w ciążę, spadek libido, wyciek mleka z piersi,
- przy nadmiarze hormonu wzrostu: powiększanie dłoni i stóp, zgrubienie rysów twarzy, zlewne poty, bóle stawów,
- przy nadmiarze ACTH i kortyzolu: przyrost masy ciała, łatwe siniaczenie, osłabienie mięśni, nadciśnienie i wzrost glikemii,
- przy niedoborze hormonów przysadki: przewlekłe zmęczenie, spadek energii, chłód, zaburzenia miesiączkowania, zaparcia i obniżone libido.
Najbardziej mylące są właśnie objawy hormonalne, bo rozwijają się powoli. Człowiek długo tłumaczy je stresem, wiekiem, pracą albo „gorszym okresem”, a tymczasem problem już wpływa na cały organizm. Jeśli taki obraz się powtarza, warto przejść do diagnostyki, a nie tylko obserwować dolegliwości.
Jak rozpoznaje się zmianę w przysadce
Według Narodowego Portalu Onkologicznego diagnostyka guzów przysadki powinna być prowadzona w wyspecjalizowanych ośrodkach. I to ma sens, bo tu liczy się precyzja: wywiad, badanie lekarskie, odpowiednio dobrane badania hormonalne, rezonans magnetyczny i ocena okulistyczna. Biopsję wykonuje się wyjątkowo rzadko, bo w tej lokalizacji więcej daje obraz i profil hormonalny niż pobranie wycinka.
| Badanie | Po co je się wykonuje |
|---|---|
| Prolaktyna | Pomaga wykryć gruczolaki wydzielające prolaktynę i ocenić ich aktywność |
| IGF-1 i inne badania w kierunku nadmiaru hormonu wzrostu | Ułatwiają rozpoznanie zmian związanych z akromegalią |
| Kortyzol i ACTH | Sprawdzają, czy guz nie uruchamia nadprodukcji kortyzolu |
| TSH, fT4 oraz hormony płciowe | Pokazują, czy przysadka nie zaburza pracy tarczycy i osi płciowej |
| Rezonans magnetyczny przysadki z kontrastem | Określa wielkość, położenie i relację zmiany do sąsiednich struktur |
| Badanie pola widzenia | Sprawdza, czy guz uciska skrzyżowanie nerwów wzrokowych |
W praktyce zawsze zaczynam od pytania, czy problem jest hormonalny, uciskowy, czy oba naraz. Dopiero wtedy wiadomo, czy wystarczy monitorowanie, czy trzeba działać szybciej. To prowadzi bezpośrednio do najważniejszej decyzji: jaką metodę leczenia wybrać.
Jak leczy się guzy przysadki
Nie ma jednego schematu dla wszystkich. Jeśli zmiana jest mała, nieczynna hormonalnie i nie uciska ważnych struktur, wystarcza obserwacja z kontrolnym MRI i oceną hormonów. Jeśli guz wydziela prolaktynę, zwykle pierwszym wyborem są leki dopaminergiczne, takie jak kabergolina lub bromokryptyna, które potrafią obniżyć prolaktynę i zmniejszyć guz. Przy innych czynnych hormonalnie zmianach, zwłaszcza gdy pojawia się ucisk na skrzyżowanie nerwów wzrokowych, częściej potrzebna jest operacja przez nos i zatokę klinową, a radioterapia pozostaje opcją uzupełniającą lub ratunkową.
| Metoda | Kiedy ma sens | Ograniczenia |
|---|---|---|
| Obserwacja | Małe, nieczynne hormonalnie zmiany bez objawów ucisku | Wymaga regularnych kontroli, bo guz może rosnąć |
| Leczenie farmakologiczne | Przede wszystkim prolaktynoma, czasem terapia wspomagająca w innych typach | Bywa długotrwałe i może dawać nudności, zawroty głowy lub ból głowy |
| Operacja endoskopowa przez nos | Ucisk na wzrok, szybki wzrost, nadmiar hormonów lub nieskuteczność leków | Wymaga doświadczonego ośrodka i czasem nie usuwa guza w całości |
| Radioterapia | Resztkowa zmiana po operacji, nawroty lub brak możliwości zabiegu | Działa wolniej i może zwiększać ryzyko niedoczynności przysadki |
W przypadku prolaktynomy leki potrafią działać naprawdę dobrze, ale zwykle trzeba je brać długo. Jeśli po 2-3 latach prolaktyna utrzymuje się w normie, a guz wyraźnie się zmniejszył, lekarz może rozważyć stopniowe odstawianie terapii. To nie jest decyzja do samodzielnego testowania, bo nawroty też się zdarzają. Po operacji z kolei część osób wymaga czasowej lub trwałej substytucji hormonów, najczęściej tarczycowych albo kortyzolu.
W praktyce najwięcej zależy nie od samego hasła „leczenie”, ale od doboru metody do konkretnego typu zmiany. Dopiero wtedy można sensownie ocenić, jak będzie wyglądać dalsza kontrola i powrót do codzienności.
Jak wygląda życie po leczeniu i kontrola w kolejnych miesiącach
Po zabiegu albo rozpoczęciu farmakoterapii nie kończy się temat, tylko zmienia jego tempo. Najważniejsze są regularne kontrole hormonów, rezonanse i badania okulistyczne, bo zmiana może odrastać albo przeciwnie, leczenie może zbyt mocno obniżyć poziom niektórych hormonów. Po operacji lekarze zwracają też uwagę na gospodarkę wodno-elektrolitową: nadmierne pragnienie, częste oddawanie moczu albo późniejszy spadek sodu to sygnały, których nie wolno bagatelizować.
- Po operacji częste są przez krótki czas zatkany nos, ból gardła i lekki ból głowy.
- Powrót do codziennych zajęć zwykle zajmuje kilka tygodni, ale tempo zależy od zakresu zabiegu i typu guza.
- Zmęczenie i wahania nastroju mogą utrzymywać się, dopóki hormony nie ustabilizują się po leczeniu.
- Jeśli stosowane są leki dopaminergiczne, nudności i zawroty głowy czasem zmniejsza wolniejsze zwiększanie dawki.
- Po skutecznym leczeniu niektórzy potrzebują kontroli do końca życia, zwłaszcza gdy guz był duży albo czynny hormonalnie.
Tu jest jeszcze jeden ważny element, o którym często się zapomina: rehabilitacja i wsparcie psychiczne. Dla części osób sama diagnoza, a potem długie monitorowanie hormonów są obciążające psychicznie. To normalne, że potrzeba czasu, żeby odzyskać poczucie kontroli nad własnym ciałem.
Kiedy nie czekać na wizytę i co warto przygotować przed konsultacją
Nie czekałbym w domu, jeśli pojawia się nagły, bardzo silny ból głowy, szybkie pogorszenie widzenia, podwójne widzenie, wymioty albo splątanie. Taki obraz może sugerować krwawienie do guza, czyli stan nagły. To sytuacja, w której liczą się godziny, a nie komfort planowania terminu wizyty. Jeśli objawy narastają powoli, ale konsekwentnie, i tak warto zgłosić się do endokrynologa lub neurologa, najlepiej z doświadczeniem w chorobach przysadki.- Zapisz, od kiedy trwają objawy i czy się nasilają.
- Weź listę leków, suplementów i wcześniejszych wyników badań hormonalnych.
- Jeśli dotyczą cię zaburzenia miesiączkowania, przygotuj daty i opis zmian.
- Dodaj informację o widzeniu: zamglenie, ubytki po bokach, podwójne obrazy.
- Warto wspomnieć o planach ciąży oraz o chorobach endokrynnych w rodzinie.
Tak przygotowana wizyta zwykle daje więcej niż kolejne tygodnie domysłów. Lekarz szybciej odróżni problem hormonalny od neurologicznego, a to skraca drogę do leczenia, które ma sens dla konkretnego pacjenta.
Dlaczego w tej chorobie precyzja daje więcej niż pośpiech
W chorobach przysadki najbardziej pomaga spokojne, ale systematyczne działanie: jasny plan badań, jeden prowadzący ośrodek i kontrola wzroku oraz hormonów w ustalonych odstępach. Łagodny charakter zmiany nie oznacza, że można ją zignorować, ale też nie wymusza od razu operacji. Przy małych i nieaktywnych hormonalnie guzach obserwacja bywa rozsądna; przy ucisku na nerwy wzrokowe albo wyraźnym rozregulowaniu hormonów zwlekanie zwykle tylko komplikuje późniejsze leczenie.
Najwięcej zyskują osoby, które nie oceniają tej choroby wyłącznie przez pryzmat jednego wyniku rezonansu. Liczy się cały obraz: objawy, badania hormonalne, wielkość zmiany i to, jak szybko sytuacja się zmienia. Jeśli te elementy są dobrze uporządkowane, leczenie staje się dużo bardziej przewidywalne, a pacjent ma realną szansę odzyskać stabilność na dłużej.