Po udarze najważniejsze nie jest już samo nazwanie zdarzenia, ale zrozumienie, co zostało po nim w funkcjonowaniu mózgu i ciała. Udar dokonany to starsze określenie sytuacji, w której objawy nie znikają całkowicie i utrwalają się na dłużej, więc od razu trzeba myśleć o rehabilitacji, bezpieczeństwie i prewencji kolejnego epizodu. W tym tekście wyjaśniam, co dokładnie oznacza ten stan, jak odróżnić go od przemijających incydentów, jakie deficyty zostają po udarze i co realnie pomaga w powrocie do możliwie najlepszej sprawności.
Najważniejsze jest rozpoznać, że to już etap utrwalonych następstw i planu rehabilitacji
- To określenie opisuje udar, po którym objawy utrzymują się i nie cofają całkowicie.
- Najczęściej chodzi o udar niedokrwienny, a nie o przemijający epizod.
- Różnica między TIA, RIND, udarem postępującym i utrwalonym ma znaczenie dla rokowania i leczenia.
- Najczęstsze następstwa to niedowład, zaburzenia mowy, połykania, widzenia, pamięci i nastroju.
- Najlepsze efekty daje wczesna, zespołowa rehabilitacja i konsekwentna prewencja wtórna.
Co naprawdę oznacza utrwalony udar
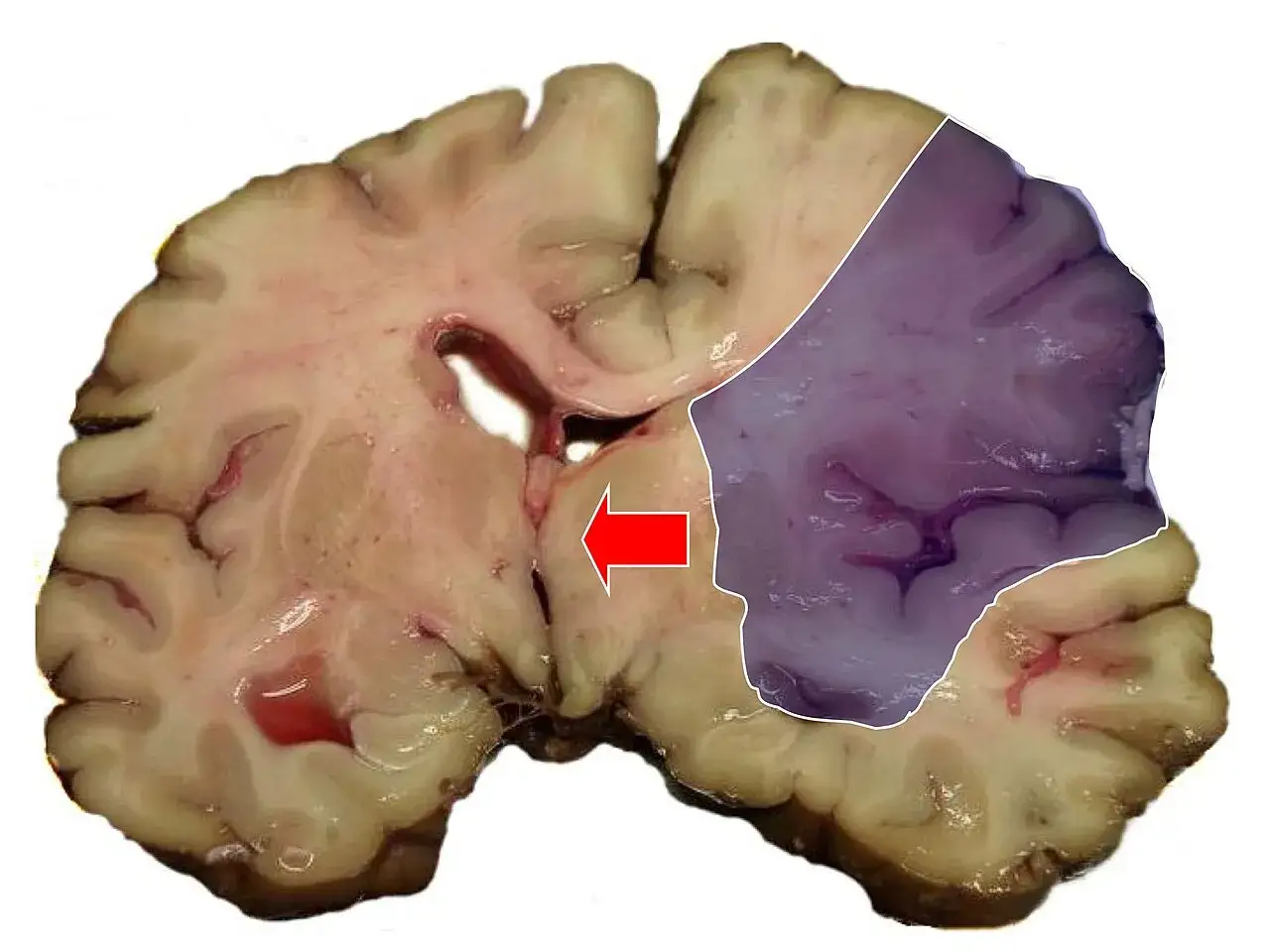
W praktyce ten termin jest użyteczny głównie wtedy, gdy chcę odróżnić epizod, który już się utrwalił, od sytuacji przejściowej. W starszym podziale udar dokonany oznaczał udar z objawami trwającymi ponad 3 tygodnie, zwykle z trwałymi deficytami ubytkowymi. To nie musi znaczyć, że stan jest niezmienny, ale oznacza, że samo „czekanie aż przejdzie” nie jest już strategią. Najczęściej chodzi o udar niedokrwienny, który odpowiada za około 85% przypadków.
Ja traktuję ten termin jako granicę między ostrą neurologią a dłuższą odbudową funkcji. W tym momencie pytanie nie brzmi już „czy to się wyjaśni?”, tylko „co zostało uszkodzone, co da się odzyskać i jak szybko trzeba działać”. To właśnie dlatego warto najpierw odróżnić go od stanów przemijających, bo od tego zależy sposób myślenia o leczeniu.
Jak odróżnić go od TIA, RIND i udaru postępującego
Starsza klasyfikacja opierała się przede wszystkim na czasie trwania objawów. Dziś w medycynie częściej patrzy się na obraz kliniczny i badania, ale ten podział nadal pomaga uporządkować sytuację. Jak przypomina Akademia NFZ, asymetria twarzy, osłabienie kończyny i problemy z mową zawsze są sygnałem alarmowym, nawet jeśli później częściowo ustępują.
| Rodzaj incydentu | Czas trwania objawów | Co to oznacza w praktyce |
|---|---|---|
| TIA, czyli przemijający atak niedokrwienny | Do 24 godzin | Objawy ustępują całkowicie, ale to ważny sygnał ostrzegawczy przed kolejnym udarem. |
| RIND, czyli odwracalny niedobór neurologiczny | Od 24 godzin do 3 tygodni | Objawy cofają się, ale nie od razu; ryzyko ponownego incydentu nadal jest istotne. |
| Udar postępujący | Objawy narastają, zwykle w pierwszej dobie | Stan neurologiczny się pogarsza, więc pacjent wymaga bardzo ścisłej obserwacji. |
| Udar utrwalony | Ponad 3 tygodnie | Deficyty utrzymują się i trzeba planować długofalową rehabilitację oraz opiekę. |
Ta klasyfikacja jest starsza niż obecne definicje oparte bardziej na obrazie tkanek niż samym czasie, ale w rozmowie z pacjentem nadal dobrze porządkuje sytuację. Jeśli objawy znikają w kilka godzin, myślimy o ostrzeżeniu. Jeśli trwają i zostawiają trwały ślad, wchodzimy już w etap odbudowy. Gdy to rozróżnienie jest jasne, łatwiej przejść do tego, jakie objawy i ograniczenia zostają na co dzień.
Jakie objawy i następstwa zostają po udarze
Po utrwalonym udarze najczęściej zostają deficyty jednostronne, bo uszkodzenie mózgu zwykle nie rozkłada się równomiernie. W codziennym życiu widać to bardzo konkretnie: ktoś nie domyka dłoni, nie potrafi zapiąć guzika, gubi równowagę albo mówi wolniej i z wysiłkiem. I właśnie tutaj łatwo pomylić poprawę z pełnym wyzdrowieniem.
| Obszar | Jak wygląda na co dzień | Dlaczego to ważne |
|---|---|---|
| Ruch i czucie | Niedowład ręki lub nogi, sztywność, potykanie się, trudność w chwytaniu przedmiotów | Ogranicza samodzielne chodzenie, ubieranie i przenoszenie cięższych rzeczy. |
| Mowa | Bełkotliwa mowa, trudność w dobraniu słów, spowolnienie wypowiedzi | Utrudnia kontakt z lekarzem, rodziną i opiekunami. |
| Połykanie | Krztuszenie się, kaszel przy jedzeniu, lęk przed piciem | Zwiększa ryzyko zachłyśnięcia i niedożywienia. |
| Widzenie i orientacja | Pomijanie jednej strony pola widzenia, wpadanie na przeszkody, trudność w ocenie odległości | Wpływa na bezpieczeństwo w domu i poza nim. |
| Pamięć i uwaga | Gubienie leków, problemy z planowaniem dnia, wolniejsze przetwarzanie informacji | Obniża samodzielność i zwiększa ryzyko pomyłek. |
| Nastrój i energia | Zmęczenie, drażliwość, obniżony nastrój, płaczliwość | To nie „słabość charakteru”, tylko częsty element obrazu poudarowego. |
Warto też pamiętać o objawach, które nie są „normalnym etapem rekonwalescencji”, tylko sygnałem, że trzeba reagować szybciej: nagłe pogorszenie siły, nowe problemy z mową, narastająca senność, silny ból głowy, drgawki albo zachłyśnięcia przy piciu. W takich sytuacjach nie czeka się na kolejny dzień. To właśnie prowadzi do pytania, co po wypisie ze szpitala naprawdę pomaga odzyskiwać funkcję, a co tylko daje złudzenie działania.
Jak wygląda leczenie i rehabilitacja po wypisie ze szpitala
Po zakończeniu ostrej fazy leczenie wcale się nie kończy. Zmienia się tylko cel: zamiast ratować mózg w trybie pilnym, trzeba odzyskiwać funkcje, zapobiegać powikłaniom i uczyć się nowego sposobu działania. Najlepsze rezultaty daje podejście zespołowe, bo po udarze rzadko wystarcza tylko jedna specjalność.
| Specjalista | Po co jest potrzebny |
|---|---|
| Neurolog lub lekarz rehabilitacji | Porządkuje leczenie, kontroluje stan neurologiczny i decyduje o kolejnych krokach. |
| Fizjoterapeuta | Pracuje nad chodem, równowagą, siłą, zakresem ruchu i bezpiecznymi transferami. |
| Neurologopeda | Pomaga przy mowie, rozumieniu i połykania, czyli tam, gdzie ryzyko błędu bywa duże. |
| Terapeuta zajęciowy | Uczy codziennych czynności: ubierania, jedzenia, higieny i korzystania z przedmiotów. |
| Neuropsycholog | Ocena pamięci, uwagi, funkcji wykonawczych i wsparcie przy obniżonym nastroju. |
| Dietetyk i pielęgniarka | Pilnują odżywienia, nawodnienia, bezpieczeństwa połykania i edukacji opiekunów. |
Najwięcej daje trening zadaniowy, czyli ćwiczenie dokładnie tych czynności, które pacjent chce odzyskać: wstawania z łóżka, chwytu, kroków, mówienia, jedzenia. Pasywne zabiegi mogą wspierać proces, ale same nie odbudują funkcji. Z mojego punktu widzenia to jedna z najczęstszych pułapek oczekiwań po udarze: pacjent liczy na serię „zabiegów”, a poprawa przychodzi dopiero wtedy, gdy rehabilitacja staje się codziennym, konkretnym treningiem.
W pierwszych miesiącach po udarze poprawa zwykle jest najbardziej wyraźna, choć tempo zależy od rozległości uszkodzenia, wieku, chorób towarzyszących i tego, jak szybko wdrożono rehabilitację. Jeśli połykanie jest zaburzone, trzeba działać szczególnie ostrożnie, bo nawet drobne zachłyśnięcia mogą prowadzić do zapalenia płuc. Jeśli problem dotyczy ręki lub nogi, liczy się regularność, a nie pojedyncze „mocne wejście” raz na jakiś czas. Po rehabilitacji naturalnie pojawia się jeszcze jedno pytanie: jak zmniejszyć ryzyko, że podobna sytuacja wróci.
Jak zmniejszyć ryzyko kolejnego udaru w praktyce
Prewencja wtórna jest mniej widowiskowa niż leczenie ostrej fazy, ale w dłuższej perspektywie robi ogromną różnicę. Jak przypomina NFZ, najważniejsze czynniki ryzyka to nadciśnienie, wysoki cholesterol, migotanie przedsionków, cukrzyca, palenie tytoniu, alkohol i niska aktywność fizyczna. Ja w takiej sytuacji patrzę bardzo przyziemnie: czy leki są brane codziennie, czy ciśnienie jest mierzone, czy ktoś nie pali, czy pacjent ma kontrolę rytmu serca i czy rehabilitacja ma ciąg dalszy.
| Obszar | Co robić | Po co |
|---|---|---|
| Ciśnienie tętnicze | Mierzyć regularnie i prowadzić dzienniczek wyników | To jeden z najważniejszych modyfikowalnych czynników ryzyka kolejnego udaru. |
| Leki | Przyjmować dokładnie to, co zalecono: przeciwpłytkowe, przeciwkrzepliwe, statyny i inne | Każdy lek ma inne zadanie i nie wolno ich zastępować na własną rękę. |
| Rytm serca | Kontrolować migotanie przedsionków i zgłaszać kołatania lub omdlenia | Zaburzenia rytmu mogą być źródłem zatorów prowadzących do kolejnego udaru. |
| Palenie i alkohol | Rzucić palenie, a alkohol ograniczyć do minimum lub odstawić | Oba czynniki wyraźnie zwiększają ryzyko naczyniowe. |
| Ruch i masa ciała | Wrócić do bezpiecznej, regularnej aktywności po uzgodnieniu z zespołem prowadzącym | Poprawia wydolność, metabolizm i kontrolę ciśnienia. |
| Kontrole | Nie opuszczać wizyt u neurologa, lekarza rodzinnego i rehabilitanta | Plan trzeba korygować, bo potrzeby pacjenta zmieniają się w czasie. |
Jeśli po udarze pojawi się nagłe pogorszenie, nowe osłabienie, zaburzenia mowy, opadanie kącika ust, nagły silny ból głowy albo utrata przytomności, nie czeka się na wizytę kontrolną. W materiałach Ministerstwa Zdrowia numer 112 jest właśnie do takich sytuacji. To ważne także wtedy, gdy ktoś już wcześniej przeszedł udar i wydaje się, że „to pewnie tylko zmęczenie”. Gdy chodzi o mózg, lepiej pomylić się po stronie ostrożności niż odwrotnej. Po ustaleniu tego zostaje już tylko uporządkować najważniejsze decyzje, które warto podjąć bez zwłoki.
Najważniejsze decyzje po utrwalonym udarze, których nie warto odkładać
Po takim zdarzeniu nie wygrywa ten, kto robi najwięcej, tylko ten, kto robi rzeczy właściwe i robi je regularnie. Najpierw trzeba ustalić plan leczenia, potem rytm rehabilitacji, a na końcu zadbać o dom, leki i wsparcie psychiczne. To brzmi zwyczajnie, ale właśnie ta zwyczajność najczęściej przesądza o jakości życia po udarze.
- Ustal stały kontakt z neurologiem lub lekarzem rehabilitacji i trzymaj się terminów kontroli.
- Sprawdź, czy w domu są warunki bezpiecznego poruszania się: brak śliskich dywaników, dobre oświetlenie, poręcze tam, gdzie są potrzebne.
- Przygotuj prosty system leków i pomiarów, żeby nie opierać się na pamięci chorego.
- Nie ignoruj objawów depresji, apatii i lęku, bo po udarze są częstsze, niż się zwykle sądzi.
Jeśli mam wskazać jedną myśl, którą warto zabrać z tego tekstu, to jest nią ta: po utrwalonym udarze nie szuka się jednego cudownego rozwiązania, tylko dobrze ułożonego planu. Im szybciej uporządkuje się leczenie, rehabilitację i bezpieczeństwo w domu, tym większa szansa, że kolejne miesiące będą bardziej przewidywalne i mniej obciążające dla pacjenta oraz jego bliskich.