Po udarze jedna osoba może rozumieć wszystko, ale nie być w stanie wydusić z siebie słowa, a inna reaguje tylko na proste polecenia. Dlatego pytanie, czy osoba po udarze rozumie, zależy od tego, które obszary mózgu ucierpiały i czy problem dotyczy mowy, języka, uwagi albo świadomości. W tym artykule wyjaśniam, jak to rozpoznać, co oznaczają różne typy afazji i jak rozmawiać z chorym, żeby naprawdę mu pomóc.
Najkrócej: po udarze rozumienie może być zachowane, częściowo zaburzone albo mocno osłabione
- Brak mowy nie zawsze oznacza brak rozumienia. Czasem problem dotyczy wyłącznie artykulacji albo szukania słów.
- Afazja to zaburzenie języka, a nie brak inteligencji. Osoba może być przytomna i świadoma, mimo że nie odpowiada płynnie.
- Najczęściej gorsze rozumienie pojawia się po uszkodzeniu lewej półkuli, zwłaszcza gdy ucierpią obszary odpowiedzialne za język.
- Szacunkowo afazja dotyczy około 25-40% osób po udarze, ale jej obraz bywa bardzo różny.
- W ocenie liczy się nie tylko to, czy chory mówi, ale też czy wykonuje proste polecenia, reaguje na gesty i rozpoznaje znane słowa.
- Po udarze potrzebna bywa szybka diagnoza neurologopedyczna i rehabilitacja, bo rozumienie oraz komunikacja mogą się poprawiać.
Co naprawdę oznacza brak odpowiedzi po udarze
Jeśli chory milczy, nie patrzy w oczy albo odpowiada z opóźnieniem, nie wolno od razu zakładać, że nic nie rozumie. Po udarze bardzo często widzę zupełnie inny mechanizm: mózg rozumie polecenie, ale osoba nie potrafi znaleźć słowa, zbudować zdania albo uruchomić mięśni potrzebnych do mówienia.
To rozróżnienie jest ważne, bo od niego zależy sposób rozmowy i rehabilitacji. Afazja dotyczy języka, dyzartria dotyczy samego wykonania mowy, a zaburzenia świadomości lub uwagi dotyczą zupełnie innego poziomu funkcjonowania.
| Stan | Rozumienie | Mowa | Jak to wygląda w praktyce |
|---|---|---|---|
| Afazja | Może być zachowane, częściowo zaburzone albo ciężko osłabione | Od bardzo skąpej do płynnej, ale mylącej | Chory może znać odpowiedź, ale nie umie jej wypowiedzieć albo nie rozumie złożonych zdań |
| Dyzartria | Zwykle zachowane | Niewyraźna, spowolniona lub „bełkotliwa” | Osoba rozumie, ale trudno ją zrozumieć, bo problem leży w artykulacji |
| Zaburzenia świadomości lub majaczenie (delirium) | Wyraźnie chwiejne | Niespójna albo nieobecna | Pacjent jest splątany, senność zmienia się z pobudzeniem, kontakt jest niestabilny |
| Problem ze słuchem lub uwagą | Może być pozornie słabe | Zwykle zachowana | Chory nie reaguje, bo nie dosłyszy, jest przeciążony albo nie potrafi się skupić |
W praktyce wiele rodzin myli te stany, bo z zewnątrz wyglądają podobnie. To dlatego najlepiej patrzeć nie na jedną reakcję, ale na cały wzór zachowania: czy pacjent reaguje na gest, prostą komendę, zapisane słowo albo pytanie z odpowiedzią „tak” i „nie”.
Gdy ten wzór zaczyna się układać, łatwiej zobaczyć, czy problem dotyczy języka, czy czegoś szerszego. I właśnie wtedy wchodzi w grę afazja, czyli najczęstsza przyczyna kłopotów z rozumieniem mowy po udarze.
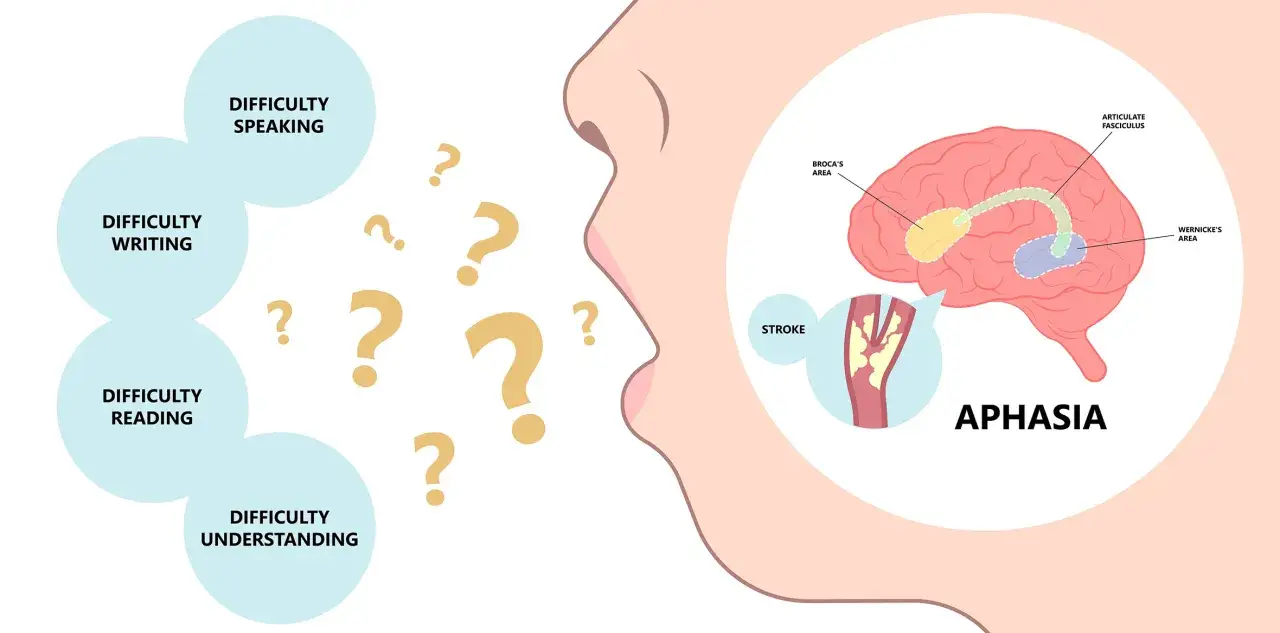
Jakie uszkodzenia mózgu najczęściej zaburzają rozumienie mowy
Rozumienie języka najczęściej cierpi wtedy, gdy udar obejmuje obszary odpowiedzialne za przetwarzanie mowy, zwykle w lewej półkuli. Nie oznacza to jednak, że każdy udar lewej strony daje ten sam obraz. Liczy się dokładne miejsce uszkodzenia, jego rozległość i to, czy problem dotknął także pamięci, uwagi oraz widzenia.
Szacunkowo afazja dotyczy około 25-40% osób po udarze, a jej obraz bywa bardzo różny: od lekkich trudności w doborze słów po ciężkie zaburzenia rozumienia i mówienia. Właśnie dlatego czasem pacjent wygląda na „nieobecnego”, choć w rzeczywistości rozumie znacznie więcej, niż pokazuje jego odpowiedź.
| Typ afazji | Rozumienie | Mowa | Co zwykle dominuje |
|---|---|---|---|
| Afazja ruchowa | Często lepsze niż mowa | Krótka, wysiłkowa, urywana | Chory wie, co chce powiedzieć, ale ma trudność z budowaniem zdań |
| Afazja czuciowa | Wyraźnie osłabione | Płynna, ale nierzadko nielogiczna | Pacjent mówi dużo, lecz nie trafia w sens pytania i gubi znaczenie słów |
| Afazja globalna | Silnie zaburzone | Bardzo ograniczona | To ciężki obraz po rozległym udarze, zwykle wymagający długiej rehabilitacji |
| Afazja anomiczna | Najczęściej dość dobre | Trudność z nazwaniem przedmiotów i osób | Pacjent „ma to na końcu języka”, ale nie potrafi wydobyć słowa |
Najprostszy wniosek jest taki: ktoś może rozumieć mówione polecenia, a jednocześnie nie potrafić odpowiedzieć pełnym zdaniem. Z zewnątrz wygląda to jak brak kontaktu, ale neurologicznie to bywa zupełnie inny problem.
To prowadzi do najważniejszej praktycznej kwestii: jak odróżnić prawdziwy brak rozumienia od trudności z reakcją.
Jak odróżnić brak rozumienia od problemu z odpowiedzią
W rozmowie z osobą po udarze nie sprawdza się tego jak w szkole, z serią pytań pod rząd. Lepiej obserwować reakcję na bardzo proste komunikaty. Ja zwykle zaczynam od jednego polecenia i jednej zmiennej, na przykład: „zamknij oczy”, „podnieś rękę”, „pokaż palcem kubek”.
- Jeśli chory wykonuje prostą komendę, ale nie mówi, rozumienie może być zachowane, a problem dotyczy ekspresji.
- Jeśli lepiej reaguje na gest niż na mowę, możliwe jest częściowe zaburzenie języka albo przeciążenie słuchowe.
- Jeśli odpowiada lepiej na pytania zamknięte niż otwarte, długie wypowiedzi są dla niego zbyt trudne.
- Jeśli po chwili zastanowienia rozumienie wraca, nie musi to oznaczać trwałego uszkodzenia, tylko wolniejsze przetwarzanie.
- Jeśli kiwa głową automatycznie, ale nie potrafi potem wykonać polecenia, nie zakładaj od razu, że wszystko zrozumiał.
- Jeśli pisemne polecenie działa lepiej niż mówione, problem może dotyczyć słuchowego przetwarzania języka, a nie samego rozumienia pojęć.
Są też pułapki, które łatwo zniekształcają obraz. Wyczerpanie, ból, hałas, gorączka, brak okularów albo aparatów słuchowych mogą sprawić, że pacjent wygląda na bardziej splątanego, niż jest w rzeczywistości. Dlatego zawsze patrzę na to, czy wynik rozmowy poprawia się po wyciszeniu otoczenia i skróceniu komunikatu.
Jeżeli jednak objawy są świeże, gwałtownie się nasilają albo pojawiają się po okresie poprawy, trzeba myśleć nie tylko o rehabilitacji, lecz także o pilnej ocenie medycznej.
Kiedy potrzebna jest pilna pomoc i ocena specjalisty
Nowe trudności z rozumieniem, mową lub orientacją po udarze mogą oznaczać kolejny incydent naczyniowy, napad padaczkowy, infekcję albo inne ostre pogorszenie stanu. W Polsce przy nagłym nasileniu objawów najlepiej dzwonić pod 112, zamiast czekać, aż „samo przejdzie”.
Szczególnie pilne są sytuacje, gdy nagle pojawia się lub wyraźnie się nasila:
- bełkotliwa lub całkiem urwana mowa,
- problem z rozumieniem prostych poleceń,
- nowy niedowład twarzy, ręki lub nogi,
- silna senność, splątanie albo dezorientacja,
- zaburzenia połykania, krztuszenie się lub duszność.
Po ustabilizowaniu stanu pacjent zwykle wymaga oceny neurologa i neurologopedy. Neurologopeda sprawdza nie tylko mowę, ale też powtarzanie, nazywanie przedmiotów, rozumienie poleceń, czytanie i pisanie. To ważne, bo dopiero taki profil pokazuje, czy problem leży głównie w rozumieniu, w produkcji mowy, czy w obu obszarach naraz.
W rehabilitacji najwięcej daje wczesne, ale spokojne działanie: krótka diagnoza, dobrany trening komunikacji i wsparcie rodziny. Im lepiej dopasowany jest sposób kontaktu, tym szybciej chory odzyskuje poczucie sprawczości, a to w praktyce bardzo pomaga w terapii.
Skoro wiadomo już, kiedy potrzebna jest diagnoza, zostaje pytanie najbliższe codzienności: jak rozmawiać, żeby nie pogarszać sytuacji i jednocześnie nie wyręczać chorego.
Jak rozmawiać, żeby naprawdę ułatwić rozumienie
Najwięcej błędów widzę wtedy, gdy rodzina mówi szybciej, głośniej i więcej, licząc, że „więcej informacji” poprawi kontakt. Zwykle działa odwrotnie. Po udarze lepiej sprawdza się komunikacja prosta, konkretna i spokojna.
- Mów jednym zdaniem naraz i dawaj czas na odpowiedź.
- Nie poprawiaj każdej pomyłki na siłę, bo to tylko zwiększa napięcie.
- Używaj pytań z wyborem, na przykład: „chcesz wodę czy herbatę?”.
- Wspieraj słowa gestem, pokazaniem przedmiotu albo zapisaniem hasła na kartce.
- Ogranicz hałas, telewizor i rozmowy w tle, bo przeciążają uwagę.
- Nie kończ zdań za chorego, jeśli widzisz, że jeszcze próbuje je samodzielnie wydobyć.
- Jeśli coś jest niejasne, przeformułuj zdanie zamiast powtarzać je dokładnie tak samo i tylko głośniej.
Warto też pamiętać o komunikacji wspomagającej i alternatywnej, czyli AAC. To po prostu zestaw prostych narzędzi, które pomagają przekazać sens, gdy mowa jest zbyt trudna: obrazki, tablice z potrzebami, alfabet, aplikacje na tablet. Nie zastępują rehabilitacji, ale pozwalają choremu szybciej odzyskać wpływ na codzienne sprawy.
Najlepsze efekty daje cierpliwa rutyna: ten sam sposób zadawania pytań, podobny porządek dnia i jasne sygnały, co dzieje się dalej. Dzięki temu nie tylko łatwiej ocenić rozumienie, ale też zmniejsza się frustracja obu stron.
Co warto zapamiętać, gdy rozumienie faluje z dnia na dzień
Po udarze rozumienie mowy nie zawsze jest stałe. Jednego dnia chory odpowiada na polecenia prawie bez problemu, a innego potrzebuje więcej czasu, bo jest zmęczony, zestresowany albo przeciążony bodźcami. Taka zmienność nie przekreśla poprawy, tylko pokazuje, że mózg pracuje inaczej niż wcześniej.
Jeśli mam zostawić jedną praktyczną myśl dla rodziny, to tę: milczenie po udarze nie jest równoznaczne z brakiem kontaktu. Czasem trzeba zmienić formę rozmowy, czasem odczekać, a czasem skonsultować objawy z zespołem medycznym. Najgorsze, co można zrobić, to uznać na ślepo, że chory „i tak nie rozumie” albo przeciwnie, że „skoro kiwa głową, wszystko jest w porządku”.
Najlepiej działa połączenie trzech rzeczy: uważnej obserwacji, prostego języka i regularnej rehabilitacji. Właśnie wtedy odpowiedź na pytanie, czy po udarze rozumienie się poprawia albo słabnie, przestaje być domysłem, a staje się czymś, co da się realnie ocenić i stopniowo poprawiać.

