Najważniejsze informacje, które warto zapamiętać od razu
- Choroba Parkinsona to postępujące schorzenie neurologiczne, w którym kluczowe są objawy ruchowe, ale równie ważne bywają objawy pozaruchowe.
- Najczęściej pojawiają się: drżenie spoczynkowe, spowolnienie ruchów, sztywność mięśni i problemy z równowagą.
- Rozpoznanie opiera się przede wszystkim na wywiadzie i badaniu neurologicznym, a nie na jednym prostym teście.
- Leczenie jest dobierane indywidualnie i zwykle łączy leki, rehabilitację, aktywność fizyczną oraz wsparcie logopedyczne lub psychologiczne.
- Najwięcej daje konsekwencja: regularne przyjmowanie leków, ruch i szybka reakcja na nowe objawy.
Jak rozumiem tę chorobę i dlaczego objawy pojawiają się stopniowo
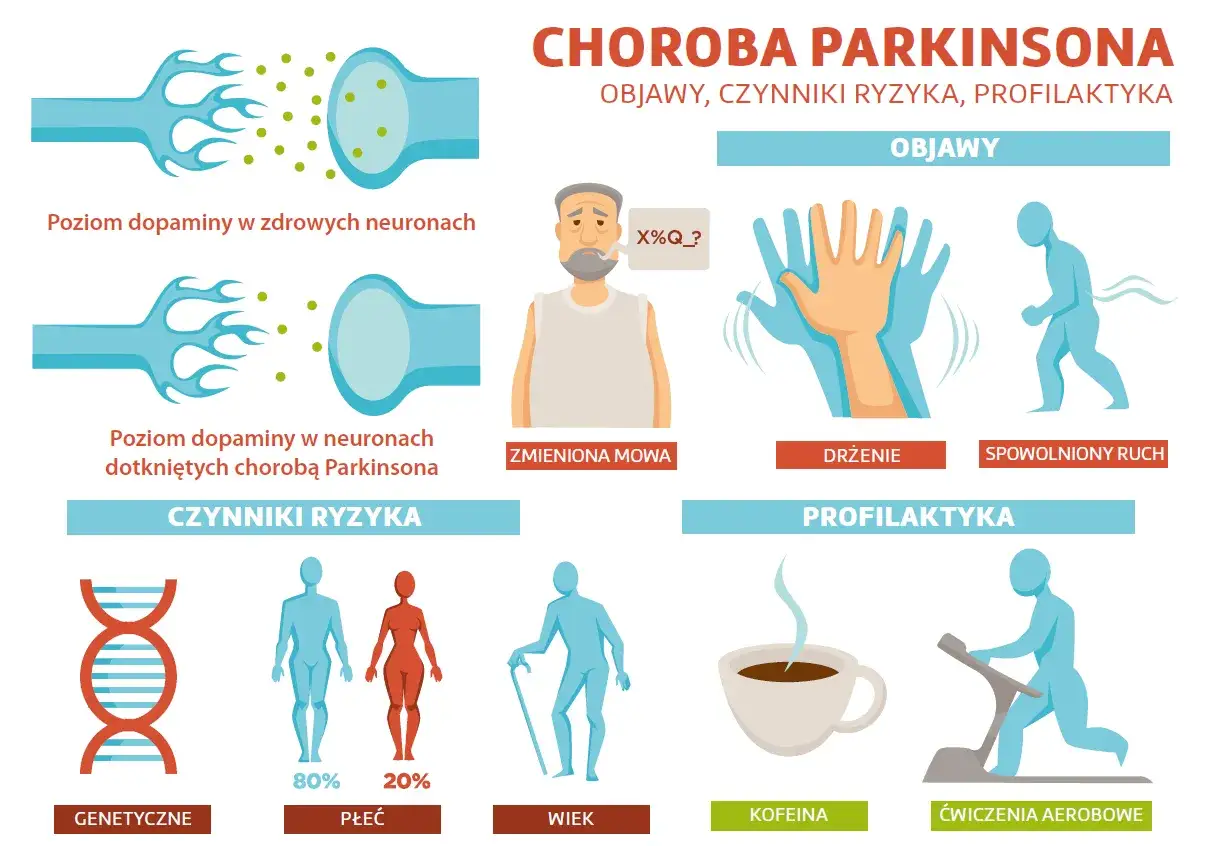
Parkinson to choroba neurodegeneracyjna, czyli taka, w której z czasem dochodzi do uszkadzania i obumierania komórek nerwowych. Najmocniej cierpi układ odpowiedzialny za płynne, precyzyjne ruchy, a szczególnie obszary związane z dopaminą. Dopamina to jeden z kluczowych neuroprzekaźników sterujących ruchem, tempem działania i automatyzacją czynności.
Co dzieje się w układzie nerwowym
Gdy dopaminy jest za mało, mózg gorzej „ustawia” ruch: ciało porusza się wolniej, ruch staje się mniej płynny, a mięśnie szybciej wchodzą w napięcie. Z mojego punktu widzenia ważne jest to, że pacjent zwykle nie traci od razu wszystkich funkcji. Przez pewien czas organizm kompensuje ubytki, dlatego objawy narastają powoli i bywają mylone ze starzeniem, przeciążeniem albo problemem ortopedycznym.
Dlaczego przebieg bywa różny
Nie ma jednego „szablonu” Parkinsona. U jednej osoby dominują drżenia, u innej sztywność i spowolnienie, a jeszcze inna przez długi czas bardziej odczuwa zmęczenie, zaburzenia snu albo zaparcia niż typowe objawy ruchowe. Na tempo rozwoju wpływają wiek, ogólna kondycja, inne choroby i to, jak wcześnie zostanie włączone leczenie oraz rehabilitacja. To właśnie dlatego warto patrzeć na chorobę szerzej niż tylko przez pryzmat ręki, która drży.
Objawy, które najczęściej zwracają uwagę
W praktyce to nie pojedynczy objaw, tylko ich układ budzi podejrzenie choroby. Najbardziej charakterystyczne są zmiany ruchowe, ale u wielu osób wcześniej pojawiają się sygnały mniej oczywiste. Im szybciej ktoś zauważy ten zestaw, tym łatwiej zaplanować sensowne leczenie i ograniczyć utratę sprawności.
Objawy ruchowe
- Drżenie spoczynkowe - zwykle zaczyna się w jednej ręce, nasila się w bezruchu i słabnie podczas wykonywania czynności.
- Spowolnienie ruchów - codzienne czynności trwają dłużej, chód staje się drobniejszy, a start ruchu wymaga większego wysiłku.
- Sztywność mięśni - pacjent czuje, że ciało jest „zablokowane”, a bark, szyja lub kończyny poruszają się mniej swobodnie.
- Problemy z równowagą - pojawiają się później, ale są ważne, bo zwiększają ryzyko upadków.
- Drobne pismo i cichszy głos - to częste sygnały, które rodzina zauważa szybciej niż sam chory.
- Maskowata twarz i mniejsza mimika - twarz wydaje się „uboższa” w wyrazie, choć emocje nadal są odczuwane normalnie.
Objawy pozaruchowe
- Zaparcia - częste i niedoceniane, czasem obecne długo przed objawami ruchowymi.
- Gorszy węch - wiele osób zauważa, że słabiej czuje zapachy.
- Zaburzenia snu - trudności z zasypianiem, częste wybudzenia albo ruchy w nocy.
- Zmęczenie i spadek energii - niezależne od tego, ile dana osoba śpi.
- Lęk i obniżony nastrój - nie są dodatkiem do choroby, tylko jej częstą częścią.
- Zawroty przy wstawaniu - mogą wynikać z zaburzeń autonomicznych i wymagają omówienia z lekarzem.
Jeśli pojawia się kilka z tych objawów jednocześnie, a zmiany są wyraźniejsze po jednej stronie ciała, to sygnał, że warto przejść od obserwacji do diagnostyki. I właśnie na tym etapie wiele osób zastanawia się, jakie badania faktycznie coś wyjaśniają.
Kiedy diagnoza wymaga neurologa i jakie badania naprawdę pomagają
Rozpoznanie opiera się przede wszystkim na wywiadzie i badaniu neurologicznym. Według NINDS nie ma jednego prostego testu, który samodzielnie potwierdza chorobę, dlatego lekarz ocenia wzorzec objawów, tempo ich narastania i reakcję na leczenie. W praktyce ważne jest też wykluczenie innych przyczyn podobnych do Parkinsona, bo nie każdy parkinsonizm oznacza to samo.
Na czym opiera się rozpoznanie
Neurolog pyta o to, które objawy pojawiły się jako pierwsze, czy zmiany są jednostronne, jak wygląda chód, sen, mowa i sprawność w codziennych czynnościach. Czasem istotna jest też lista leków, bo niektóre preparaty mogą wywoływać objawy podobne do Parkinsona. Badania obrazowe, takie jak MRI lub specjalistyczne badania czynnościowe, wykorzystuje się głównie wtedy, gdy trzeba odróżnić Parkinsona od innych chorób, a nie po to, by „potwierdzić wszystko jednym skanem”.
Przeczytaj również: Cukrzyca typu 3 - Czy to naprawdę Alzheimer? Poznaj fakty
Co najczęściej myli obraz choroby
- Drżenie samoistne - bywa podobne, ale zwykle ma inny charakter i nie daje typowego spowolnienia ruchów.
- Parkinsonizm polekowy - może wystąpić po niektórych lekach wpływających na układ nerwowy.
- Zmiany naczyniowe lub po udarze - potrafią dawać podobny obraz ruchowy.
- Inne zespoły parkinsonowskie - przebiegają szybciej albo mają dodatkowe objawy, które powinny skłonić do dokładniejszej oceny.
Największym błędem jest czekanie, aż objawy staną się „wystarczająco duże”. W chorobach neurologicznych czas ma znaczenie, bo wcześniejsze rozpoznanie daje większą szansę na dobre ustawienie terapii i codziennego funkcjonowania. To prowadzi wprost do pytania, jak wygląda leczenie, które naprawdę ma sens.
Jak dziś prowadzi się leczenie
Leczenie Parkinsona jest objawowe i indywidualne. Nie chodzi o jeden uniwersalny schemat, tylko o takie połączenie terapii, które pozwala utrzymać ruch, samodzielność i bezpieczeństwo przez możliwie długi czas. Najmocniej działa zwykle dobrze dobrana farmakoterapia, ale bez ruchu i rehabilitacji efekt jest wyraźnie słabszy.| Metoda | Po co się ją stosuje | Ograniczenia |
|---|---|---|
| Lewodopa | Najskuteczniej poprawia spowolnienie ruchów, sztywność i część objawów drżenia. | Z czasem mogą pojawiać się wahania działania i dyskinezy, czyli mimowolne ruchy. |
| Agoniści dopaminy | Naśladują działanie dopaminy i mogą wspierać kontrolę objawów. | U części osób powodują senność, obrzęki lub zachowania impulsywne. |
| Inhibitory MAO-B i COMT | Pomagają wydłużyć działanie dopaminergiczne i wygładzić odpowiedź na leczenie. | Zwykle są elementem terapii wspomagającej, a nie jedynym rozwiązaniem. |
| DBS, czyli głęboka stymulacja mózgu | Może zmniejszyć fluktuacje ruchowe i drżenie u wybranych pacjentów. | To zabieg dla starannie dobranej grupy chorych, nie dla każdego i nie na początku leczenia. |
Lewodopa pozostaje filarem terapii, bo najlepiej poprawia objawy ruchowe. Trzeba jednak pamiętać, że to nie jest „lek na wszystko”, tylko narzędzie, które działa najlepiej wtedy, gdy dawki i pory przyjmowania są dobrze ustawione. Z kolei DBS, czyli głęboka stymulacja mózgu, rozważa się zwykle wtedy, gdy mimo leczenia farmakologicznego pojawiają się wyraźne wahania działania leków albo nasilone dyskinezy. To rozwiązanie bywa bardzo pomocne, ale wymaga realistycznej kwalifikacji i rozmowy o korzyściach oraz ograniczeniach.
Warto też pamiętać o jednej praktycznej rzeczy: u części osób białko w dużych posiłkach może osłabiać wchłanianie lewodopy, więc plan leków i jedzenia trzeba omówić z lekarzem lub farmaceutą. To drobiazg, który potrafi wyraźnie poprawić kontrolę objawów. Sama farmakoterapia jednak nie wystarcza, jeśli pacjent traci sprawność w codziennym życiu, dlatego rehabilitacja ma tu bardzo duże znaczenie.
Rehabilitacja i codzienne nawyki, które robią największą różnicę
W praktyce najlepsze rezultaty daje połączenie ruchu, terapii funkcjonalnej i prostych nawyków, które pacjent jest w stanie utrzymać przez dłuższy czas. Ja zwykle patrzę na to tak: leki pomagają uruchomić układ nerwowy, ale to ćwiczenia uczą ciało z tych możliwości korzystać. Bez tego łatwo wpaść w pułapkę mniejszej aktywności, która tylko pogarsza sztywność i pewność chodu.
- Fizjoterapia - ćwiczenia chodu, równowagi, rozciągania i wzmacniania pomagają utrzymać zakres ruchu.
- Regularna aktywność - najważniejsza jest systematyczność, a nie jednorazowo intensywny trening.
- Logopedia - przy cichym głosie, spowolnionej mowie i problemach z połykaniem to często bardzo praktyczna pomoc.
- Trening funkcji dnia codziennego - terapeuta zajęciowy może ułatwić ubieranie się, jedzenie, pisanie i organizację domu.
- Sen i rytm dnia - stałe pory snu, leków i posiłków zmniejszają chaos objawowy.
- Wsparcie psychologiczne - przy lęku, obniżeniu nastroju i przeciążeniu opiekunów nie jest dodatkiem, tylko realnym elementem leczenia.
Do tego dochodzą bardzo praktyczne detale: bezpieczne buty, usunięcie przeszkód z domu, dobre oświetlenie nocą i rozłożenie wysiłku na krótsze odcinki dnia. Gdy te elementy są dobrze ustawione, pacjent zwykle lepiej znosi zarówno leczenie, jak i wahania formy. W codziennym prowadzeniu choroby najwięcej problemów sprawiają jednak nie wielkie decyzje, tylko drobne błędy, które łatwo przeoczyć.
Jak prowadzić chorobę między wizytami, żeby nie zgubić ważnych zmian
Między kontrolami warto obserwować nie tylko to, czy objawy są „lepsze” albo „gorsze”, ale kiedy dokładnie się zmieniają. To bardzo pomaga neurologowi dopasować terapię. Z mojego doświadczenia najlepiej sprawdza się prosty zapis, a nie rozbudowany dziennik, którego nikt nie prowadzi regularnie.
- Zapisuj godziny przyjmowania leków i momenty, w których objawy wracają.
- Notuj upadki, potknięcia, sztywność poranną i problemy z połykaniem.
- Obserwuj, czy pojawiają się omamy, splątanie lub nietypowa senność po lekach.
- Sprawdzaj, czy chód nie robi się coraz drobniejszy, a obracanie w łóżku trudniejsze.
- Nie zmieniaj samodzielnie dawek tylko dlatego, że jednego dnia było gorzej.
Jeżeli pojawiają się nagłe upadki, wyraźne zaburzenia połykania, szybkie pogorszenie pamięci, omamy albo silna dezorientacja, nie warto czekać do kolejnej planowej wizyty. To są sytuacje, w których potrzebna jest szybsza ocena lekarska. W chorobie przewlekłej wygrywa nie jednorazowy gest, tylko konsekwencja i szybka reakcja na zmianę stanu.